Katere so poškodbe, obolenja in bolečinska stanja hrbtenice?
Poškodbe, obolenja in bolečinska stanja hrbtenice so naslednja:
- Hernija diska
- Ekstruzija diska
- Protruzija diska
- Schmorlova hernija
- Spondiloliza
- Spondilolisteza
- Spinalna stenoza
- Kifoza
- Skolioza
- Spondiloza
- Spondiloartritis
- Osteohondroza
- Išias
- Bolečine v križu
- Fasetna bolečina (sindrom fasetnega sklepa)
- Sindrom Kavde ekvine
- Disfunkcija sakroiliakalnega sklepa (bolečina v sakroiliakalnem sklepu, sakroiliakalni sindrom)
- Bolečine v trtici (kokcigodinija)
- Lumbago (lumbalgija)
Posamezne poškodbe, obolenja in bolečinska stanja hrbtenice, njihovi simptomi, diagnostika, in zdravljenje so opisani spodaj.
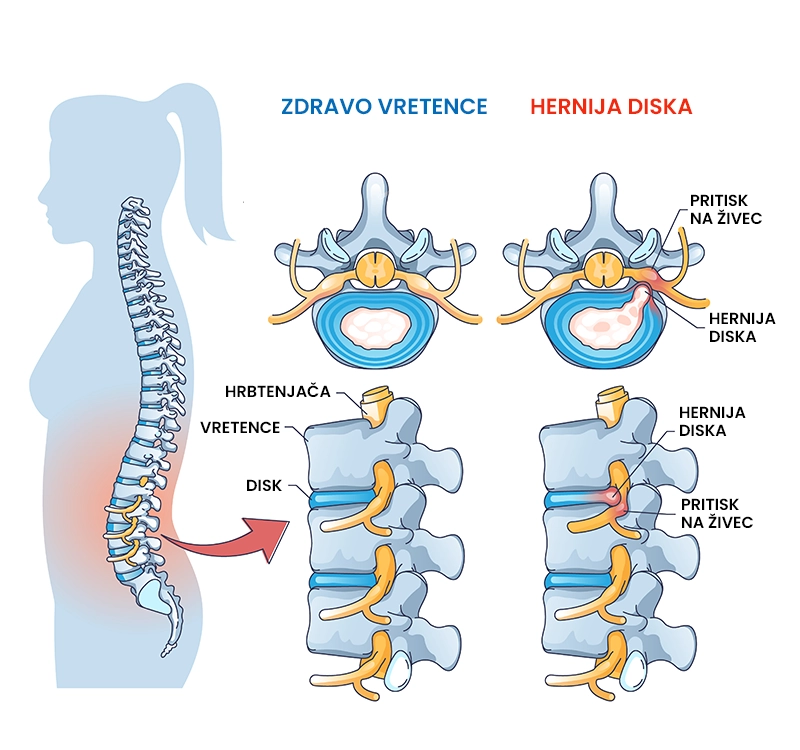
Hernija diska
Kaj je hernija diska?
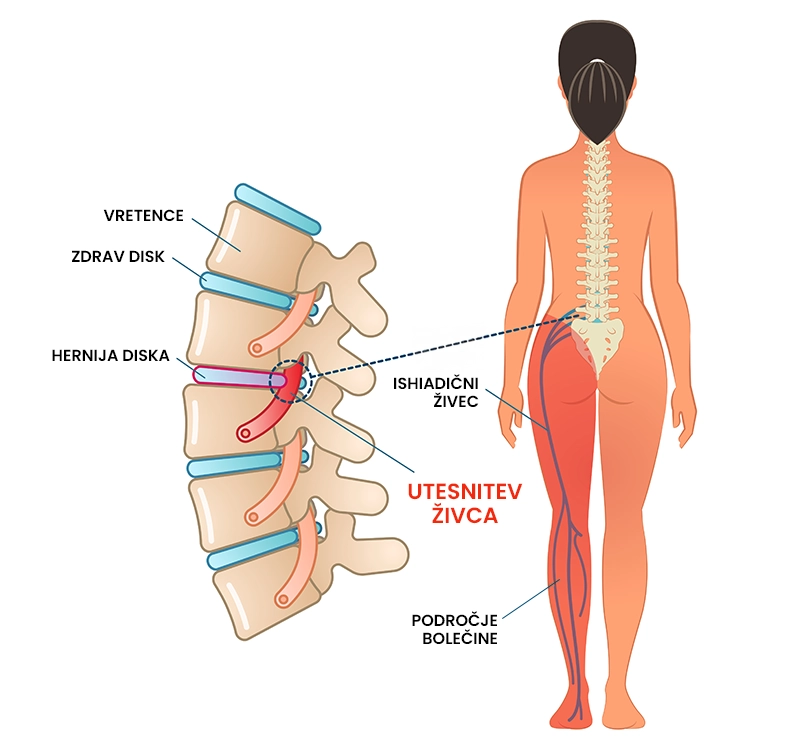
Hernija diska ali zdrs medvretenčne ploščice je poškodbeno stanje hrbtenice, pri katerem pride do izbočenja jedra medvretenčne ploščice, kar povzroča različne motnje v delovanju telesa (draženje živčne korenine, ostro in topo bolečino, mišično šibkost). Hernija diska je najpogosteje posledica degenerativnih sprememb, ki nastanejo zaradi staranja, ter poškodbe ali travme (prometne nesreče, dvig težkih bremen). 95 % tveganje za razvoj hernije v ledvenem predelu imajo posamezniki, stari med 25 in 55 let, ki dolgotrajno sedijo in imajo slabo telesno držo. Hernijo diska v večini primerov uspešno zdravimo s fizioterapijo . 85 % do 90 % posameznikov dolgoročno okreva po herniji diska.
Kateri so glavni simptomi in znaki hernije diska?
Glavni simptomi in znaki hernije diska o navedeni spodaj.
- Ostra in pekoča bolečina, ki se običajno širi v noge,
- otrplost (stanje zmanjšanega zaznavanja občutkov),
- mravljinčenje,
- mišična šibkost,
- sindrom Kavde ekvine (disfunkcijo črevesja ali mehurja).
Kako diagnosticiramo hernijo diska (diagnostični pregled)?
Hernijo diska diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti hernije diska.
- Pri anamnezi pacienti s hernijo diska poročajo o ostri ali pekoči bolečini v ledvenem predelu hrbta in jo običajno pokažejo z dlanjo v prečni smeri v ledvenem delu hrbtenice. Običajno opisujejo, da se je bolečina pričela nenadno ali po akutnem dogodku kot je dvig težkega bremena. Bolečina lahko izžareva po zadnji strani noge navzdol, vse do prstov. Omenijo, da se težko izravnajo, čutijo bolečino med kašljanjem, zjutraj težko vstanejo in da bolečino omili hoja.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije spremenjena drža (trup je zamaknjen v stran), povišana togost obhrbteničnih mišic, zmanjšan in boleč oseb gibljivosti (predvsem v smeri upogiba), zmanjšano občutenje od kolka do prstov, po zadnji strani noge (točen predel je odvisen od tega, na katerem nivoju ledvenega vretenca se je hernija zgodila), lahko je spremenjen tudi vzorec hoje.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje hernije diska. RTG se uporablja z namenom ugotavljanja strukturnih sprememb ali nepravilnosti hrbtenice. MRI zagotovi informacije o obsegu in lokaciji hernije diska ter pridruženih kompresij živčne korenine. CT se uporablja, kadar prej omenjeni slikovni metodi ne podata dovolj natančnih informacij.
Kako zdravimo hernijo diska in koliko časa traja rehabilitacija?
Hernijo diska v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in vzpostavljanje funkcionalnosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje gibljivosti hrbtenice, krepitev stabilizatorjev hrbtenice (mišice trupa in hrbta), zmanjšanje obremenitev na medvretenčne ploščice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 8 do 12 tednov, odvisno od poteka simptomov, starosti posameznika in upoštevanja navodil fizioterapevta/zdravnika. 85 % posameznikov se po konzervativnem zdravljenju poškodbe hernije diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje hernije se svetuje, v primeru vztrajajočih simptomov (bolečina, mravljinčenje, otrplost), ki se po 6 mesecih konzervativnega zdravljenja ne izboljšajo ter v primeru hujših nevroloških izpadov z izgubo nadzora nad mehurjem in črevesjem (npr. sindrom Kavde ekvine). Kirurški posegi za zdravljenje hernije diska vključujejo laminektomijo (odstranitev dela vretenca – lamine), disektomijo (odstranitev dela medvretenčne ploščice), zamenjavo poškodovanega diska z umetnim diskom ali spinalno fuzijo (spojitev vretenc).
Rehabilitacija po operativnem zdravljenju traja od 4 tednov do 1 leta, odvisno od vrste operativnega posega, ciljev posameznika in velikosti poškodbe. 81 – 89 % posameznikov se po operativnem zdravljenju hernije diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.n
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih ali toplih obkladkov na mestu bolečine, kar bolj pripomore k zmanjšanju simptomov.
- Izogibanje aktivnosti, ki poslabšajo simptome (upogibanje trupa, dolgotrajno sedenje, prisilna drža, dvigovanje težkih bremen).
- Prilagajanje obremenitve na ledveno hrbtenico (pravilna drža).
- Izvajanje terapevstkih vaj po navodilih zdravnika, fizioterapevta ali kineziologa.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
a
Ekstruzija diska
Kaj je ekstruzija diska hrbtenice?
Ekstruzija diska hrbtenice je patološko stanje hrbtenice, pri katerem se jedro medvretenčne ploščice izboči skozi zunanjo plast in pri tem utesnjuje bližnje živčne korenine. Ekstruzijo ali zdrs diska spremljajo bolečine v ledvenem ali vratnem delu (odvisno od nivoja ekstruzije), mravljinčenje in otrplost ter lahko sevajo v zgornje ali spodnje okončine, odvisno od lokacije ekstruzije. Ekstruzija najpogosteje nastane kot posledica degenerativne obrabe in akutne poškodbe diska. Degenerativna obraba je najpogostejši vzrok pri starejših posameznikih, ki običajno poročajo o postopnem nastanku težav in daljši zgodovini ponavljajočih se simptomov. Akutna poškodba diska pa je pogostejša pri mlajših posameznikih in nastopi nenadno (prometne nesreče, neustrezno dviganje bremen, športne poškodbe). 70 – 79 % se po ekstruziji diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi ekstruzije diska hrbtenice?
Glavni simptomi ekstruzije diska so predstavljeni spodaj.
- Ostra ali pekoča bolečina (pri vratni protruziji bolečina običajno seva v roke, v primeru ledvene protruzije pa se širi v noge),
- otrplost (zmanjšanega zaznavanja občutkov) in mravljinčenje (pri vratni protruziji v ramenih, rokah, dlaneh in prstih, pri ledveni protruziji v zadnjici, nogah, stopalih in prstih na nogah).
Kako diagnosticiramo ekstruzijo diska (diagnostični pregled)?
Ekstruzijo diska diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti ekstruzije diska.
- Pri anamnezi pacienti z ekstruzijo diska poročajo o ostri ali pekoči bolečini v hrbtenici, ki lahko izžarev po roki (vratna ekstruzija) ali nogi navzdol (ledvena ekstruzija). Lahko opisujejo občutek togosti v hrbtenici, mravljinčenje in otrplost v spodjih (ledvena ekstruzija) ali zgornjih okončinah (vratna ekstruzija).
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije povišana togost obhrbteničnih mišic, zmanjšan in boleč obseg gibljivosti, zmanjšano občutenje, lahko je spremenjen tudi vzorec hoje. Uporabljajo se provokativni testi, na podlagi katerih lažje ugotovimo prisotnost ekstruzije diska.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje ekstruzije diska. RTG se uporablja z namenom ugotavljanja strukturnih sprememb ali nepravilnosti hrbtenice. MRI zagotovi informacije o obsegu in lokaciji izbočenja diska ter pridruženih kompresij živčne korenine. CT se uporablja, kadar prej omenjeni slikovni metodi ne podata dovolj natančnih informacij.
Kako zdravimo ekstruzijo diska in koliko časa traja rehabilitacija?
Ekstruzijo diska v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in vzpostavljanje funkcionalnosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje gibljivosti hrbtenice, krepitev stabilizatorjev hrbtenice (mišice trupa in hrbta), vzpostavljanje kvalitetnih vzorcev gibanja).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 2 do 6 mesecev, odvisno od poteka simptomov, starosti posameznika in velikosti izbočenja. 70 – 90 % posameznikov se po konzervativnem zdravljenju ekstruzije diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje, v primeru vztrajajočih simptomov (bolečina, mravljinčenje, otrplost), ki se po 6 mesecih konzervativnega zdravljenja ne izboljšajo ter v primeru hujših nevroloških izpadov z izgubo nadzora nad mehurjem in črevesjem (npr. sindrom Kavde ekvine).
Rehabilitacija po operativnem zdravljenju traja od 4 tednov do 1 leta, odvisno od vrste operativnega posega, ciljev posameznika in velikosti poškodbe. 75 – 93 % posameznikov se po operativnem zdravljenju ekstruzije diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih ali toplih obkladkov na mestu bolečine.
- Izogibanje aktivnosti, ki poslabšajo simptome (upogibanje trupa, dolgotrajno sedenje, prisilna drža, rotacija trupa).
- Izogibanje aktivnostim, ki vključujejo skakanje ali tek, po predhodnem pogovoru s fizioterapevtom ali zdravnikom.
- Prilagajanje obremenitve na ledveno hrbtenico (pravilna drža).
- Izvajanje terapevstkih vaj po navodilih zdravnika, fizioterapevta in kineziologa.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Ohranjanje telesne aktivnosti.
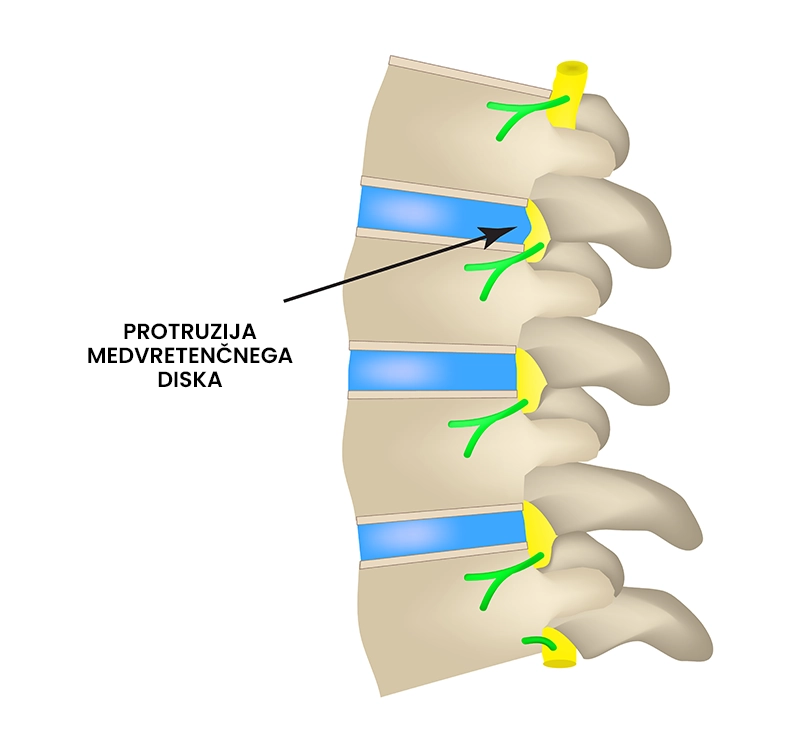
Protruzija diska
Kaj je protruzija diska?
Protruzija diska je poškodbeno (patološko) stanje hrbtenice, pri katerem pride do izbočenja jedra medvretenčne ploščice proti zunanji plasti, ki ostane nedotaknjena (se ne pretrga). Protruzija (izbočenje) diska draži živce, ki potekajo ob hrbtenici in povzroča simptome kot so bolečina v ledvenem ali vratnem delu (odvisno od nivoja protruzije), mravljinčenje in otrplost in ti lahko sevajo v zgornje ali spodnje okončine, odvisno od lokacije protruzije. Protruzija diska je najpogosteje posledica degenerativne obrabe in akutne poškodbe diska.
Kateri so glavni simptomi in znaki protruzije diska?
Glavni simptomi in znaki protruzije diska so navedeni spodaj.
- Ostra ali pekoča bolečina (pri vratni protruziji bolečina običajno seva v roke, v primeru ledvene protruzije pa se širi v noge),
- otrplost (zmanjšanega zaznavanja občutkov) in mravljinčenje (pri vratni protruziji v ramenih, rokah, dlaneh in prstih, pri ledveni protruziji v zadnjici, nogah, stopalih in prstih na nogah).
m
Kako diagnosticiramo protruzijo diska (diagnostični pregled)?
Protruzijo diska diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti protruzije diska.
- Pri anamnezi pacienti s protruzijo diska poročajo o ostri ali pekoči bolečini v hrbtenici, ki lahko izžareva po roki (vratna protruzija) ali po nogi navzdol (ledvena protruzija). Omenjajo tudi občutek togosti v hrbtu, mravljinčenje in otrplost v spodjih (ledvena protruzija) ali zgornjih okončinah (vratna protruzija).
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije povišana togost obhrbteničnih mišic, zmanjšan in boleč obseg gibljivosti, zmanjšano občutenje, lahko je spremenjen tudi vzorec hoje. Uporabljajo se provokativni testi, na podlagi katerih lažje ugotovimo prisotnost protruzije diska.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje protruzije diska. RTG se uporablja z namenom ugotavljanja strukturnih sprememb ali nepravilnosti hrbtenice. MRI zagotovi informacije o obsegu in lokaciji izbočenja diska ter pridruženih kompresij živčne korenine. CT se uporablja, kadar prej omenjeni slikovni metodi ne podata dovolj natančnih informacij.
P
Kako zdravimo protruzijo diska in koliko časa traja rehabilitacija?
Protruzijo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in vzpostavljanje funkcionalnosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje gibljivosti hrbtenice, krepitev stabilizatorjev hrbtenice (mišice trupa in hrbta), vzpostavljanje kvalitetnih vzorcev gibanja).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 8 do 24 tednov, odvisno od poteka simptomov, starosti posameznika in velikosti izbočenja. 85 % posameznikov se po konzervativnem zdravljenju protruzije diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje, v primeru vztrajajočih simptomov (bolečina, mravljinčenje, otrplost), ki se po 6 mesecih konzervativnega zdravljenja ne izboljšajo in v primeru hujših nevroloških izpadov z izgubo nadzora nad mehurjem in črevesjem (npr. sindrom Kavde ekvine).
Rehabilitacija po operativnem zdravljenju traja od 4 tednov do 1 leta, odvisno od vrste operativnega posega, ciljev posameznika in velikosti poškodbe. 75 – 93 % posameznikov se po operativnem zdravljenju protruzije diska vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih ali toplih obkladkov na mestu bolečine.
- Izogibanje aktivnosti, ki poslabšajo simptome (upogib trupa, dolgotrajno sedenje, prisilna drža)
- Prilagajanje obremenitev na ledveno hrbtenico (pravilna drža).
- Izvajanje terapevstkih vaj po navodilih zdravnika ali fizioterapevta.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Ohranjanje telesne aktivnosti.
o
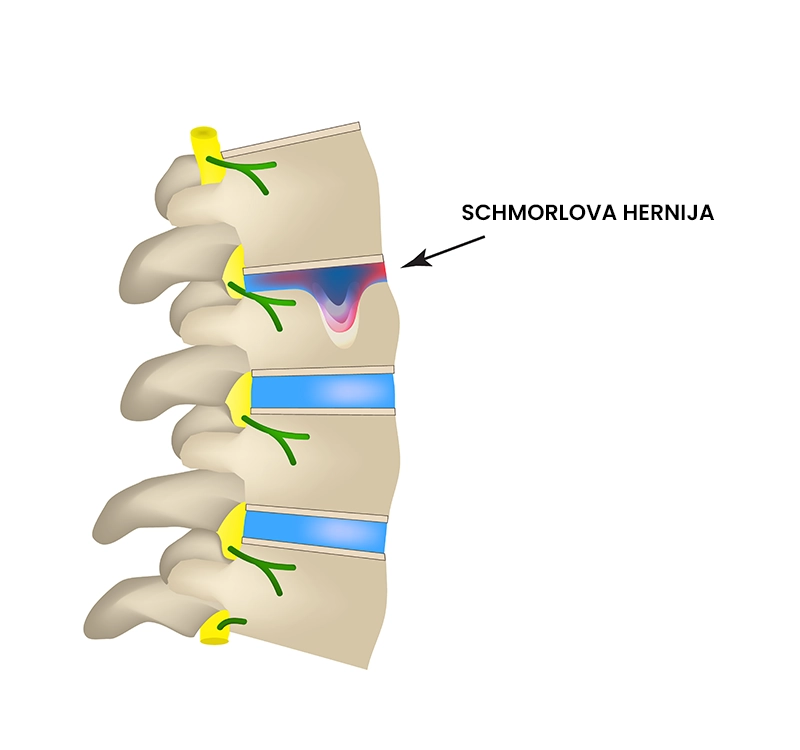
Schmorlova hernija (intervertebralna hernija)
Kaj je Schmorlova hernija?
Schmorlova hernija je poškodbeno stanje hrbtenice, pri kateri pride do izbočenja jedra medvretenčne ploščice skozi hrustančno in kostno ploščo v telo sosednjega vretenca. Izbočenje je lahko posledica akutne travmatske poškodbe (padci pri motorističnih nesrečah), aksialnih obremenitev hrbtenice ter degenerativnih sprememb, povezanih s staranjem.
Kateri so glavni simptomi Schmorlove hernije?
Glavni simptomi Schmorlove hernije so predstavljeni spodaj.
- Bolečina na predelu Schmorlove hernije.
Kako diagnosticiramo Schmorlovo hernijo (diagnostični pregled)?
Schmorlovo hernijo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti Schmorlove hernije.
- Pri anamnezi pacienti s Schmorlovo hernijo poročajo o bolečini na izbočenem delu vretenca, ki se pojavi postopoma ali nenadno po travmatski nesreči.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije občutljivost na pritisk vretenca, ki je prizadet.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje Schmorlove hernije. RTG se uporablja z namenom prikaza strukturnih sprememb hrbtenice. MRI in CT zagotovita podrobnejše informacije o mestu in velikosti Schmorlove hernije.
Kako zdravimo Schmorlovo hernijo in koliko časa traja rehabilitacija?
Schmorlovo hernijo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na preprečevanje napredovanja stanja in obvladovanje simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje mišične zmogljivosti trupa in spodnjih okončin, gibljivosti ter stabilnosti ledvene hrbtenice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 do 6 mesecev, odvisno od poteka simptomov in velikosti Schmorlove hernije.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, ko se simptomi ne izboljšajo po 6 mesečnem konzervativnem zdravljenju ali v primeru močne bolečine, ki pomembno vpliva na kakovost življenja. Pri operativnem zdravljenju se opravi vertebroplastika (vbrizganje cementa za pospešitev zdravljenja) ali spinalna fuzija (združitev vretenc)
Rehabilitacija po operativnem zdravljenju traja povprečno 6 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 80 – 91 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih ali hladnih obkladkov, kar bolj pripomore k lajšanju simptomov.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Vzdrževanje primerne telesne mase.
- Skrb za zdravo in uravnoteženo prehrano.
- Izogibanje prisilnim držam, bolečim aktivnostim in dolgotrajnemu sedenju.
- Vsakodnevno izvajanje priporočenih terapevtskih vaj.
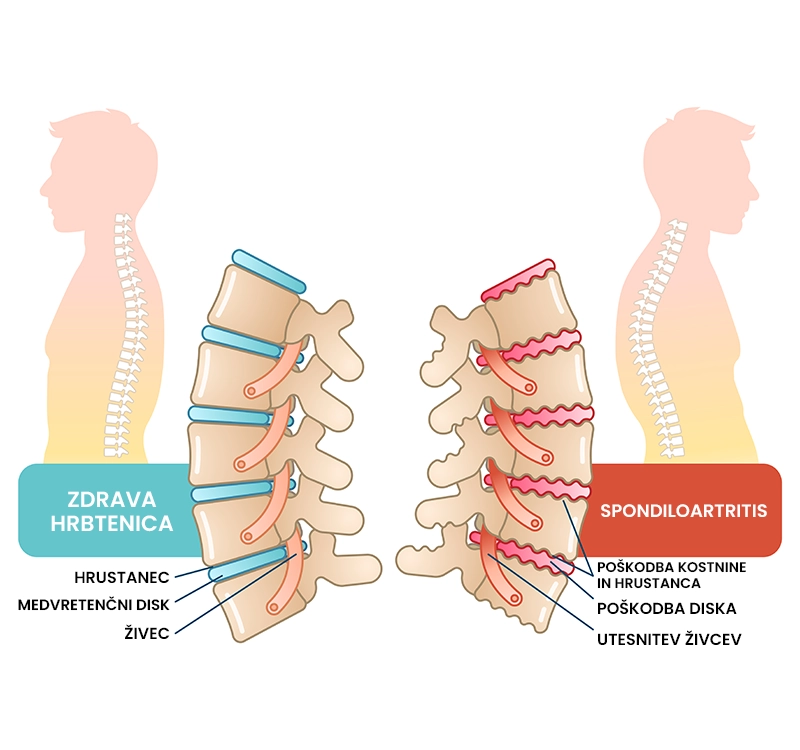
Sponidloartritis (artritis hrbtenice)
Kaj je artritis hrbtenice (spondiloartritis)?
Artritis hrbtenice (spondiloartitis) je bolezenjsko stanje sklepov hrbtenice, pri kateri pride do tanjšanja in vnetja sklepnega hrustanca. Bolezen se kaže kot stalna ali občasna bolečina v hrbtenici, občutek togosti in mišična šibkost hrbta, rok ali nog. Artritis hrbtenice je posledica različnih dejavnikov (avtoimune bolezni, travma, infekcije), po katerih ločimo tudi vrste artritisa (revmatoidni artritis, osteoartritis, septični artritis,…). Bolezen lahko prizadene vsakogar, pogosteje pa se pojavi pri ženskih pred 45 letom starosti, ker imajo bolj gibljive skelpe kot moški. Artritis ni ozdravljiv, obstajajo pa različne metode zdravljenja za zmanjševanje in lajšanje njegovih simptomov.
Kateri so glavni simptomi in znaki artritisa hrbtenice?
Glavni simptomi in znaki artritisa hrbtenice so predstavljeni spodaj.
- Bolečina v hrbtenici, kolkih, kolenih, ki je najslabša v jutranjih urah,
- občutek togosti,
- rdečica,
- lokalno povišana temperatura,
- zmanjšan obseg gibljivosti v hrbtenici, kolki in/ali kolenih.
Kako diagnosticiramo artritis hrbtenice (diagnostični pregled)?
Artritis hrbtenice diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda, laboratorijskih testov in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti artritisa hrbtenice.
- Pri anamnezi pacienti z artritisom hrbtenice poročajo o bolečini, ki se je pričela v ledvenem delu hrbta in lahko izžareva v področje kolkov ali kolen. Omenijo, da je bolečina najhujša v jutranjih urah, po dolgotrajnem počitku ali dolgotrajni stoji ter da se izboljša z gibanjem. Pogosto poročajo tudi o nočni bolečini, ki se omili s hojo. Vključuje se tudi vprašanja o splošnem zdravju in odzivu težav na zdravila.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije povišana togost obhrbteničnih mišic, mišična šibkost, omejena gibljivost hrbtenice, lokalno povišana temperatura in občutljivost na dotik. Lahko sta prisotni splošno povišana telesna temperatura in kožne spremembe.
- Laboratorijski testi vključujejo analizo krvi, na podlagi katere lahko določijo vrsto artritisa.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje artritisa hrbtenice. RTG se uporablja z namenom ugotavljanja mesta in obsežnosti artritisa. MRI zagotovi informacije o stanju mehkih tkiv in sklepnega hrustanca. CT mogoča podrobno oceno sklepnega hrustanca in stopnjo poškodbe kosti.
Kako zdravimo artritis hrbtenice in koliko časa traja rehabilitacija?
Artritis hrbtenice v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti in obsega gibljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti hrbtenice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja od 6 do 15 mesecev, odvisno od poteka simptomov in vrste artritisa. Po konzervativnem zdravljenju se 40 – 71 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 6 do 15 mesecih konzervativnega zdravljenja in bolezen zelo omejuje vsakodnevne aktivnosti. Pri operativnem zdravljenju se opravi zamenjava kolčnega sklepa, fuzija hrbtenice (združitev sosednjih vretenc) ali osteotomija (popravilo kostnih nepravilnosti).
Rehabilitacija po operativnem zdravljenju traja 6 tednov do 12 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 80 – 93 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Vsakodnevno izvajanje terapevstkih vaj. Priporoča se izvajanje vaj v topli vodi (36°C).
- Priporoča se plavanje v topli vodi ali hoja 3x do 6x na teden.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki bi povečale obremenitev na sklepe (npr. nepravilno dvigovanje težkih bremen).
- Vsakodnevno beleženje poteka in sprememb simptomov.
- Uporaba toplih obkladkov na mestu bolečine.
- Ergonomske prilagoditve delovnega mesta (uporaba ergonomskega stola, ustrezna višina delovnega prostora).
- Ohranjanje zdrave telesne teže z uravnoteženo prehrano in redno telesno aktivnostjo.
Spondiloza (osteoartritis hrbtenice)
Kaj je spondiloza?
Spondiloza (osteoartritis hrbtenice) je degenerativno stanje sklepnega hrustanca hrbtenice, pri katerem prihaja do tanjšanja hrustanca in nastajanja kostnih odrastkov. Spondiloza je običajno posledica staranja, ki privede do zmanjšanja odpornosti sklepnega hrustanca na obremenitve. Ta se kaže kot togost, bolečina in zmanjšan obseg gibljivosti v hrbtenici. Najpogosteje se pojavlja pri osebah starejših od 65 let, pogosteje pri ženskah, ker imajo večjo gibljivost sklepov.
Kateri so glavni simptomi in znaki osteoartritisa hrbtenice?
Glavni simptomi in znaki osteoartritisa hrbtenice so navedeni spodaj.
- Bolečina (pri osteoartritisu ledvene hrbtenice se pojavlja v ledvenem delu in seva po zadnjici in nogah navzdol; pri osteoartritisu vratne hrbtenice se pojavlja v vratu, ramenih, med lopaticama, lahko povzroča tudi glavobole),
- občutek togosti,
- zmanjšan obseg gibljivosti.
Kako diagnosticiramo osteoartritis hrbtenice (diagnostični pregled)?
Osteoartritis hrbtenice diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti osteoartritisa hrbtenice.
- Pri anamnezi pacienti z osteoartritisom hrbtenice poročajo o enostranski in dobro lokalizirani bolečini, ki se je pričela v vratnem ali ledvenem delu in izžareva v ramena, prsni koš, glavo, med lopatice (osteoartritis vratnih vretenc) ali v zadnjico in po nogi navzdol (osteoartritis ledvenih vretenc). Lahko poročajo o bolečini, ki seva pod koleno, v tem primeru je velika verjetnost, da je prizadeta tudi živčna korenina.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije povišana togost obhrbteničnih mišic, mišična šibkost, omejena gibljivost hrbtenice, povečanje bolečine s tipanjem po prizadetih vretencih, spremenjena drža in vzorec hoje. Na podlagi kliničnih testov se lahko odkrije tudi prizadetost živčnih korenin.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje osteoartritisa hrbtenice. RTG se uporablja z namenom ugotavljanja mesta in obsežnosti osteoartritisa. MRI zagotovi podrobnejše informacije o prisotnosti osteoartritisa in pridružene utesnitve živčnih korenin. CT mogoča podrobno oceno sklepnega hrustanca, stopnjo poškodbe kosti in morebitnih pridruženih poškodb.
Kako zdravimo osteoartritis in koliko časa traja rehabilitacija?
Osteoartritis hrbtenice v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in zmanjšanja togosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti hrbtenice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja od nekaj tednov do 1 leta, odvisno od poteka simptomov in stopnje osteoartritisa. Po konzervativnem zdravljenju se povprečno 75 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 1 letu konzervativnega zdravljenja in so prisotni zmerni do hudi nevrološki izpadi. Pri operativnem zdravljenju se opravi sprostitev živčne korenine, fuzija hrbtenice (združitev sosednjih vretenc) ali zamenjava sklepnih površin.
Rehabilitacija po operativnem zdravljenju traja od 6 tednov do 12 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 70 – 90 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Vsakodnevno izvajanje terapevstkih vaj. Priporoča se izvajanje vaj v topli vodi (36°C).
- Priporoča se plavanje v topli vodi.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki bi povečale obremenitev na sklepe (npr. nepravilno dvigovanje težkih bremen, dolgotrajen upogib vratu).
- Vsakodnevno beleženje poteka in sprememb simptomov.
- Uporaba toplih obkladkov na mestu bolečine.
- Ergonomske prilagoditve delovnega mesta (uporaba ergonomskega stola, ustrezna višina delovnega prostora).
- Ohranjanje zdrave telesne teže z uravnoteženo prehrano in redno telesno aktivnostjo
- Skrb za duševno zdravje.
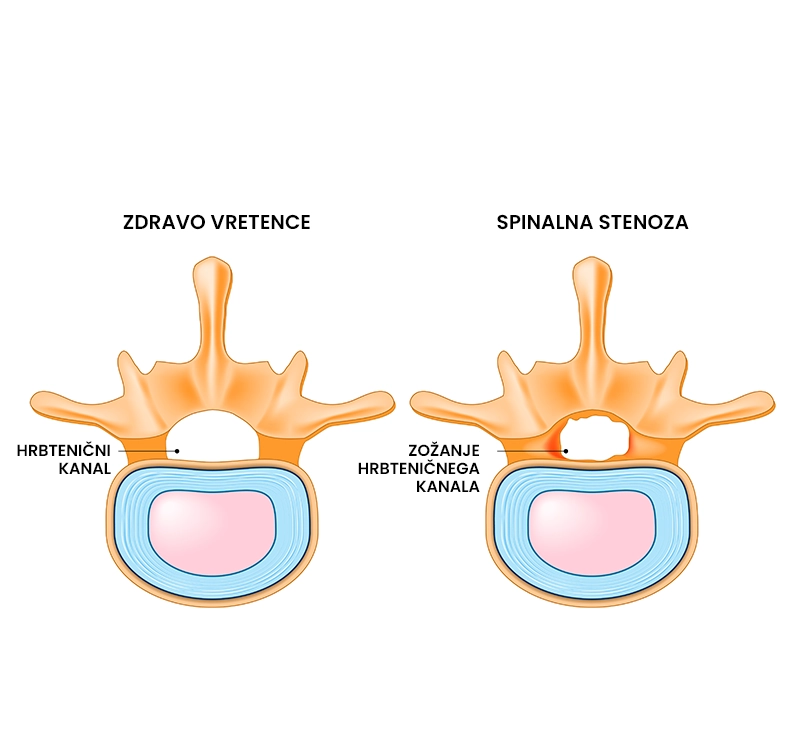
Spinalna Stenoza
Kaj je spinalna stenoza?
Spinalna stenoza je poškodbeno stanje hrbtenice, pri katerem pride do zožanja hrbteničnega kanala in utesnitve hrbtenjačnih živcev. Spinalna stenoza se kaže kot pekoča bolečina, mravlinčenje, otrplost (stanje zmanjšanega zaznavanja občutkov) in mišična šibkost. Najpogosteje je posledica degenerativnih sprememb hrbtenice (osteofiti – kostni izrastki, hernija diska, spondilolisteza – zdrs vretenca), bolezni (artritis – vnetje sklepnega hrustanca) ali drugih stanj (zlom, tumor, skolioza). Spinalna stenoza se pogosteje pojavlja pri osebah starejših od 60 let. Spinalne stenoze ne moremo pozdraviti, lahko pa učinkovito lajšamo njene simptome.
Kateri so glavni simptomi in znaki spinalne stenoze?
Glavni simptomi in znaki spinalne stenoze so navedeni spodaj.
- Bolečina (vrtna stenoza povzroča bolečino v vratnem delu, lumblana stenoza pa v spodnjem delu hrbta),
- bolečina lahko izžareva po roki (vratna stenoza) ali nogi navzdol (ledvena stenoza),
- bolečina, ki se izboljša s sedenjem, hojo v hrib ali upogibom hbtenice (ledvena stenoza),
- občutek mravličenja,
- otrplost (stanje zmanjšanega zaznavanja občutkov),
- šibkost stiska pesti (vratna stenoza) ali mišic nog in stopala (ledvena stenoza),
- mišični krči v mečih (ledvena stenoza).
Kako diagnosticiramo spinalno stenozo (diagnostični pregled)?
Spinalno stenozo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti spinalne stenoze.
- Pri anamnezi pacienti s spinalno stenozo poročajo o počasi napredujoči bolečini, ki se je pričela v vratnem ali ledvenem delu in izžareva po roki (vratna stenoza) ali nogi navzdol (ledvena stenoza). Lahko poročajo, da se bolečina izboljša s sedenjem, upogibom trupa naprej in hojo v hrib, poslabša pa s hojo po ravnem ali dolgotrajno stojo.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije mišična šibkost, bolečina z iztegom hrbtenice, zmanjšano občutenje rokah ali nogah (napredovala stenoza) in slabše ravnotežje.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje spinalne stenoze. RTG se uporablja z namenom ugotavljanja strukturnih sprememb hrbtenice. MRI zagotovi podrobnejše informacije o mestu in velikosti zoženja spinalnega kanala. CT mogoča podrobno oceno zožitve spinalnega kanala.
Kako zdravimo spinalno stenozo in koliko časa traja rehabilitacija?
Spinalno stenozo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivost trupa in hrbta ter obsega gibljivosti hrbtenice. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti hrbtenice, splošne fizične pripravljenosti).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 mesece, odvisno od poteka simptomov in stopnje zožitve spinalnega kanala. Po konzervativnem zdravljenju se povprečno 50 – 70 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 9 mesecih konzervativnega zdravljenja, so prisotni zmerni do hudi nevrološki izpadi, kvaliteta življenja je zelo slaba ali se pacienti hitro utrudijo po krajši hoji. Pri operativnem zdravljenju se opravi sprostitev živčne korenine, fuzija hrbtenice (združitev sosednjih vretenc) ali sprostitev z zatrditvijo sklepa.
Rehabilitacija po operativnem zdravljenju traja 6 tednov do 12 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 57 – 64 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih ali hladnih obkladkov na mestu bolečine.
- Vsakodnevno izvajanje terapevstkih vaj.
- Priporoča se izvajanje vaj v topli vodi.
- Priporoča se izvajanje aerobne aktivnosti (kolesarjenje).
- Izogibanje aktivnosti, ki poslabšajo simptome.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Ohranjanje zdrave telesne teže z uravnoteženo prehrano in redno telesno aktivnostjo.
- Skrb za duševno zdravje.
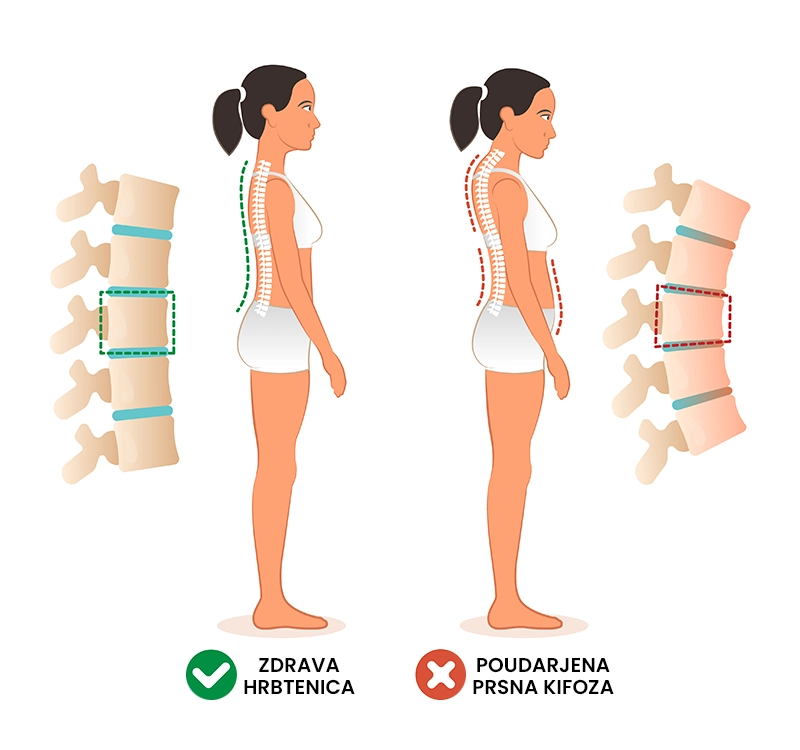
Kifoza
Kaj je kifoza?
Kifoza je bolezensko stanje hrbtenice, pri katerem pride do prekomerne ukrivljenosti hrbtenice (ukrivljenost >40°). Kifoza povzroča spremembe v drži, bolečino in togost v hrbtu ter zmanjšano funkcionalnost, v hujših primerih tudi težave z dihanjem. Poudarjene kifoze s konzervativnim zdravljenjem ne moremo pozdraviti, obstajajo pa učinkoviti načini za lajšanje simptomov in omejitev njenega napredovanja.
Kateri so glavni simptomi in znaki poudarjene prsne kifoze?
Glavni simptomi in znaki poudarjene prsne kifoze so predstavljeni spodaj.
- Deformacija hrbtenice,
- spremenjena drža,
- bolečina,
- občutek togosti,
- težave z dihanjem.
Kako diagnosticiramo poudarjeno prsno krivino (diagnostični pregled)?
Poudarjeno prsno kifozo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti poudarjene prsne kifoze.
- Pri anamnezi pacienti s poudarjeno prsno kifozo najpogosteje poročajo o topi bolečini v prsnem delu hrbtenice, pri nekaterih je prisotna tudi v vratnem in ledvenem predelu. Omenijo, da se bolečina se poslabša ob gibanju, izboljša pa se ob počitku.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem opazimo povečano ukrivljenost prsne hrbtenice (grbo), ki v blažjih primerih morda niti ni očitna. Pri palpaciji zaznamo napetost obhrbteničnih mišic, lahko tudi zadnjih stegenskih mišic. Pozorni smo na značilnosti poudarjene prsne krivine, saj nam to omogoča prepoznavanje vzroka za nastanek.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje poudarjene prsne krivine. RTG je osnovna metoda, ki omogoča določanje kota ukrivljenosti (Cobbov kot) ter strukturnih nepravilnosti. MRI se izvaja ob sumu na stiskanje hrbtenjače ali živčnih korenin. CT pa se zaradi natančnega prikaza kostnih struktur večinoma uporablja v pripravi na kirurški poseg.
Kako zdravimo poudarjeno prsno kifozo in koliko časa traja rehabilitacija?
Poudarjeno prsno kifozo v centru Meridian-fit obravnavamo konzervativno (fizioterapevtsko in kineziološko). Konzervativno zdravljenje je prva izbira pri pacientih s krivino manjšo od 60°.
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na preprečevanje povečanja prsne krivine, izboljšanje telesne drže in obvladovanje simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje mišične zmogljivosti trupa, gibljivosti in drže).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja nekaj mesecev do 1 leta, odvisno od velikosti prnse krivine. Po konzervativnem zdravljenju se povprečno 86 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, v primeru vztrajajočih simptomov, ki se ne izboljšajo po 6 mesečnem konzervativnem zdravljenju, napredujoče krivine, prisotnih težav z dihanjem ali nevroloških simptomov (mravljinčenje, otrplost). Pri operativnem zdravljenju se opravi fuzija vretenc (spojitev) ali kifoplastika (obnovitev višine vretenca) in vertebroplastika (vbrizganje cementa za pospešitev zdravljenja).
Rehabilitacija po operativnem zdravljenju traja povprečno 6 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 56 – 92 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih ali hladnih obkladkov, kar bolj pripomore k lajšanju simptomov.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje sključeni drži in učenje pravilne drže med sedenjem, hojo in aktivnostmi.
- Redno izvajanje vaj za hrbtne mišice in raztezne vaje za prsne ter vratne mišice, po navodilih fizioterapevta in kineziologa.
- Ohranjanje zdrave telesne teže.
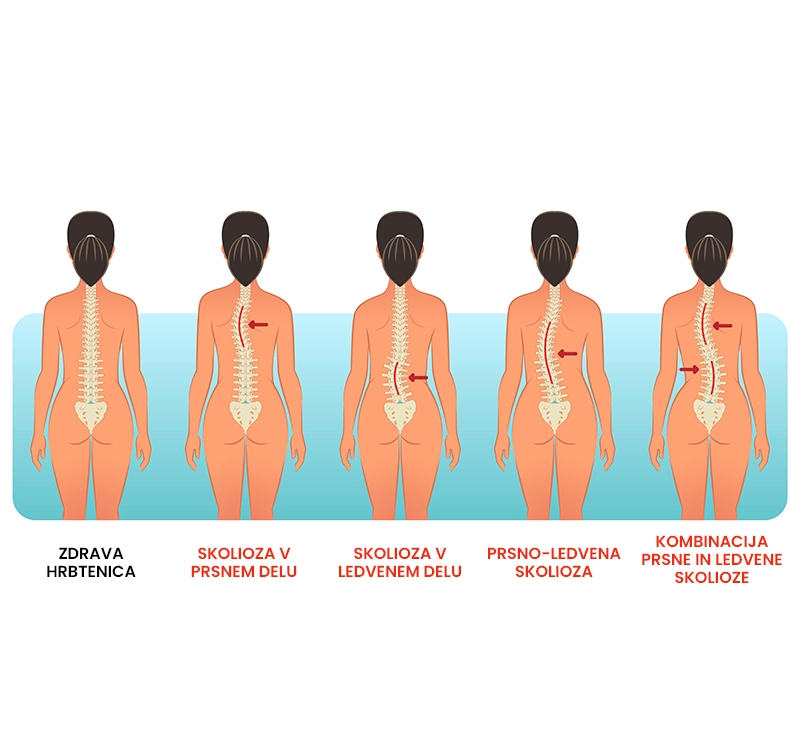
Skolioza
Kaj je skolioza?
Skolioza je bolezensko stanje hrbtenice, pri katerem pride do atipične ukrivljenosti hrbtenice. Skoliozo prepoznamo po rotaciji in odklonu hrbtenice v čelni (pogled od spredaj) in sredinski (pogled iz strani) ravnini, v oblik črke S ali C. Skolioza je običajno asimptomatska, s staranjem pa lahko povzroča bolečine v hrbtu. Najpogosteje se pojavlja med 10. in 18. letom starosti (adolescentna skolioza), lahko pa se pojavi tudi do 3 let starosti (infantilna skolioza) ali med 4. in 10. letom (juvenilna skolioza). Skolioze ne moremo pozdraviti, lahko pa zmanjšamo napredovanje krivine in paciente naučimo učinkovite poravnave telesne drže.
Kateri so glavni simptomi in znaki skolioze?
Glavni simptomi in znaki skolioze so predstavljeni spodaj.
- Vidna deformacija hrbtenice,
- neenakomerna višina ramen in bokov,
- izbočena lopatica,
- povečena mišična togost,
- zmanjšana kapaciteta pljuč,
- bolečina (pri napredovalih krivinah).
Kako diagnosticiramo skoliozo (diagnostični pregled)?
Skoliozo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti skolioze.
- Pri anamnezi pacienti s skoliozo običajno ne poročajo o nobenih simptomih, lahko omenijo da so opazili neenakomerno višino ramen in/ali bokov. Pacienti z velikimi krivinami lahko poročajo o težkem dihanju.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem opazimo spremenjeno ukrivljenosti hrbtenice, neenakomerno višino ramen, bokov in enostrasnko izbočenje lopatic. Opravijo se specifični testi za lažje prepoznavanje mesta skolioze, dodatno se preveri morebitna odstopanja v obsegu gibljivosti hrbtenice, pljučne kapacitete in ravnotežja.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje poudarjene prsne krivine. RTG je osnovna metoda, ki omogoča določanje kota ukrivljenosti (Cobbov kot) ter strukturnih nepravilnosti. MRI se izvaja ob sumu na stiskanje hrbtenjače ali živčnih korenin. CT pa se zaradi natančnega prikaza kostnih struktur večinoma uporablja v pripravi na kirurški poseg.
Kako zdravimo skoliozo in koliko časa traja rehabilitacija?
Skoliozo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko). Konzervativno zdravljenje brez steznika in specialne obravnave se priporoča pri pacientih s krivino od 10 – 20°.
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na preprečevanje povečanja krivine, korekcijo telesne drže in obvladovanje morebitnih simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (učenje poravnave telesne drže, izboljšanje gibljivosti mišic, zavedanja položaja hrbtenice, zmogljivosti hrbtnih in trebuših mišic, stabilnosti hrbtenice, povečanje obsega gibljivosti).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 1 leto, odvisno od odzivanja skolioze na terapijo. Po konzervativnem zdravljenju se povprečno 88 % posameznikom omeji napredovanje krivine.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, v primeru napredovale krivine nad 45°. Pri operativnem zdravljenju se opravi fuzija (spojitev) vretenc .
Rehabilitacija po operativnem zdravljenju traja povprečno 3 do 12 mesecev, odvisno od mesta in količine spojitve vretenc. 70 – 86 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Vsakodnevno izvajanje priporočenih vaj za poravnavo drže, krepitev in raztezanje mišic.
- Izvajanje čim bolj simetričnih aktivnosti (hoja, tek, smučanje, kolesarjenje, rolanje).
- Izogibanje spanju na trebuhu.
- Uporaba toplih obkladkov na mestu bolečine.
- Uporaba opornice po navodilih zdravnika.
Spondiloliza
Kaj je spondiloliza?
Spondiloliza je poškodbeno stanje hrbtenice pri katerem pride do enostranskega ali obojestranskega zloma dela vretenca (pars interarticularis), ki povezuje zgornji in spodnji del loka vretenca. Spondiloliza je običajno asimptomatska, vendar se pri 10 % posameznikih pojavi bolečina v križu, ki se poslabša med telesno aktivnostjo ali pri iztegu hrbtenice. Najpogosteje se pojavlja pri mladostnikih v obdobju faze rasti, ki se okvarjajo s športi katerih aktivnosti vključujejo ponavljajoče gibe hiperekstenzije (prekomerni izteg) in rotacije v ledvenem predelu (gimnastika, ples in nogomet). Spondiloliza se pogosto pojavi tudi pri odraslih, ki so zaradi poklicne ali športne dejavnosti podvrženi ponavljajočim obremenitvam v ledvenem delu hrbtenice (fizični in gradbeni delavci ter dvigovalci utež). Zlom vretenca se v 90 % primerov pojavi na petem ledvenem vretencu (L5). Neustrezno zdravljena spondiloliza ali pomanjkanje prilagoditve življenjskega sloga lahko privede do spondilolisteze – zdrsa vretenca. 92 % posameznikov se po ustreznem zdravljenju spondilolize vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi spondilolize?
Glavni simptomi spondilolize so predstavljeni spodaj.
- Topa bolečina v spodnjem delu hrbta, ki se poslabša med telesno aktivnostjo ali pri iztegu hrbtenice,
- bolečina lahko seva v zadnjico ali v zgornji del zadnje strani stegna,
- zmanjšano občutenje v nogah (napredovala spondiloliza).
Kako diagnosticiramo spondilolizo (diagnostični pregled)?
Spondilolizo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti spondilolize.
- Pri anamnezi pacienti s spondilolizo pogosto poročajo o bolečini v spodnjem delu hrbta, ki se pojavi pri aktivnostih s ponavljajočim iztegom hrbtenice, medtem ko se bolečina izboljša med počitkom. Bolečina med sedenjem ali počitkom ter prisotnost nevroloških simptomov (mravljinčenje, odrevenelost) lahko nakazujejo na druge patologije.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije napetost v zadnjih stegenskih mišicah in občutljivost na segmentu spondilolize ter prilagojen vzorec hoje (s trupom se držijo rahlo naprej). Uporabljajo se provokativni testi na podlagi katerih lažje potrdimo možnost prisotnosti spondilolize.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje spondilolize. RTG se uporablja z namenom potrditve zloma. MRI in CT zagotovita podrobnejše informacije o mestu in velikosti zloma vretenca.
Kako zdravimo spondilolizo in koliko časa traja rehabilitacija?
Spondilolizo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na celjenje zloma, preprečevanje napredovanja stanja in obvladovanje simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje mišične zmogljivosti trupa in spodnjih okončin, gibljivosti ter stabilnosti hrbtenice s ciljem ponovnega vračanja v šport in vsakdanje aktivnosti).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 12 tednov, odvisno od poteka simptomov in velikosti zloma. Po konzervativnem zdravljenju se povprečno 90 % posameznikov s spondilolizo vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če se simptomi vztrajajo po 6 mesečnem konzervativnemu zdravljenju, če pride do napredovanja v spondilolistezo (zdrs vretenca) tretje ali četrte stopnje ali v primeru pojava hujših nevroloških simptomov, kot so motnja nadzora mehurja ali črevesja (sindrom Kavde ekvine). Pri operativnem zdravljenju se opravi direktno popravilo pars interarticularisa (obnovitev poškodovanega vretenca) in spinalna fuzija (spojitev vretenc).
Rehabilitacija po operativnem zdravljenju traja povprečno 6 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 90 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Podpora ledvene hrbtenice med sedenjem.
- Prilagoditev spalnega položaja na hrbtu s podlaganjem kolena z blazino, kar zmanjša ledveno krivino in s tem obremenitev vretenc. Pri spanju na boku je koristno postaviti blazino med kolena, da se prepreči rotacija hrbtenice.
- Prilagoditev aktivnosti in izogibanje tistim, ki močno obremenjujejo spodnji del hrbta – še posebej aktivnosti z izrazitim iztegom, upogibom, rotacijami ali dvigovanjem težkih bremen.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Vsakodnevno izvajanje naučenih terapevtskih vaj.
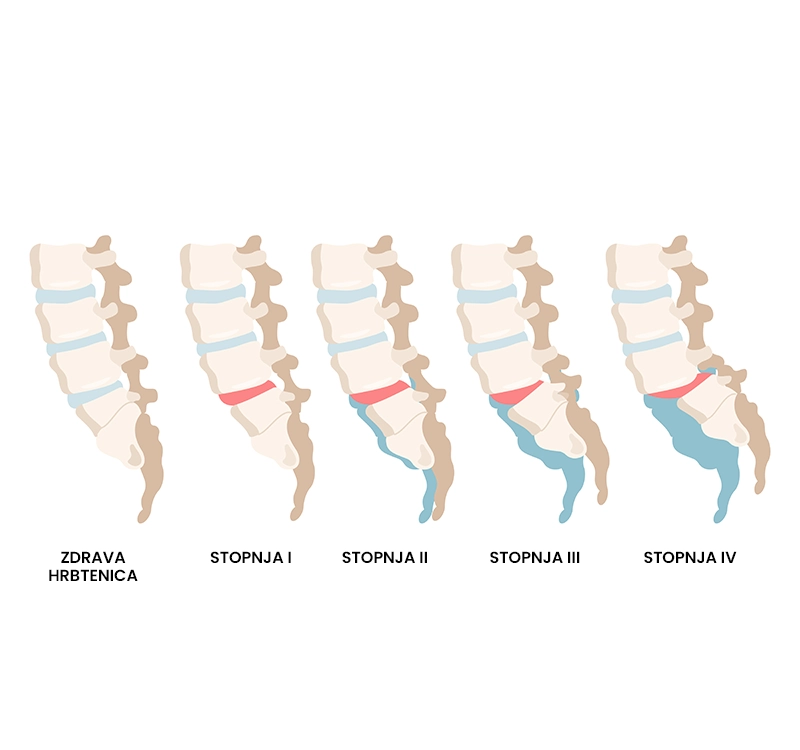
Spondilolisteza
Kaj je spondilolisteza?
Spondilolisteza je poškodbeno stanje hrbtenice, ki ga povzroči zdrs vretenca iz svojega običajnega mesta čez vretence, ki leži neposredno pod njim. Poškodbo spremlja občasna in topa bolečina blage do zmerne intenzivnosti, ki je lokalizirana v predelu križa (ledvena spondilolisteza) ali v predelu vratu (vratna spondilolisteza). Spondilolisteza je lahko posledica degenerativnih sprememb hrbtenice, travme, prirojene spremebe oblike fasetnih sklepov ali ponavljajočih prekomernih iztegov hrbtenice.
Kateri so glavni simptomi in znaki spondilolisteze?
Glavni simptomi in znaki spondilolisteze so navedeni spodaj.
- Bolečina (v spodnjem delu hrbta (ledvena spondilolisteza) ali v predelu vratu (vratna spondilolisteza)),
- mravljinčenje, odrevenelost in mišična šibkost (pri vratni spondilolistezi se pojavijo v vratu, rokah, in prstih, medtem ko se pri ledveni spondilolistezi pojavijo v zadnjici, nogah, stegnu in stopalih),
- disfunkcija črevesja ali mehurja (sindrom Kavde ekvine).
Kako diagnosticiramo spondilolistezo (diagnostični pregled)?
Spondilolistezo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti spondilolisteze.
- Pri anamnezi pacienti s spondilolistezo pogosto poročajo o bolečini v spodnjem delu hrbta ali vratu, ki izžareva po nogah ali rokah navzdol. Poročajo, da se bolečina poslabša z iztegom hrbtenice in izboljša z upogibom ter z ležanjem na hrbtu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije napetost v zadnjih stegenskih in obhrbtnih mišicah, prilagojen vzorec hoje (s trupom se držijo rahlo naprej), slabše ravnotežje in občutljivost na dotik na mestu poškodbe. Uporabljajo se provokativni testi na podlagi katerih lažje potrdimo možnost prisotnosti spondilolisteze.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje spondilolisteze. RTG se uporablja z namenom potrditve zdrsa vretenca. MRI in CT zagotovita podrobnejše informacije o mestu zdrsa vretenca in mehkih okoliških tkivih.
Kako zdravimo spondilolistezo in koliko časa traja rehabilitacija?
Spondilolistezo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na spodbuditev celjenja, preprečevanje napredovanja stanja in obvladovanje simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje mišične zmogljivosti trupa in spodnjih okončin, gibljivosti ter stabilnosti hrbtenice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 do 6 mesecev, odvisno od poteka simptomov in velikosti zdrsa. Po konzervativnem zdravljenju se povprečno 70 – 90 % posameznikov s spondilolistezo vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, v primerih napredujoče spondilolisteze s povečanjem zdrsa vretenca (tretja in četrta stopnja zdrsa), hujših simptomov (mišična oslabelost in sindrom Kavde ekvine) ali vztrajajočih simptomov (bolečine, mravljinčenje in odrevenelost) ki se ne izboljšajo po 3 do 6 mesečnem konzervativnem zdravljenju.
Rehabilitacija po operativnem zdravljenju povprečno traja 6 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 76 – 100 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Prilagoditev aktivnosti in izogibanje tistim, ki močno obremenjujejo spodnji del hrbta – še posebej aktivnosti z izrazitim iztegom, upogibom, rotacijami ali dvigovanjem težkih bremen.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Vsakodnevno izvajanje naučenih terapevtskih vaj.
- Uporaba toplih ali hladnih obkladkov, kar bolj pripomore k zmanjšanju simptomov.
- Vzdrževanje zdrave telesne mase.
Osteohondroza hrbtenice
Kaj je osteohondroza hrbtenice?
Osteohondroza je bolezensko stanje hrbtenice, ki povzroči degeneracijo in odmiranje kosti v hrbtenici. Osteohondroza hrbtenice je najpogostejša v ledvenem predelu hrbtenice, kjer so mehanske obremenitve največje, lahko pa se pojavi v kateremkoli delu hrbtenice. Prepoznamo jo po po bolečini v hrbtu, ki je v začetku blaga, z napredovanjem bolezni pa postaja močnejša in začne omejevati gibanje in vsakodnevne aktivnosti ter pomembno vpliva na funkcijo posameznika. Osteohondroza hrbtenice je najpogostejša pri starejših posameznikih zaradi degeneracije ob staranju, lahko pa se pojavi tudi pri mlajših, zlasti med fazo hitre rasti. Pogosteje se pojavlja pri sedentarnih posameznikih in osebah, ki opravljajo fizično zahtevna dela. Zdravljenje osteohondroze hrbtenice je dolgoročno, saj gre za kronično stanje brez možnosti popolnega ozdravljenja.
Kateri so glavni simptomi in znaki osteohondroze hrbtenice?
Glavni simptomi in znaki osteohodroze hrbtenice so predstavljeni spodaj.
- Bolečina,
- omejena gibljivost,
- občutek togosti,
- mravljinčenje.
Glavni simptomi in znaki glede na mesto osteohondroze so predstavljeni spodaj.
- Vratna osteohondroza: glavoboli, omotica, bolečina v vratu in ramenih ter mravljinčenje ali odrevenelost rok.
- Prsna osteohondroza: bolečina z občutkom stiskanja v prsih ter težave z dihanjem.
- Ledvena osteohondroza: bolečina v spodnjem delu hrbta ter mravljinčenje in šibkost spodnjih okončin.
Kako diagnosticiramo osteohondrozo hrbtenice (diagnostični pregled)?
Osteohondrozo hrbtenice diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti osteohondroze hrbtenice.
- Pri anamnezi pacienti z osteohondrozo hrbtenice pogosto poročajo o ostri ali topi, dobro lokalizirani bolečini v hrbtenici, ki se je pojavila postopoma in vedno bolj omejuje vsakodnevne aktivnosti. Omenijo, da se je bolečina na začetku pojavila samo med obremenjevanjem potem pa je vztrajala tudi v mirovanju, postopoma se je pojavilo tudi mravljinčenje in sprememba občutenja v rokah (vratna osteohondroza) ali nogah (ledvena osteohondroza).
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije zmanjšan obseg gibljivosti hrbtenice, mišično šibkost, slabše občutenje in togost mišic okoli hrbtenice.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje osteohondroze hrbtenice. RTG se uporablja z namenom prikaza strukture hrbtenice. MRI in CT zagotovita podrobnejše informacije o mestu in velikosti osteohondroze.
Kako zdravimo osteohondrozo hrbtenice in koliko časa traja rehabilitacija?
Osteohondrozo hrbtenice v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na lajšanje simptomov ter zaustavitev ali upočasnitev napredovanja bolezni. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje mišične zmogljivosti trupa in spodnjih okončin, gibljivosti ter stabilnosti ledvene hrbtenice, povečanje gibljivosti mišic hrbta in spodnjega uda).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 2 do 3 mesece, odvisno od poteka simptomov in velikosti osteohondroze hrbtenice. Po konzervativnem zdravljenju se povprečno 70 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, v primerih, ko vsaj 6 mesečno konzervativno zdravljenje ne prinese izboljšanja ali v primeru hude bolečine ter poslabšanja nevroloških simptomov (šibkost mišic, ki ovira funkcijo). Pri operativnem zdravljenju se opravi zamenjava diska ali spondilodeza (spojitev vretenc).
Rehabilitacija po operativnem zdravljenju traja povprečno 6 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. Povprečno 80 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih ali hladnih obkladkov, kar bolj pripomore k zmanjšanju simptomov.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Vzdrževanje primerne telesne mase.
- Skrb za zdravo in uravnoteženo prehrano.
- Izogibanje kajenju in prekomernemu uživanju alkohola.
- Uporaba pravilne tehnike dvigovanja težkih predmetov.
- Izogibanje prisilnim držam.
- Vsakodnevno izvajanje priporočenih terapevtskih vaj.
- Ergonomske prilagoditve delovnega okolja (stol z ledveno podporo, ustrezna višina mize).
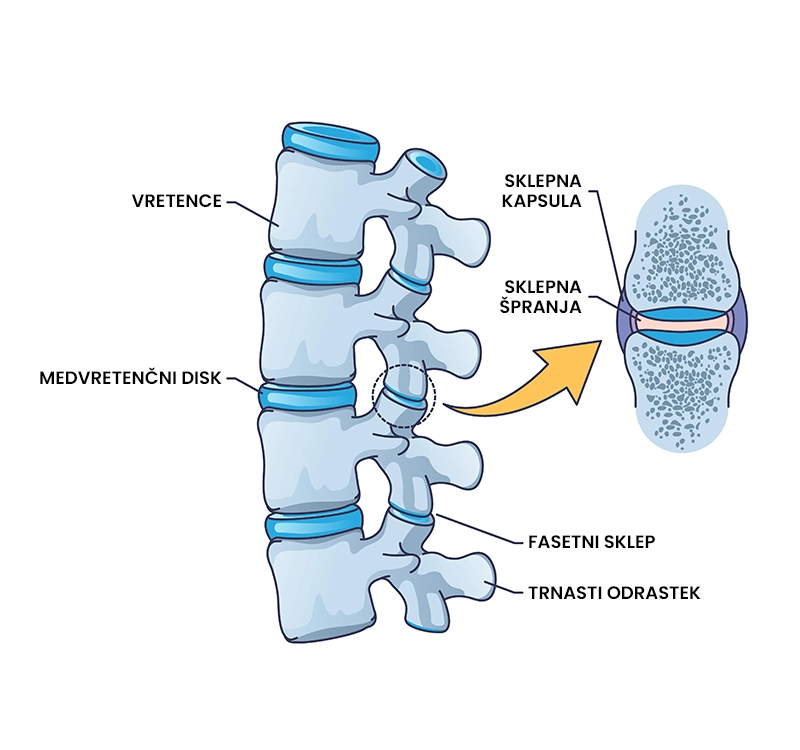
Sindrom fasetnega sklepa (fasetna bolečina)
Kaj je sindrom fasetnega sklepa (fasetna bolečina)?
Sindrom fasetnega sklepa (fasetna bolečina) je bolečinsko stanje hrbtenice, do katerega pride zaradi degenerativnih sprememb fasetnega sklepa (majhen sklep, ki povezuje sosednja vretenca med seboj) ali akutne travmatske poškodbe (nihajna poškodba vratu). Sindrom fasetnega sklepa se najpogosteje pojavlja v vratnem (55 %) in ledvenem (31 %) delu hrbtenice. Poškodba se kaže kot lokalizirana topa ali zbadajoča bolečina na eni strani hrbtenice. Sindroma ne moremo pozdraviti, lahko pa učinkovito lajšamo prisotne simptome, kjer je učinkovitost zdravljenja 29 – 75 %. V 90 % primerov se izboljša v obdobju 6 do 12 tednov.
Kateri so glavni simptomi sindroma fasetnega sklepa?
Glavni simptomi sindroma fasetnega sklepa so navedeni spodaj.
- Dobro lokalizirana topa ali zbadajoča bolečina na eni strani hrbtenice,
- bolečina lahko izžareva do gležnja,
- bolečina nikoli ne prečka preko hrbtenice,
- bolečina se zmanjša z ležanjem na hrbtu,
- bolečina se poveča s sedenjem ali iztegom trupa.
Kako diagnosticiramo sindrom fasetnega sklepa (diagnostični pregled)?
Sindrom fasetnega sklepa diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti sindroma fasetnega sklepa.
- Pri anamnezi pacienti s sindromom fasetnega sklepa poročajo o nastanku enostranske tope ali zbadajoče bolečine, ki nikoli ne prečka preko hrbtenice in se je pojavila nenadno pri izravnavi iz upogiba. Omenijo, da jim bolečina izžareva do gležnja, in da se poslabša s sedenjem in izboljša z ležanjem na hrbtu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije povečano ali izravnano ledveno krivino, običajno imajo normalen obseg gibljivosti in povečano togost obhrbtnih mišic. Ugotovimo povečanje bolečine s tipanjem na poškodovanem delu, z iztegom in rotacijo hrbtenice.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje sindroma fasetnega sklepa. RTG se uporablja z namenom potrditve degenerativnih sprememb fasetnega sklepa. MRI in CT zagotovita podrobnejše informacije o mestu in velikosti poškodb fasetnega sklepa.
Kako zdravimo sindrom fasetnega sklepa in koliko časa traja rehabilitacija?
Sindrom fasetnega sklepa v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na izboljšanje zmogljivosti obhrbtnih mišic in obvladovanje simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje mišične zmogljivosti trupa in spodnjih okončin, gibljivosti ter stabilnosti ledvene hrbtenice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 6 do 12 tednov, odvisno od poteka simptomov in ciljev posameznika. Po konzervativnem zdravljenju se povprečno 90 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča v primerih nastanka spondilolisteze (zdrs vretenca) I ali II stopnje. Pri operativnem zdravljenju se opravi dekompresija (sprostitev) ali kombinacija dekompresije s fuzijo (sprostitev s trajno združitvijo vretenc).
Rehabilitacija po operativnem zdravljenju traja povprečno 6 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 76 – 100 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Prilagoditev aktivnosti in izogibanje tistim, ki močno obremenjujejo spodnji del hrbta – še posebej aktivnosti z izrazitim iztegom hrbtenice.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Vsakodnevno izvajanje naučenih terapevtskih vaj.
- Uporaba toplih ali hladnih obkladkov, kar bolj pripomore k zmanjšanju simptomov.
- Vzdrževanje zdrave telesne mase.
- Relativen počitek do 2 dni po nastanku bolečine.
- Skrb za duševno zdravje.
Išias (išijas)
Kaj je išias (išijas)?
Išias (išijas) je bolečinsko stanje v hrbtenici, ki ga povzroča utesnitev išiadičnega živca. Prepoznamo ga po značilni pekoči bolečini, ki seva iz ledvenega dela hrbta v zadnjico in navzdol po nogi vse do stopala in prstov. Pri večji stopnji utesnjenosti živca ga lahko spremljajo tudi nevrološki izpadi kot so mišična oslabelost, odsotnost refleksov, senzorične težave in disfunkcija mehurja. Išias v večini primerov nastane kot posledica hernije diska, lahko pa se razvije tudi zaradi travmatske poškodbe kot na primer prometne nesreče, padca ali športne poškodbe.
Kateri so glavni simptomi in znaki išiasa?
Glavni simptomi in znaki išiasa so predstavljeni spodaj.
- Pekoča bolečina, ki se začne v ledveni hrbtenici in se širi po nogi navzdol,
- mravljinčenje vzdolž poteka ishiadičnega živca (zadnjica, zadnjo stran stegna, meča ter zunanji del noge, vse do stopal in prstov),
- odrevenelost vzdolž poteka ishiadičnega živca (zadnjica, zadnjo stran stegna, meča ter zunanji del noge, vse do stopal in prstov),
- omejena gibljivost (upogib trupa, dvig noge).
Kako diagnosticiramo išias (diagnostični pregled)?
Išias diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti išiasa.
- Pri anamnezi pacienti z išiasom opisujejo pekočo bolečino v ledveni hrbtenici, ki lahko izžareva po zadnji strani noge navzdol. Omenijo, da se je bolečina pričela postopoma ali nenadno ter da se poslabša pri upogibu ledvene hrbtenice, rotacijah, sklanjanju ali kašljanju, kar dodatno oteži vsakodnevne aktivnosti.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije povišana togost obhrbteničnih mišic, mišična šibkost, omejena gibljivost ledvene hrbtenice in spremenjene reflekse. Uporabljajo se provokativni testi, na podlagi katerih lažje ugotovimo utesnitev išiadičnega živca.
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje išiasa. RTG se uporablja z namenom ugotavljanja strukturnih sprememb ali nepravilnosti hrbtenice. MRI zagotovi informacije o prisotnosti vzroka za utesnitev išiadičnega živca. CT se uporablja, kadar prej omenjeni slikovni metodi ne podata dovolj natančnih informacij.
Kako zdravimo išias in koliko časa traja rehabilitacija?
Išias v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, izboljšanje drsenja živca, obsega gibljivosti in vzpostavljanje funkcionalnosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje gibljivosti hrbtenice, raztegljivosti mišic hrbtenice, krepitev stabilizatorjev hrbtenice (mišice trupa in hrbta), vzpostavljanje kvalitetnih vzorcev gibanja).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja od 6 tednov do 3 mesece, odvisno od poteka simptomov in velikosti utesnitve. 80 – 90 % posameznikov se po konzervativnem zdravljenju išiasa vrne nazaj na isto raven aktivnosti kot pred utesnitvijo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje je potrebno, če simptomi vztrajajo po 3 do 6 mesečnem konzervativnem zdravljenju, in v primerih hude simptomatike z motnjo nadzora mehurja ali črevesja (sindrom Kavde ekvine).
Rehabilitacija po operativnem zdravljenju traja od 2 do 18 mesecev, odvisno od vrste operativnega posega, ciljev posameznika in velikosti utesnitve. 80 – 99 % posameznikov se po operativnem zdravljenju išiasa vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih in/ali toplih obkladkov na mestu bolečine.
- Izogibanje dolgotrajnemu sedenju ali stoječim položajem (menjava položajev ali zagotoviti aktivne kratke odmore).
- Dobra telesna drža (izogibanje prisilnim položajem).
- Redno izvajanje lažjih aktivnosti, kot sta hoja in plavanje, poleg tega pa tudi vaje za krepitev mišic trupa za zagotavljanje stabilnosti hrbtenice.
- Redno izvajanje razteznih vaj omogoča sproščanje napetih in skrajšanih mišic ter izboljšanje gibljivosti.
- Ustrezno dvigovanje bremen.
- Ergonomske prilagoditve (uporaba ergonomskega stola, ki nudi ledveno oporo).
Bolečine v križu (spodnjem delu hrbta)
Kaj so bolečine v križu (bolečina v spodnjem delu hrbta)?
Bolečine v križu so bolečinsko stanje v ledvenem delu hrbtenice (med rebri in zadnjico), ki so najpogosteje posledica mehanske poškodbe ali patologije hrbtenice (poškodbe vezi ali mišic, menstrualni krči, nosečnost, hernija diska, zlomi vretenc, artritis). Bolečine v križu se pojavljajo pri več kot 60 % odraslih, najpogosteje pri pri ženskah med 50. in 55. leti, oz. ko vstopijo v obdobje menopavze. 40 – 82 % posameznikov se po rehabilitaciji bolečine v križu vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi bolečin v križu?
Glavni simptomi bolečin v križu so navedeni spodaj.
- Ostra in topa bolečina v ledven delu hrbtenice, ki lakho izžareva po nogi,
- mravljinčenje,
- zmanjšano občutenje,
- občutek togosti.
Kako diagnosticiramo bolečine v križu (diagnostični pregled)?
Vzrok za bolečine v križu diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda, laboratorijskih preiskav in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti vzroka za nastanek bolečin v križu.
- Pri anamnezi pacienti z bolečinami v križu poročajo o ostri ali topi bolečini v ledvenem delu hrbta, ki je lahko lokalizirana med rebri in zadnjico. Običajno opisujejo, da se je bolečina pričela nenadno ali po akutnem dogodku (npr. padec na zadnjico, dvig težkega bremena, hiter dvig iz predklona). Omenijo, da se s težavo dvignejo s predklona, se težko obračajo, nesejo težak predmet ali imajo občutek togosti v ledvenem delu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije povišana togost obhrbteničnih mišic, zmanjšan in boleč obseg gibljivosti, zmanjšano občutenje od kolka do prstov, po zadnji strani noge (točen predel je odvisen od mesta poškodbe), lahko je spremenjen tudi vzorec hoje. Uporabljajo se provokativni testi, na podlagi katerih lažje ugotovimo vzrok za nastanek bolečin v križu.
- Laboratorijske preiskave vključujejo analizo krvi in urina, na podlagi katerih lahko najdejo vzrok za nastanek bolečin v križu (npr. ankilozirajoči spondilitis – vnetna bolezen hrbtenice in sakroiliakalnega sklepa).
- Slikovna diagnostika v obliki rentnegnskega slikanja (RTG), magnetne resonance (MRI), računalniške tomografije (CT) in elektromiografije (EMG) se uporablja za prepoznavanje vzroka bolečin v križu. RTG se uporablja z namenom ugotavljanja strukturnih sprememb ali nepravilnosti hrbtenice. MRI zagotovi informacije o mehkih tkivih, medvretenčnih ploščicah ter pridruženih kompresij živčne korenine. CT se uporablja, kadar prej omenjeni slikovni metodi ne podata dovolj natančnih informacij. EMG omogoča prepoznavanje poškodb živcev in živčnih korenin.a
Kako zdravimo bolečine v križu in koliko časa traja rehabilitacija?
Bolečine v križu v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in vzpostavljanje funkcionalnosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (izboljšanje gibljivosti hrbtenice, krepitev stabilizatorjev hrbtenice (mišice trupa in hrbta), vzpostavljanje kvalitetnih vzorcev gibanja).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 6 do 16 tednov, odvisno od vzroka za nastanek bolečin, poteka simptomov in starosti posameznika. Velika večina posameznikov se po konzervativnem zdravljenju vrne nazaj na isto raven aktivnosti kot pred pojavom bolečin v križu.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje, v primeru vztrajajočih simptomov (bolečina, mravljinčenje, otrplost), ki se po 6 mesecih konzervativnega zdravljenja ne izboljšajo, ter v primeru hujših nevroloških izpadov z izgubo nadzora nad mehurjem in črevesjem (npr. sindrom Kavde ekvine).
Rehabilitacija po operativnem zdravljenju traja od 4 tedne do 1 leta, odvisno od vrste operativnega posega, ciljev posameznika in vrste poškodbe poškodbe. 60 – 80 % posameznikov se po operativnem zdravljenju vrne nazaj na isto raven aktivnosti kot pred pojavom bolečin v križu.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Vsakodnevna fizična aktivnost.
- Skrb za duševno zdravje (izogibanje stresnim dejavnikom).
- Skrb za ustrezno telesno maso.
- Vsakodnevno izvajanje priporočenih vaj s strani fizioterapevta ali zdravnika.
- Izogibanje aktivnosti, ki poslabšajo simptome.
- Uporaba hladnih ali toplih obkladkov na mestu bolečine.
- Ergonomska prilagoditev delovnega okolja.
Sindrom kavde ekvine (Cauda equina syndrome)
Kaj je sindrom kavde ekvine?
Sindrom kavde ekvine (konjski rep) je nujno poškodbeno stanje hrbtenice, ki nastane kot posledica utesnitve ene ali več živčnih korenin v ledvenem delu hrbtenice. Sindrom kavde ekvine povzroča bolečine v spodnjem delu hrbta, ki sevajo v eno ali obe nogi, ,mišično šibkost, motnje pri zadrževanju blata in urina, zmanjšano občutenje v predelu jahalnih hlač (področje genitalij, presredka, anusa, notranja stran obeh stegen) in spolno disfunkcijo.
Sindrom kavde ekvine najpogosteje nastane zaradi hernije diska v ledvenem predelu hrbtenice. Sindrom kavde ekvine se zdravi operativno, s sprostitvijo utesnjenih živčnih korenin. Po podatkih raziskave z naslovom: “Cauda Equina Syndrome: Poor Recovery Prognosis Despite Early Treatment” objavljene v Spine Letters, se 38 % posameznikov po operaciji vrne na delo. Sindrom kavde ekvine je zelo redek in prizadene od 0,1 do 2 % posameznikov z bolečino v spodnjem delu hrbta.
Kateri so simptomi in znaki sindroma kavde kevine?
Simptomi in znaki sindroma kavde ekvine so naslednji.
- Inkontinenca: inkontinenca je med najpogostejšimi simptomi sindroma kavde ekvine in se kaže kot težava pri zadrževanju vode in blata. Inkontinenca je hud simptom kavde ekvine, saj nakazuje na hudo kompresijo živčnih korenin v spodnjem delu hrbteničnega kanala
- Spolna disfukncija: spolna disfunkcija je hud simptom sindroma kavde ekvine, saj se pojavi ob hudi utesnitvah živčnih korening in zahteva urgentno zdravniško posredovanje.
- Sprememba občutenja v predelu jahalnih hlač: sprememba občutenja v predelu jahalnih hlač (ang. saddle anesthesia) je pogost simptom sindroma kavde in se kaže kot izguba ali sprememba občutenja v predelu notranjih stegen, presredka in zadnjice.
- Bolečina v ledvenem delu hrbta: bolečina v ledvenem delu hrbta je blažji simptom sindroma kavde ekvine. Bolečina v ledvenem delu je topa ali pekoča in pogosto seva v zadnjico, in navdol po eni ali obeh nogah.
- Mišična šibkost: mišična šibkost je blažji simptom sindroma kavde ekvine, ki se kaže kot oslabelost mišic nog in stopal in otežuje normalno hojo pacienta.
Kako se zdravi sindrom kavde ekvine?
Sindrom kavde ekvine se zdravi operativno, z dekompresijo (sprostitvijo) živčnih korenin. Operacija se izvede v 24 do 48 ur po pojavu simptomov, ker bi sicer lahko prišlo do trajnega poškodovanja živcev.
Uspešnost okrevanja po operativnem zdravljenju je po podatkih raziskave “Cauda Equina Syndrome: Poor Recovery Prognosis Despite Early Treatment” objavljene v Spine Letters majhna, saj se le 38 % posameznikov po operativnem zdravljenju vrne nazaj na delo.
Disfunkcija sakroiliakalnega sklepa (bolečina v sakroiliakalnem sklepu)
Kaj je disfunkcija sakroiliakalnega sklepa?
Disfunkcija sakroiliakalnega sklepa ali sakroiliakalni sindrom (bolečina v sakroiliakalnem sklepu) je bolezensko stanje hrbtenice, ki povzroča bolečine v predelu sakroiliakalnega sklepa. Sakroiliakalni sklep je sklep, ki se anatomsko nahaja v predelu, kjer se križnica (os sacrum) stika z medenično kostjo (os ilium). Disfunkcija sakroiliakalnega sklepa nastane zaradi nepravilnega delovanja gibanja (preveč ali premalo gibanja) ali nepravilnega položaja sklepa.Disfunkcija sakroiliakalnega sklepa povzroča bolečine v ledvenem delu (križu), ki pogosto seva v zadnjico do kolena po zadnji strani stegna in se poslabša z dolgotrajnim sedenjem ali sklanjanjem naprej.
Disfunkcija sakroiliakalnega sklepa se najpogosteje pojavlja pri odrasli aktivni populaciji in predstavlja 10 do 25 % vzrokov bolečin v križu.
Kateri so simptomi in znaki disfunkcije sakroiliakalnega sklepa?
Simptomi in znaki disfunkcije sakroiliakalnega sklepa so naslednji.
- Lokalizirana bolečina v ledvene delu hrbta (križu): lokalizirana bolečina v ledvenem delu pri disfunkciji sakroiliakalnega sklepa se pojavlja ob sklanjanju, dolgotrajnem sedenju, ležanju na istem boku, teku in hoji po stopnjicah. Lokalizirana bolečina ima pekoč značaj, podoben vnetju. Bolečina pogosto seva v predel zadnjice, stegna in nog.
- Zakrčenost ledvenega dela hrbta in področja zadnjice: zakrčenost ledvenega dela hrbta in področja zadnjice pri disfunkciji sakroiliakalnega sklepa se najpogosteje pojavlja zjutraj, po daljšem obdobju neaktivnosti.
- Občutljivost sakroiliakalnega sklepa na dotik: občutljivost sakroiliakalnega sklepa na dotik, se pri disfunkciji sakroiliakalnega sklepa kažejo kot pekoča bolečina že ob nežnem dotiku sklepa
- Nestabilnost noge: nestabilnost noge, se pri disfunkciji sakroiliakalnega sklepa kaže kot klecanje, popuščanje in otežuje normalno hojo.
- Težave pri sedenju: težave pri sedenju, se pri disfunkciji sakroiliakalnega sklepa kažejo kot nezmožnost dolgotrajnega sedenja in sedenje na eni strani.
- Motnje spanja
Kateri so vzroki za disfunkcijo sakroiliakalnega sklepa?
Vzroki za disfunkcijo sakroiliakalnega sklepa so naslednji.
- Akutna poškodba: akutna poškodba je najpogostejši vzrok za disfunkcijo sakroiliakalnega sklepa, saj povzroči kar 88% vseh bolečin v sakroiliakalnem sklepu . Akutna poškodba sakroiliakalnega sklepa je pogosto posledica neposrednega udarca ob prometnih ali športnih nesrečah ali padcih.
- Mikropoškodbe sakroiliakalnega sklepa: mikropoškodbe sakroiliakalnega sklepa so drugi najpogostejši razlog za bolečine sakroiliakalnega sklepa. Mikropoškodbe nastajajo kot posledica ponavljajočega mehanskega stresa v predelu križnice in črevničnega sklepa in povzročajo spremembe v stabilnosti in funkciji sklepa.
- Nosečnost: nosečnost vpliva na hormonske in biomehanske spremembe v telesu nosečnice, kar poveča gibljivost (hipermobilnost) sakroiliakalnih sklepov ter s tem bolečino v križu in medeničnem obroču.
- Arthritis: artritis je bolezensko stanje, ki povzroča vnetje in posledično bolečino v sakroiliakalnem sklepu.
- Nepravilna oblika trtice: nepravilna oblika trtice spremeni biomehaniko medeničnega dna in obremenitev križnice, kar vodi v moteno funkcijo sakroiliakalnih sklepov.
Katere so možnosti zdravljenja disfunkcije sakroiliakalnega sklepa?
Možnosti zdravljenja disfunkcije sakroiliakalnega sklepa so naslednje.
- fizioterapija
- kineziološke vaje
- nošenje medeničnega pasu
- medikamentozna terapija
1. Fizioterapija
Disfunkcija sakroiliakalnega sklepa se zdravi s fizioterapijo z uporabo manualnih in fizikalnih terapij, ter kinezioloških vaj, ki so navedene spodaj.
- Sklepna mobilizacija: Sklepna mobilizacija je oblika manualne terapije, s katero vzpostavimo normalno gibanje sakroiliakalnega sklepa in tako zmanjšamo bolečine v sklepu.
- Manipulacija: Manipulacija je oblika manualne terapije, s katero vzpostavimo normalno gibanje sklepa in s tem zmanjšamo bolečino v sakroiliakalnem sklepu.
- Mehkotkivne tehnike: Mehkotkivne tehnike so oblike manualne terapije s katerimi zmanjšamo mišično napetost kolčnih mišic, mišic hrbta in spodnjih udov, ter tako zmanjšamo bolečine v sakroiliakalnem sklepu.
- Laserska terapija: Laserska terapija je oblika instrumentalne terapije s katero zmanjšamo vnetje in spodbudimo celično regeneracijo za zmanjšanje bolečin v sakroiliakalnem sklepu.
- TECAR terapija: TECAR terapija je oblika protibolečinske terapije, s katero globinsko segrevamo sakroiliakalni sklep in mišice okoli sklepa, spodbujamo mikrocirkulacijo in zmanjšujemo vnetje, ter s tem zmanjšamo bolečino in mišično napetost okoli sklepa.
2. Kineziološke vaje
Kineziološke vaje so vaje s katerimi povečamo stabilnost trupa in funkcionalnost celotnega telesa, ter tako razbremenimo sakroiliakalni sklep in dolgoročno zmanjšamo bolečine v sakroiliakalnem sklepu.
3. Nošenje medeničnega pasu
Nošenje medeničnega pasu je dopolnilna oblika fizioterapevtskemu zdravljenju s katero povečamo stabilnost sakroiliakalnega sklepa in tako zmanjšamo bolečine.
4. Medikamentozna terapija
Medikamentozna terapija je dopolnilna oblika zdravljenja bolečine v sakroiliakalnem sklepu, in vključuje uporabo analgetikov in nesteroidnih antirevmatikov za zmanjševanje bolečin in vnetja. Medikamentozna terapija se uporablja zgolj v primeru hudih bolečin, katere pacientu onemogočajo udeležbo v fizioterapevtskem in kineziološkem programu rehabilitacije.
Kdaj je potrebna operacija disfunkcije sakroiliakalnega sklepa?
Operativno zdravljenje je sekundarna oblika zdravljenja disfunkcije sakroiliakalnega sklepa in se izvede kadar konzervativno zdravljenje po 6 do 12 mesecih ni prineslo izboljšanja bolečine.
Operativno zdravljenje disfunkcije sakroiliakalnega sklepa se izvede v obliki fuzije (zatrditev sklepa), artroskopije ali odprte operacijo, s katerimi se poveča stabilnost sklepa in tako dolgoročno zmanjša bolečine.
Kokcigodinija (bolečine v trtici)
Kaj je kokcigodinija?
Kokcigodinija je medicinski izraz za topo ali ostro bolečino v trtici, križnici ali ledvenem (kavdalnem) delu hrbta, ki se pojavlja pri sedenju, vstajanju ali ob pritisku na spodnji del hrbtenice. Kokcigodinija najpogosteje nastane kot posledica neposrednega udarca v predel riti ali trtice, ponavljajočih se obremenitev, degenerativne spremembe trtice ali nosečnosti.
Kokcigodinija je po podatkih raziskave “Coccydynia-A comprehensive review on etiology, radiological features and management options” objavljene v Journal of Clinical Orthopaedics and Trauma, redka in se pojavlja pri 1 do 11 % splošne populacije. Pogostejša je pri odraslih ženskah in se pojavlja ob nosečnosti ali porodu. Kokcigodinija se zdravi konzervativno ali operativno. 90 % posameznikom po konzervativnem zdravljenju zmanjšajo simptomi, kar potrjujejo tudi rezultati študije z naslovom: “Coccydynia: An Overview of the Anatomy, Etiology, and Treatment of Coccyx Pain” objavljene v The Ochsner Journal.
Kateri so simptomi in zanki kokcigodinije?
Simptomi in znaki kokcigodinije so naslednji:
- Bolečina v trtici: bolečina v trtici je najpogostejši simptom kokcigodinije. Bolečina pri kokcigodiniji je topa ali ostra in se pojavlja v ledvenem delu, ali predelu trtice ali križnice. Bolečina se ukrepi ob dolgotrajnemu sedenju, ustajanju s sedečega položaja, kašljanju, odvajanju, pri spolnih odnosih in menstruaciji.
- Sevajoča bolečina: sevajoča bolečina je pogost simptom kokcigodinije in se pojavlja v področju zadnjice, stegna, noge in stopala na nogi.
- Občutljivost trtice na dotik: občutljivost trtice na dotik je eden izmed glavnih simptomov pri kokcigodiniji in zajema povečanje bolečine ob pritisku na trtico križnico in predel tik nad zadnjico.
Kateri so vzroki za nastanek kokcigodinije?
Vzroki za nastanek kokcigodinije so naslednji.
- Travmatska poškodba: travmatska poškodba trtice je najpogostejši vzrok za nastanek kokcigodinije in je običajno posledica neposrednega padca na trtico.
- Ponavljajoče se obremenitve na trtico (vsakodnevno večurno sedenje): ponavljajoče se obremenitve na trtico so pogost vzrok za nastanek kokcigodinije, saj povzročijo draženje in vnetje ob trtici. Ponavljajoče obremenitve vključujejo vsakodnevno večurno sedenje predvsem na trdi površini ali v nepravilnem sedečem položaju, mikrotravme ali večletno kolesarjenje.
- Degenerativne spremembe trtice: degenerativne spremembe trtice so eden izmed možnih vzrokov kokcigodinije, ker zmanjšajo gibljivost trtice in povzročijo bolečino. Degenerativne spremembe trtice vključujejo razvoj artoze sklepov in nastanka osteofitov (kostni izrastki), kar zmanjša gibljivost trtice in posledično lahko povzroča simptome.
- Nosečnost in porod: nosečnost in porod sta zelo pogost vzrok kokcigodinije pri ženskah. Nosečnost privede do spremembe položaja medenice in trtice zaradi priprave na porod, kar pogosto povzroča bolečino v trtici. Porod lahko povzroči poškodbo trtice ali vezi, kar povzroča bolečine v trtici.
- Ponavljajoča izguba telesne teže: ponavljajoča izguba telesne teže je pogost vzrok za nastanek kokcigodinije pri osebah z nihajočo telesno težo, saj pride do izgube maščobnega tkiva okoli trtice in povečanja obremenitve na trtico.
Kako se zdravi kokcigodinija?
Kokcigodinija se zdravi na naslednje načine.
- fizioterapijo
- ergonomskimi prilagoditvami
- protibolečinska in protivnetna zdravila
- operativno
1. Fizioterapija
Kokcigodinija se s fizioterapijo zdravi z manualnimi in instrumentalnimi terapijami, ki so navedene spodaj.
- Sklepna mobilizacija: Sklepna mobilizacija je oblika manualne terapije, s katero vzpostavimo normalno gibanje trtice ter s tem zmanjšamo bolečino v trtici.
- Manipulacija: Manipulacija je oblika manualne terapije, s katero vzpostavimo normalno gibanje trtice in s tem zmanjšamo bolečine v trtici.
- Mehkotkivne tehnike: Mehkotkivne tehnike so oblike manualne terapije, s katerimi zmanjšamo napetost mišic medeničnega dna ter s tem bolečino v trtici.
- Laserska terapija: Laserska terapija je oblika protibolečinske terapije, s katero zmanjšamo morebitno vnetje in spodbujamo celično regeneracijo ter s tem pripomoremo k zmanjšanju bolečin v trtici.
- TECAR terapija: TECAR terapija je oblika protibolečinske terapije, s katero globinsko segrevamo trtico in mišice okoli nje, spodbudimo mikrocirkulacijo in zmanjšamo vnetje, ter s tem zmanjšamo bolečino in mišično napetost okoli trtice.
- Diamagnetna terapija: Diamagnetna terapija je protibolečinska terapija, s katero spodbujamo celjenje in regeneracijo poškodovanega tkiva ter s tem zmanjšamo bolečine v trtici.
2. Ergonomske prilagoditve
Ergonomske prilagoditve so oblika podporne fizioterapije za zmanjšanje bolečin v trtici, ki vključuje edukacijo pacienta o ustrezni telesni drži, prilagoditvi športne aktivnosti, delovnega mesta in spalnega položaja, s kateremi se zmanjša pritisk na trtico in s tem bolečine
3. Protibolečinska in protivnetna zdravila
Protibolečinska in protivnetna zdravila so dopolnilna oblika fizioterapevtskemu zdravljenju kokcigodinije, ki vključuje uporabo analgetikov in nesteroidnih antirevmatikov kot so nalgesin, lekadol in ibuprofen za odpravo akutne bolečine in vnetja.
4. Operation zdravljenje
Operativno zdravljenje kokcigodinije je sekundarna oblika zdravljenja, in je potrebna zgolj v redkih primerih, ki so navedeni spodaj.
- V primeru neuspešnega predhodnega konzervativnega zdravljenja s fizioterapijo in zdravili
- V primeru nepojemajoče bolečine, ki onemogoča izvajanje vsakodnevnih dejavnosti,
- V primeru izpaha trtice
Operativno zdravljenje kokcigodinije se izvede z odstranitvijo trtice.
Lumbago (lumbalgija)
Kaj je lumbalgija (bolečine v spodnjem delu hrbta)?
Lumbago je strokovni medicinski izraz za akutne bolečine v ledvenem (lumbalnem) delu hrbta (bolečine, ki trajajo manj kot 12 tednov). Kadar bolečine v ledvenem delu hrbta trajajo več kot 12 tednov, govorimo o lumbalgiji: izraz s katerim označujemo kronične bolečine v križu. Lumbago v 90% primerov nima jasnega vzroka nastanka (nespecifična lumbalgija), v 10% primerov pa je posledica mišično-skeletnih obolenj, poškodb ali degenerativnih sprememb hrbtenice. Ledveni (lumbalni) del hrbta je spodnji segment hrbtenice, sestavljen iz petih velikih vretenc (L1–L5), medvretenčnih ploščic, vezi in mišic, ki povezuje prsni del hrbtenice s križnico.
Lumbago povzroča topo, zbadajočo ali pekočo bolečino na področju med zadnjim rebrom in medenico, ki se v primeru hujše oblike širi v spodnji ud.
Lumbalgija je po podatkih raziskave “Global, regional, and national burden of low back pain, its attributable risk factors, and projections to 2050: a systematic analysis of the Global Burden of Disease Study 2021“ objavljene v GBD 2021 Low Back Pain Collaborators leta 2020 svetovno prizadela 619 milijonov ljudi. Lumbalgija se po podatkih raziskave najpogosteje pojavlja pri ženskah starih med 50 in 55 leti zaradi vstopa v obdobje menopavze, saj hormonske spremembe zmanjšajo gostoto kosti in mišične mase.
Kateri so vzroki za lumbalgijo?
Vzroki za lumbalgijo so naslednji.
- Preobremenitev hrbtnih mišic in vezi spodnjega dela hrbta: preobremenitev hrbtnih mišic in vezi je eden izmed najpogostejših vzrokov za lumbalgijo, ker večina sodobnih delovnih mest vključuje sedeče položaje, prisilne drže, ter ponavljajoče gibe, ki povzročajo njihovo preobremenitev.
- Poškodba hrbtnih mišic in vezi: poškodba hrbtnih mišic in vezi je pogost vzrok nastanek lumbalgije, ker so mišice in vezi vsakodnevno izvajamo izpostavljene obremenitvam in možnosti njihove poškodbe. Poškodba hrbtnih mišic, ki najpogosteje povzročajo lumbago so nateg ali pretrganje.
- Spondiloliza ali stresni zlom vretenca: spondiloliza ali stresni zlom hrbtenice je pogost vzrok za nastanek lumbalgije pri športih, pri katerih prihaja do hitrih gibov v ledveni hrbtenici, predvsem v smeri iztega (nogomet, dvigovanje uteži, baseball, gimnastika). Spondiloliza je zlom loka vretenca, kar povzroči da vretence zdrsne naprej in povzroča bolečino.
- Nestabilnost hrbtenice: nestabilnost hrbtenice je pogost vzrok za nastanek lumbalgije, saj moderni življenjski slog (prisilne drže, ponavljajoči se gibi, sedenje) povzroča degenerativne spremembe ledvene hrbtenice in bolečine.
- Fasetna bolečina v ledveni hrbtenici: fasetna bolečina v hrbtenici je pogost vzrok za lumbalgijo, saj bolečina iz fasetnega sklepa (majhni sklep, ki povezuje sosednja vretenca) pogosto seva v ledveni del hrbtenice.
- Osteoporoza: osteoporoza je pogost vzrok za pojav lumbalgije, saj s staranjem pride do zmanjšanja mineralne kostne gostote (osteoporoza), kar poveča verjetnost za nastanek poškodbe vretenc in pojava bolečine v ledvenem delu hrbta.
- Vnetje v ledvenem delu hrbtenice: vnetje v ledvenem delu hrbtenice je redek vzrok za lumbalgijo, ker je običajno povezano z boleznijo (npr. Ankilozirajoči spondilitis, enetropatska artropatija). Vnetje v ledvenem delu hrbtenice je lokalni odziv tkiva na poškodbo sklepov in mehkih struktur (tetive, vezi), ki privede do vsakodnevno napredujoče bolečine v ledvenem delu hrbta.
- Tumor v ledvenem delu hrbtenice: tumor v ledvenem delu hrbtenice je redek vzrok za lumbalgijo, ker se pojavljajo pri manj kot 1% populacije. Tumor v ledvenem delu hrbtenice povzroča poškodbo vretenc, pritisk na živčne korenine, kar se kaže kot bolečina, mravljinčenje, zmanjšana jakost ali otopelost.
- Nespecifična bolečina v ledvenem delu hrbta: nespecifična bolečina je sodoč raziskavam najpogostejši vzrok za nastanek bolečin v ledvenem delu hrbta. Nespecifična bolečina je pogosto povezana s stresom, sedentarnostjo, prekomerno telesno težo.
Kateri so simptomi in znaki Lumbalgije?
Simptomi lumbalgije (blage, zmerne in hude) so naslednji.
- Bolečina v ledvenem delu: bolečina v ledvenem delu je primarni simptom lumbalgije. Bolečine v ledvenem delu je topa, ostra, pekoča ali zbadajoča mišična bolečina in nakazuje na zmerno obliko lumbalgije. Bolečina v ledvenem delu hrbta se pri lumbagu okrepi med stanjem na mestu, prisilnih držah, kašljanju in sklanjanju.Pogosto se pojavi nenadoma, od hitrem gibu ali zasuku telesa.
- Zakrčenost ledvenega dela: zakrčenost ledvenega dela je simptom zmerne oblike lumbalgije in se pojavlja predvsem v predelu obhrbteničnihi in zadnjičnih mišic. Zakrčenost ledvenega dela pacienti zaznavajo kot okorelost pri gibanju in občutek zategovanja v ledvenem delu hrbta.
- Sevajoča bolečina: sevajoča bolečina je simptom zmerne ali hude oblike lumbalgije, ker se pojavlja v primeru utesnitve ali draženja živčne korenine. Sevajoča bolečine se pojavlja v predelu zadnjice, stegna in noge in jo občutimo kot mravljinčenje, otopelost ali streljajočo pekočo bolečino.
Kako se zdravi lumbalgija?
Lumbalgija se primarno zdravi s fizioterapijo in kineziološko vadbo, v primeru hude bolečine pa s kratkoročno terapijo protibolečinskih in protivnetnih zdravil.
Fizioterapija za zdravljenje lumbaga obnovi gibalne vzrorce ledvenega dela hrbtenice, zmanjšanje bolečine zaradi utesnitve živcev, ter zakrčenost ledvenega dela. Fizioterapijo za zdravljenje lumbalgije izvajamo s kombiniranjem manualnih in fizikalnih (protibolečinskih) terapij, ter kineziološke vadbe.
Manualne, fizikalne (protibolečinske) in kineziološke tehnike, ki jih uporabljamo za zdravljenje lumbalgije so naslednje.
- Triggerpoint terapija: triggerpoint terapija je oblike manualne terapije, s katero zmanjšamo napetost hrbtnih in kolčnih mišic ter s tem bolečin v spodnjem delu hrbta.
- Manipulacija fascij po ERGONU: manipulacija fascij po ERGONU je oblika manualne terapije s katero zmanjšamo napetost hrbtnih in kolčnih mišic ter vzpostavimo ustrezno drsenje mehkega tkiva in s tem zmanjšamo bolečine v spodnjem delu hrbta.
- Laserska terapija: Laserska terapija je oblika protibolečinske terapije, s katero zmanjšamo vnetje in spodbujamo celično regeneracijo ter s tem pripomoremo k zmanjšanju bolečin v ledvenem delu hrbta.
- TECAR terapija: TECAR terapija je oblika protibolečinske terapije, s katero globinsko segrevamo mišice hrbta in kolka, spodbudimo mikrocirkulacijo in zmanjšamo vnetje, ter s tem zmanjšamo bolečino in mišično napetost v spodnjem delu hrbta.
- Kineziološka vadba: kineziološka vadba je oblika vadbene terapije, s katero okrepimo hrbtne, trebušne mišice, mišice spodnjega uda in s tem vzpostavimo pravilne vzorce gibanja, ki ne obremenjujejo ledvene hrbtenice, ter s tem zmanjšamo bolečino v spodnjem delu hrbta.
Komplementarne oblike zdravljenja ob fizioterapiji vključujejo ergonomske prilagoditve in medikamentozne terapije.
- Ergonomska prilagoditev: Ergonomska prilagoditev je oblika podporne fizioterapije za zmanjšanje bolečin v spodnjem delu hrbta, ki vključuje edukacijo pacienta o ustrezni telesni drži, prilagoditvi dnevnih in službenih aktivnosti (npr. ergonomsko orodje, ustrezna višina delovne mize).
- Medikamentozna terapija: Medikamentozna terapija je dopolnilna oblika zdravljenja lumbalgije, ki vključuje uporabo analgetikov in nesteroidnih antirevmatikov kot so nalgesin, lekadol in ibuprofen za umiritev oz odpravo bolečine.
Kdaj je potrebno operativno zdravljenje lumbalgije?
Lumbalgijo se v redkih primerih zdravi operativno, kadar konzervativno zdravljenje v 6 mesecih ni prineslo izboljšanja stanja.