Teniški komolec (lateralna epikondilopatija)
Kaj je teniški komolec (lateralna epikondilopatija)?
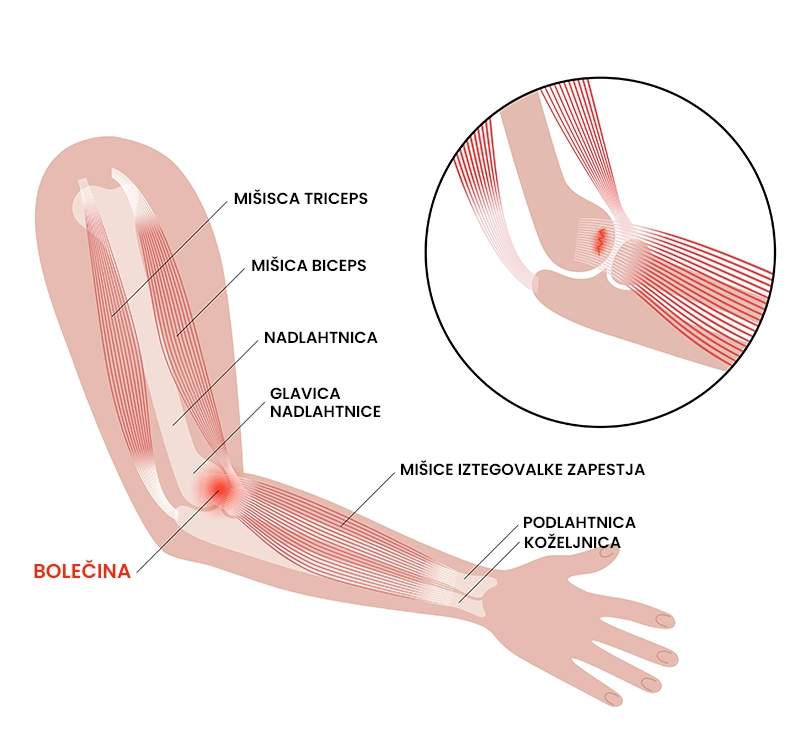
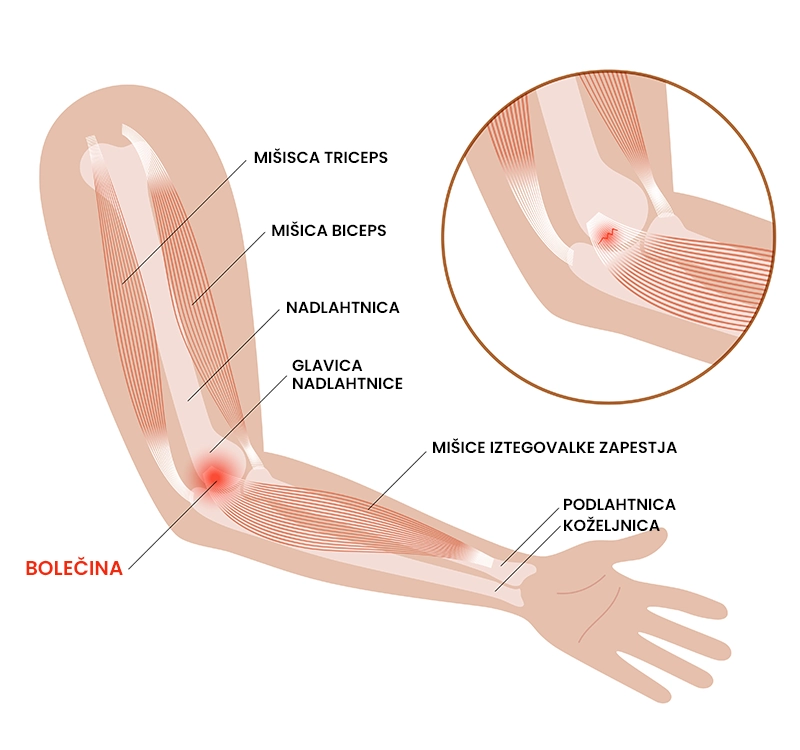
Teniški komolec (lateralna epikondilopatija) označuje kronično preobremenitveno stanje tetiv mišic, ki izvajajo izteg zapestja. Najpogosteje prizadane kratko koželjnično iztegovalko (lat. extensor carpi radialis brevis). Poškodbo prepoznamo po vztrajni bolečini na zunanjem delu komolca, pri narastišču kit iztegovalk zapestja. Najpogosteje se pojavlja pri posameznikih, starih 35 – 55 let, ki opravljajo delo ali šport z veliko ponavljajočimi gibi (npr.: računalniško delo, delo mehanika, tenis, badminton, squash, plavanje), pri katerih prihaja do prekomernega obremenjevanja (raztegovanja) kit na zgornji strani podlahti. Večina (85 – 95 %) posameznikov se vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi teniškega komolca?
Glavni simptomi teniškega komolca so navedeni spodaj.
- Pekoča bolečina na zunanjem kostnem odrastku komolca (lat. epikondilu),
- prisotnost bolečine ves čas ali samo ob določenih aktivnostih (npr. stisk pesti, igra z loparjem, ožemanje brisače, zavijanje vijakov) in se izboljša ob počitku,
- možno izžarevanje bolečine po nadlahti ali podlahti, predvsem ponoči.
Simptomi teniškega komolca glede na stopnjo razvoja poškodbe so predstavljeni spodaj.
- Prva stopnja: blaga bolečina, ki se pojavi nekaj ur po aktivnosti.
- Druga stopnja: bolečina, ki se pojavi ob prenehanju aktivnosti.
- Tretja stopnja: bolečina med izvajanjem aktivnosti
- Četrta stopnja: konstantna bolečina, ki onemogoča aktivnost.
Kako diagnosticiramo teniški komolec (diagnostični pregled)?
Teniški komolec diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti teniškega komolca.
- Pri anamnezi pacienti s teniškim komolcem navajajo nenadno povečanje intenzivnosti dela ali treninga, uporabo nove športne opreme ali vsakodnevno prenašanje velikih bremen. V anamnezi omenjajo pekočo bolečino na zunanji strani komolca, ki se je pričela nenadno, in občasno izžareva po podlahti ali nadlahti, še posebej ponoči.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije zmanjšana mišična jakost stiska pesti, iztega zapestja in supinacije podlahti (supinacija – gib v podlahti, ko je dlan obrnjena navzgor) – hover. Pri pregledu ugotovimo občutljivost na dotik in manjšo oteklino na narastišču iztegovalk zapestja (lat. epikondilu), pojav bolečine pri iztegu zapestja, srednjega prsta in supinaciji podlahti z iztegnjenim komolcem, proti uporu, hkrati ugotovimo normalen obseg gibljivosti, razen ko so simptomi hudo izraženi.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI), diagnostičnega ultrazvoka (UZ) ali elektromiogafije (EMG) se uporablja v primeru, kadar s kliničnim pregledom ne moremo natančno opredeliti diagnoze. RTG omogoča izključitev pridruženih poškodb kosti, MRI in UZ pa omogočata ugotavljanje patoloških sprememb (orientacija vlaken, raztrganine) tetiv mišic, ki se pripenjajo na zunanji kostni odrastek komolca (lat. epikondil). EMG se opravi v primeru suma na poškodbo živca n. radialis, s katerim se preveri njegova prevodnost.
Kako zdravimo teniški komolec in koliko časa traja rehabilitacija?
Teniški komolec v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti in izboljšanja gibljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, udarni valovi),
- gibalna terapija in kineziološka terapija (povečanje zmogljivosti mišic komolca ter ramenskega obroča).
Rehabilitacija s konzervativnim zdravljenjem povrečno traja 12 do 18 mesecev, odvisno od poteka simptomov in pridruženih bolezni (sladkorna bolezen podaljša čas rehabilitacije). 90 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom teniškega komolca.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 6 – 12 mesecih konzervativnega zdravljenja. Pri operativnem zdravljenju se odstrani poškodovano tkivo tetive.
Rehabilitacija po operativnem zdravljenju traja 4 do 6 mesecev, odvisno od ciljev posameznika in količine poškodovanega tkiva. 95 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred pojavom teniškega komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine vsake 2 – 3 ure, za 20 minut.
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Razgibavanje komolca v nebolečih obsegih in položajih.
- Izogibanje aktivnostim, ki simptome poslabšajo (zmanjšanje stiskov pesti, prekomernega iztegovanja/upogibanja komolca, pogostejši odmori med delom, izogibanje prenašanja težkih bremen, prenašanje bremen z dlanjo obrnjeno navzgor).
- Po umiritvi simptomov se lahko pričnejo postopno vračati k aktivnostim.
- Uporaba opornice za preprečevanje hude, neznosne bolečine (o primerni opornici in uporabi se naj posvetujejo z zdravnikom ali fizioterapevtom). Ta se namesti nekaj centimetrov pod kostnim odrastkom in zmanjša napetost na tetivo.
Golf komolec (medialna epikondilopatija)
Kaj je golf komolec (medialna epikondilopatija)?
Golf komolec (medialna epikondilopatija) označuje kronično preobremenitveno stanje tetiv mišic, ki izvajajo upogib zapestja in pronacijo podlahti (gib v podlahti, kjer je dlan obrnjena navzdol). Poškodbo prepoznamo po vztrajni bolečini na notranjem delu komolca, ki seva po podlaketi do zapestja. Golf komolec se pogosto pojavi pri športnikih (golfisti, tenisači, dvigovalci uteži, plavalci…) in delavcih (vodovodarji, mesasarji ali mizarji), ki pri svojih dejavnostih prekomerno uporabljajo upogibalke zapestja (ponavljajoči gibi močnih stiskov pesti, pronacije podlakti in upogibanja zapestja). 85 – 95 % pacientov se po golf komolcu vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi golf komolca?
Glavni simptomi golf komolca so navedeni spodaj.
- Vztrajna pekoča ali zbadajoča bolečina na notranji strani komolca, ki seva po podlahti do zapestja (bolečina je najhujša v jutranjih urah),
- bolečina, ki se poveča ob stisku pesti, pronaciji podlahti in upogibu zapestja proti uporu,
- simptomi se poslabšajo z aktivnostjo in umirijo s počitkom.
Kako diagnosticiramo golf komolec (diagnostični pregled)?
Golf komolec diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti golf komolca.
- Pri anamnezi pacienti z golf komolcem navajajo nenadno povečanje intenzivnosti dela ali treninga, uporabo nove športne opreme ali vsakodnevno izvajanje ponavljajočih gibov. V anamnezi omenijo nenadno ali postopno pekočo ali zbadajočo bolečino na notranji strani komolca, ki občasno izžareva po podlahti, je najhujša v jutranjih urah in se poslabša ob določenih aktivnostih (ob stisku pesti, pronaciji podlahti in upogibu zapestja proti uporu).
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije togost komolca, slabša mišična jakost upogibalk zapestja, prontorjev podlahti in stiska pesti. Pri kliničnem pregledu pogosto ugotovimo pridruženo neučinkovito gibanje lopatice in ramenskega sklepa, občutljivost na dotik in manjšo oteklino na notranjem kostnem odrastku komolca (lat. epikondil). Klinični pregled pri hudih simptomih lahko odkrije zmanjšan občutek v predelu prstov, predvsem v mezincu in prstancu.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) ali diagnostičnega ultrazvoka (UZ) se uporablja predvsem v primeru, kadar s kliničnim pregledom ne moremo natančno opredeliti diagnoze. RTG ne potrdi prisotnosti golf komolca ampak omogoča izključitev pridruženih poškodb kosti. Z MRI in UZ ugotavljamo patološke spremembe (orientacija vlaken, raztrganine) tetiv mišic in vezi, ki se pripenjajo na notranji kostni odrastek komolca in povzročajo simptomatiko golf komolca.
Kako zdravimo golf komolec in koliko časa traja rehabilitacija?
Golf komolec v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti in odpornosti na ponavljajoče obremenitve mišic ter tetiv. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, udarni valovi),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja in izboljšanje gibljivosti mišic).
Rehabilitacija s konzervativnim zdravljenjem povrečno traja 6 do 12 mesecev, odvisno od poteka simptomov in pridruženih bolezni (sladkorna bolezen podaljša čas rehabilitacije). 85 – 95 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom teniškega komolca.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 6 – 12 mesecih konzervativnega zdravljenja. Operativno zdravljenje se takoj svetuje vrhunskim športnikom, z večjimi poškodbami tetive. Operativno zdravljenje zajema odstranitev poškodovanega tkiva.
Rehabilitacija po operativnem zdravljenju traja 3 do 6 mesecev, odvisno od ciljev posameznika in količine poškodovanega tkiva. 97 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred pojavom golf komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine vsake 2 – 3 ure za 20 minut.
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Razgibavanje komolca v nebolečih obsegih in položajih.
- Izogibanje aktivnostim, ki simptome poslabšajo (zmanjšanje stiskov pesti, pogostejši odmori med delom, izogibanje prenašanju težkih bremen).
- Vaje za razgibavanje komolca v obsegu in položajih, ki so neboleči.
- Uporaba upornice za preprečevanje hude, neznosne bolečine (o primerni opornici in uporabi se naj posvetujejjo z zdravnikom ali fizioterapevtom). Ta se namesti nekaj centimetrov pod kostnim odrastkom in zmanjša napetost na tetivo.
Plezalski komolec
Kaj je plezalski komolec?
Plezalski komolec je kronična preobremenitvena poškodba (tendinopatija) upogibalk komolčnega sklepa, ki je najpogosteje prizadene mišico brachialis. Spremlja ga globoka pekoča in zbadajoča bolečina na sprednji in notranji strani komolca. Plezalski komolec najpogosteje povzroči prekomerna uporaba mišic upogibalk komolca, zaradi ponavljajočih se gibov komolčnega sklepa (upogib komolca kjer je dlan obrnjena navzdol). Plezalski komolec se najpogosteje pojavlja pri športnikih (dvigovalci uteži, plezalci) ali delovno aktivni populaciji (ponavljajoči gibi v komolcu). Povprečno 90 % pacientov se po plezalskem komolcu vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi plezalskega komolca komolca?
Glavni simptomi plezalskega komolca so navedeni spodaj.
- Globoka pekoča in zbadajoča bolečina na sprednji in notranji strani komolca,
- bolečina se širi iz komolca navzdol do zapestja,
- bolečina se stopnjuje pri dejavnostih, ki vključujejo upogib komolca,
- bolečino povzroči že stiskanje pesti ter dvigovanje in vlečenje predmetov,
- občutljivost na dotik na notranji strani komolca.
Kako diagnosticiramo plezalski komolec (diagnostični pregled)?
Plezalski komolec diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti plezalskega komolca.
- V anamnezi pacienti s plezalskim komolcem navajajo nenadno povečanje intenzivnosti dela ali treninga, uporabo nove športne opreme ali vsakodnevno izvajanje ponavljajočih gibov. V anamnezi omenijo nenadno ali postopno pekočo ali zbadajočo bolečino na sprednji ali notranji strani komolca, ki občasno izžareva po podlahti do zapestja. Omenijo, da se bolečina poslabša ob stiskanju pesti ter dvigovanju in vlečenju predmetov.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije togost komolca, slabša mišična jakost upogibalk komolca ter stiska pesti. Pri kliničnem pregledu pogosto opazimo občutljivost na dotik, oteklino na notranjem sprednjem delu komolca in poslabšanje bolečine z iztegom komolca.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) ali diagnostičnega ultrazvoka (UZ) se uporablja predvsem v primeru, kadar s kliničnim pregledom ne moremo natančno opredeliti diagnoze. RTG ne potrdi prisotnosti plezalskega komolca ampak omogoča izključitev pridruženih poškodb kosti. Z MRI in UZ ugotavljamo patološke spremembe (orientacija vlaken, raztrganine) tetiv mišic in vezi, ki izvajajo upogib komolca in povzročajo simptomatiko plezalskega komolca.
Kako zdravimo plezalski komolec in koliko časa traja rehabilitacija?
Plezalski komolec v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti in odpornosti na ponavljajoče obremenitve mišic ter tetiv. Fizioterapevtska rehabiitacija vključuje fizioterapevstke tehnike, ki so navedene spodaj:
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, udarni valovi),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja in izboljšanje gibljivosti mišic).
Rehabilitacija s konzervativnim zdravljenjem traja vsaj 3 mesece, odvisno od poteka simptomov. 90 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom plezalskega komolca.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 6 – 12 mesecih konzervativnega zdravljenja. Operativno zdravljenje zajema odstranitev poškodovanega tkiva.
Rehabilitacija po operativnem zdravljenju traja od 3 do 6 mesecev, odvisno od ciljev posameznika in količine poškodovanega tkiva. Večina posameznikov se po operaciji vrne na isto raven aktivnosti kot pred pojavom golf komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine vsake 2 – 3 ure za 20 minut.
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Razgibavanje komolca v nebolečih obsegih in položajih.
- Izogibanje aktivnostim, ki simptome poslabšajo (zmanjšanje stiskov pesti, pogostejši odmori med delom, izogibanje prenašanju težkih bremen).
- Postopno vračanje nazaj k aktivnostim po 4 do 6 tednih rehabilitacije.
Bursitis komolca
Kaj je burzitis komolca?
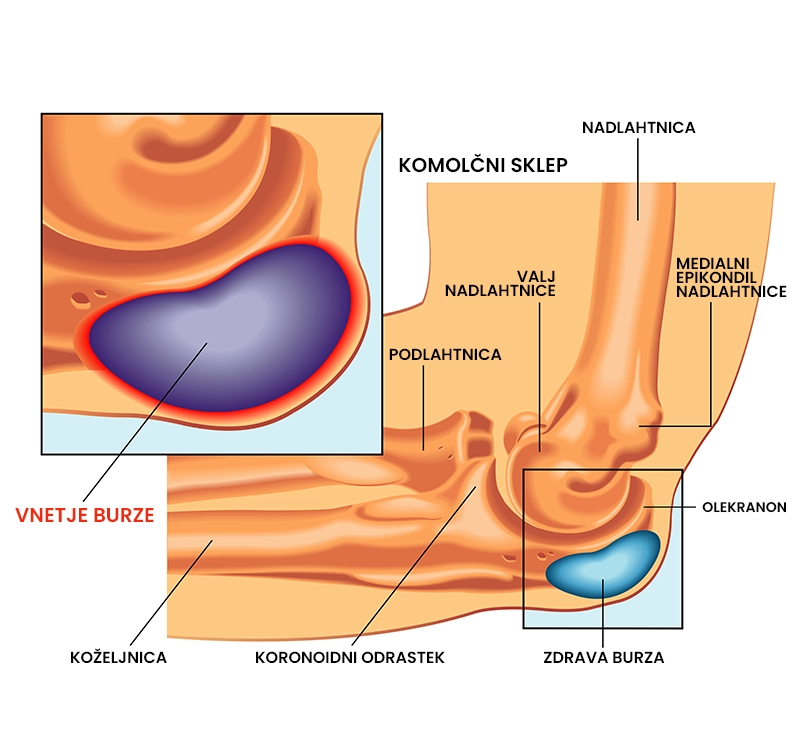
Burzitis komolca označuje vnetno stanje burze (vrečke v komolcu, napolnjene s sinovialno tekočino) in ga prepoznamo po oteklini na zadnji strani komolca. Burzitis je lahko neseptični in septični. Neseptični burzitis nastane kot posledica direktnega udarca ali pogostega pritiska na komolec in je pogostejši med športniki (nogometaši, hokejisti, košarkarji, odbojkarji) ter delovno aktivno populacijo (vrtnarji, mehaniki, vodovodarji, računalniški delavci). Septični burzitis pa je posledica sistemskega vnetja in se najpogosteje pojavi pri osebah z revmatoidnim artritisom (kronično vnetje sklepov), sladkorno boleznijo ali okužbo z virusom HIV. Neseptični burzitis komolca običajno izgine sam od sebe, za septični burzitis pa je nujno potrebno zdravljenje.
Kateri so glavni simptomi in znaki burzitisa komolca?
Glavni simptomi in znaki nesepričnega burzitisa so navedeni spodaj.
- Oteklina na zadnjem delu komolca, v obliki golf žogice ali gosjega jajca,
- odrgnina in modrica v primeru padca na komolec,
- nenaden pojav simptomov,
- področje NI občutljivo na dotik,
- pekoča bolečina ob naslanjanju na komolec (lahko je prisotna ali ne).
Glavni simptomi septičnega burzitisa so predstavljeni spodaj.
- Oteklina na zadnjem delu komolca, v obliki golf žogice ali gosjega jajca,
- postopen pojav simptomov,
- področje JE občutljivo na dotik,
- pekoča ali zbadajoča bolečina, ki se poveča z gibanjem komolca,
- področje komolca je rdeče in toplo na dotik,
- prisotna sta lokalno povišana temperatura in slabo počutje,
- izcedek iz burze, če ta poči.
Kako diagnosticiramo burzitis komolca (diagnostični pregled)?
Burzitis komolca diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda, laboratorijskih testov in slikovne diagnostike.
- Pri anamnezi pacienti z burzitisom komolca navajajo zgodovino poškodbe (padec na komolec, ki nadraži burzo) ali ponavljajoče gibe komolca (nadraženje burze). V anamnezi lahko navajajo pekočo bolečino, ki je izrazita ob naslanjanju na komolec.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije oteklino na zadnji strani komolca v obliki gosjega jajca ali golf žogice. Pri kliničnem pregledu neseptičnega burzitisa področje ni občutljivo na dotik, medtem ko pri kliničnem pregledu septičnega burzitisa področje je občutljivo na dotik. Bolečina se poveča z gibanjem komolca, lahko sta prisotna tudi povišana telesna temperatura in slabo počutje.
- Laboratorijski testi pripomorejo predvsem pri diagnosticiranju septičnega artritisa. Ti vključujejo odvzem tekočine iz sklepa, njeno analizo in določitev prisotnosti in vrste bakterijske okužbe.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) ali diagnostičnega ultrazvoka (UZ) se uporablja predvsem v primeru, kadar s kliničnim pregledom ne moremo natančno opredeliti diagnoze. RTG omogoča izključitev pridruženih poškodb kosti, MRI in UZ pa omogočata ugotavljanje prisotnosti otekline in vnetja v komolcu, ki spremljata burzitis.
Kako zdravimo burzitis komolca in koliko časa traja rehabilitacija?
Burzitis komolca v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje obsega gibljivosti in spodbuditev celjenja. Fizioterapevtska rehabilitacija se izvaja z tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja in izboljšanje gibljivosti mišic).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 do 8 tednov, odvisno od poteka simptomov in pridruženih bolezni. 70 – 90 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom burzitisa komolca.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje pri neseptičnem burzitisu se priporoča, kadar konzervativno ni uspešno in gre za kronično obliko poškodbe (stara več kot 3 mesece). Ta zajema odstranitev celotne burze ali artroskopijo komolca.
Operativno zdravljenje pri septičnem burzitisu se uporablja v primeru neuspešnega izločanja tekočine iz sklepa, v primeru prisotnosti tujega telesa v komolcu ali obsežne gnojne okužbe. Operativno zdravljenje zajema odstranitev celotne burze.
Rehabilitacija po operativnem zdravljenju traja 3 do 4 tedne, odvisno od poteka bolezni. 90 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred pojavom burzitisa komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine 2 – 3x na dan, za 15 – 20 minut.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Razgibavanje komolca v nebolečih obsegih in položajih.
- Izogibanje aktivnostim in položajem, ki povečajo pristisk na komolec (npr. slonenje na komolcih, plazenje).
- Uporaba zaščitne blazinice na komolcu.
- Izogibanje prekomernemu pritisku na komolec po zaključku rehabilitacije.
Sindrom kubitalnega kanala
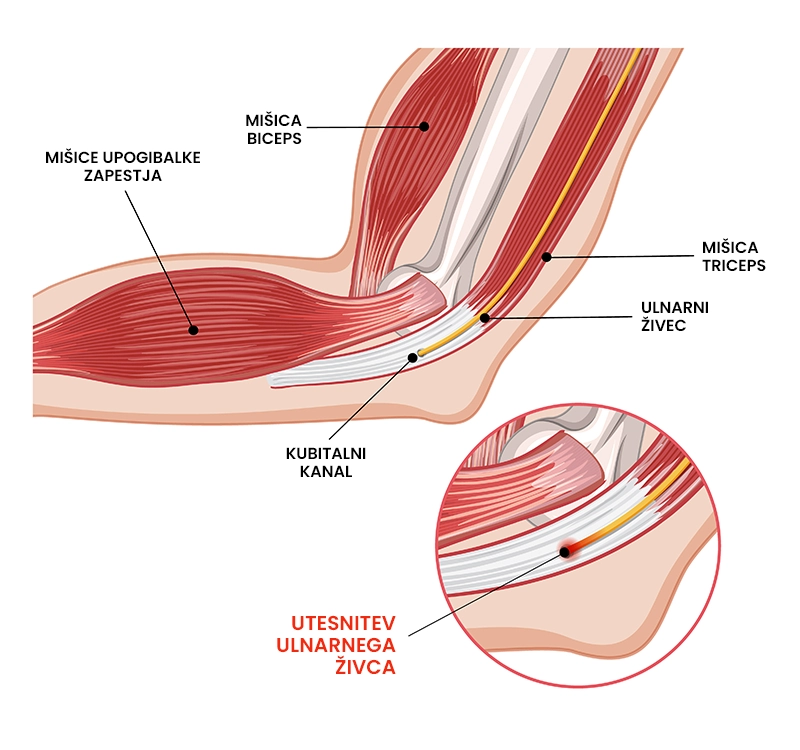
Kaj je sindrom kubitalnega kanala?
Sindrom kubitalnega kanala označuje periferno nevropatijo živca ulnaris v področju komolca, ki jo spremlja odrevenelost, mravljinčenje in pekoča bolečina v mezincu in mezinčevi strani prstanca. Sindrom nastane zaradi utesnitve ali prekomernega raztega živca in ostalih poškodbenih stanj, kot so zlom, izpah in otekline okoliškega tkiva. Najpogosteje se pojavlja pri delovno aktivni populaciji nad 40 let, ki se ukvarja s poklici, ki vključujejo veliko slonenja na komolcih, uporabo vibracijskega orodja ali imajo dolgotrajen upogib komolca (npr. pogovor po telefonu). 67 – 88 % posameznikov se po sindromu kubitalnega kanala vrne nazaj na isto raven aktivnosti kot pred poškodb.
Kateri so glavni simptomi sindroma kubitalnega kanala?
Glavni simptomi sindroma kubitalnega kanla so navedeni spodaj.
- Odrevenelost, mravljinčenje in pekoča bolečina v mezincu in mezinčevi strani prstanca, ki se poslabšajo ob upogibu komolca,
- občutek nelagodja vzdolž notranje strani komolca,
- poslabšanje simptomov ponoči.
Simptomi glede na stopnjo poškodbe ulnarnega živca so predstavljeni spodaj.
- 1. stopnja (blagi občasni simptomi): občasna odrevenelost, mravljinčenje in pekoča bolečina v mezincu.
- 2. stopnja (dolgotrajnejši zmerno izraženi simptomi): dolgotrajnejša odrevenelost, mravljinčenje in pekoča bolečina v mezincu in mezinčevi strani prstanca.
- 3. stopnja (resni simptomi): resna odrevenelost, mravljinčenje in pekoča bolečina v mezincu ter mezinčevi strani prstanca, zelo zmanjšano čutenje mezinca in mezinčeve strani prstanca, nezmožnost opravljanja funkcionalnih nalog, spontano krčenje mezinca in prstanca.
Kako diagnosticiramo sindrom kubitalnega kanala (diagnostični pregled)?
Sindrom kubitalnega kanala diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti kubitalnega kanala.
- Pri anamnezi pacienti s sindromom kubitalnega kanala navajajo odrevenelost, mravljinčenje in pekočo bolečino v mezincu in mezinčevi strani prstanca, ki se poslabšajo ob upogibu komolca. V anamnezi lahko opisujejo, da jim stvari padajo iz rok in da imajo zmanjšano jakost stiska pesti.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrijejo senzorne spremembe v področju mezinca in mezinčevi strani prstanca, atrofijo (zmanjšan obseg in volumen) intrinzičnih mišic dlani in zmanjšano mišično jakost stiska pesti.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) ali diagnostičnega ultrazvoka (UZ) se uporablja z namenom opredelitve diagnoze. RTG omogoča izključitev pridruženih poškodb kosti. MRI in UZ omogočata analizo patološke spremembe ulnarnega živca (pozicija in velikost), okoliških tkiv in določitev vzroka za nastanek sindroma kubitalnega kanala.
Kako zdravimo sindrom kubitalnega kanala in koliko časa traja rehabilitacija?
Sindrom kubitalnega kanala v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na spodbuditev celjenja, obvladovanje simptomov, omejitev nadaljne poškodbe živca, ter povečanje gibljivosti mišic komolca. Fizioterapevtska rehabilitacija se izvaja s pomočjo tehnik, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, elektroterapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, izboljšanje gibljivosti mišic komolca in zapestja ter izboljšanje drsenja ulnarnega živca).
Rehabilitacija s konzervativnim zdravljenjem povrečno traja 2 do 3 mesece, odvisno od stopnje okvare poškodovanega živca. 90 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom sindroma.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča pri hudi ali zmerni obliki poškodbe, pri kateri ni bilo doseženega izboljšanja po 3 do 6 mesečnem konzervativnem zdravljenju. Prav tako je indicirano pri hudi atrofiji intrinzičnih mišic dlani in hudih senzoričnih ter motoričnih okvarah. Operativno zdravljenje se izvede v obliki sprostitve ulnarnega živca, medialno epikondilektomijo in anteriorno transpozicijo.
Rehabilitacija po operativnem zdravljenju traja 2 do 6 mesecev, odvisno od opravljenega kirurškega posega in stopnje okvare poškodovanega živca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba zaščitne blazinice na komolcu.
- Uporaba opornice po navodilih zdravnika ali fizioterapevta za preprečevanje nadaljnega poškodovanja živca.
- Izogibanje spanju s pokrčenim komolcem, telefoniranju s poškodovano roko, dolgotrajnemu pisanju na računalniku, naslanjanju na komolce, dolgotrajni vožnji in gibom, ki vključujejo izteg komolca, zapestja, odmik rame, zunanjo rotacijo rame, supinacijo podlahti (supinacija = gib podlahti, ko je dlan obrnjena navzgor).
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
Distalna bicepsova tendinopatija
Kaj je distalna bicepsova tendinopatija?
Distalna bicepsova tendinopatija je vnetno stanje, ki ga povzročajo mikropoškodbe na narastišču mišice biceps brachii (dvoglave nadlahtne mišice). Poškodbo spremlja bolečina na sprednji strani komolca, ki se lahko širi po nadlahti navzgor. Najpogosteje je posledica neustrezno stopnjevanih obremenitev mišice, ki vključujejo veliko gibanj upogiba komolca in supinacije podlahti (gib v podlahti, ko je dlan obrnjena navzgor). Poškodba se najpogosteje pojavlja pri športnikih kot so, fitneserji, tenisači, dvigovalci uteži, veslači, gimnastičarji in delovno aktivni populaciji, kot so fizični delavci, avtomehaniki, gradbeni delavci in mizarji, katerim je skupno dvigovanje težkih bremen.
Kateri so glavni simptomi distalne bicepsove tendinopatije?
Glavni simptomi distalne bicepsove tendinopatije so navedeni spodaj.
- Bolečina na sprednji strani komolca, ki se poslabša ob upogibu komolca ter supinaciji podlahti (gib v podlahti, ko je dlan obrnjena navzgor) in se širi po nadlahti navzor,
- bolečina, ki je najhujša nekaj ur po aktivnosti ali v jutranjih urah,
- oteklina na sprednji strani komolca.
Kako diagnosticiramo distalno bicepsovo tendinopatijo (diagnostični pregled)?
Distalno bicepsovo tendinopatijo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti distalne bicepsove tendinopatije.
- Pri anamnezi pacienti z distalno bicepsovo tendinopatijo navajajo pekočo ali topo bolečino na sprednji strani komolca, ki se poslabša z dvigovanjem težkih predmetov. V anamnezi lahko opisujejo tudi klikanje komolca med gibanjem.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri odkrijejo oteklino, občutljivost na dotik na sprednji strani komolca, šibkost in bolečino pri upogibu komolca ter supinaciji podlahti (gib v podlahti, ko je dlan obrnjena navzgor).
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI), diagnostičnega ultrazvoka (UZ) se uporablja z namenom opredelitve diagnoze. RTG omogoča prikaz pridruženih poškodb kosti, MRI in UZ pa prikažeta patološke spremembe (stopnjo poškodbe) tetive dvoglave nadlahtne mišice (lat. biceps brachii) in s tem lahko potrdimo prisotnost poškodbe.
Kako zdravimo distalno bicepsovo tendinopatijo in koliko časa traja rehabilitacija?
Distano bicepsovo tendinopatijo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabiitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na spodbuditev celjenja, obvladovanje simptomov, povečanje mišične zmogljivosti in odpornosti na ponavljajoč stres. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, udarni valovi),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, obsega gibljivosti in izboljšanje gibljivosti mišic komolca ter ramenskega obroča).
Rehabilitacija s konzervativnim zdravljenjem traja povprečno 3 do 5 tednov, odvisno od poteka simptomov. Povprečno 76 % posameznikov se po rehabilitaciji distalne bicepsove tendinopatije vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če se stanje ni izboljšalo po približno 3 mesecih konzervativnega zdravljenja. Operativno zdravljenje zajema bicepsovo tenodezo, tenotomijo ali ponovno pritrditev tetive (v primeru, da je prišlo do popolnega pretrganja).
Rehabilitacija po operativnem zdravljenju traja 4 do 6 mesecev, odvisno od opravljenega kirurškega posega, stopnje poškodbe vezi in ciljev posameznika. 78 – 90 % posamrznikov se po operaciji vrne na isto raven aktivnosti kot pred nestabilnostjo komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine 2 – 3x na dan, za 15 – 20 minut.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Uporaba toplih obkladkov in ustrezno ogrevanje pred pričetkom vadbe.
- Izogibanje aktivnostim, ki vključujejo upogib komolca in supinacijo podlahti (gib v podlahti, ko je dlan obrnjena navzgor).
- Izogibanje premočnim stiskom pesti, čiščenju ali nošenju težkih predmetov med opravljanjem vsakodnevnih dejavnosti.
- Postopno izvajanje aktivnosti po zaključku rehabilitacije.
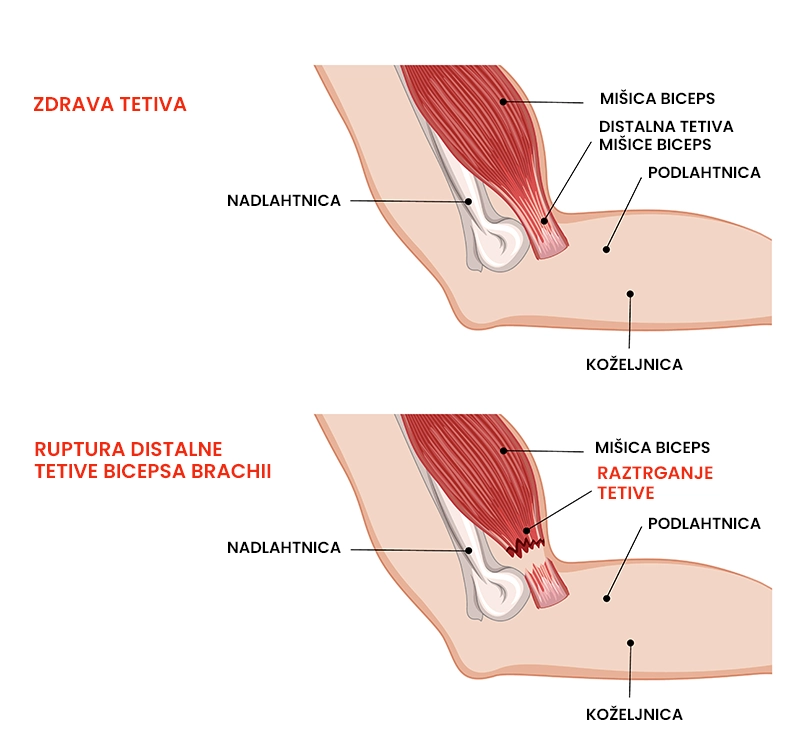
Ruptura distalne tetive bicepsa brachii
Kaj je ruptura distalne tetive bicepsa brachii?
Ruptura distalne tetive bicepsa brachii (dvoglave nadlahtne mišice) označuje stanje delnega ali popolnega pretrganja tetive na narastišču. Nastane kot posledica prekomerne ekscentrične kontrakcije, pri kateri se dolžina mišice podaljšuje, od iztega komolca do 90° upogiba (npr. med nošenjem škatle ta spolzi in jo poskušajo ujeti). Poškodba se kaže kot bolečina na sprednji strani komolca, ki jo spremlja pok ob njenem nastanku. Povprečno 97,5 % posameznikov se po rupturi distalne tetive bicepsa brachii vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi rupture distalne tetive bicepsa brachii?
Glavni simptomi rupture distalne tetive bicepsa brachii so navedeni spodaj.
- Bolečina na sprednji strani komolca,
- slišen ˝pok˝ ob nastanku poškodbe,
- občutek šibkosti pri upogibu komolca in supinaciji podlahti (gib v podlahti, ko je dlan obrnjena navzgor).
Kako diagnosticiramo rupturo distalne tetive bicepsa brachii (diagnostični pregled)?
Rupturo distalne tetive bicepsa brachii diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti rupture.
- Pri anamnezi pacienti z rupturo distalne tetive bicepsa brachii običajno navajajo bolečino na sprednji strani komolca in pok, ki mu je sledil takojšen upad mišične jakosti. Omenijo, da so po poškodbi s težavo opravljali opravila, kot so odpiranje kozarcev ali upravljanje z vijaki.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrijejo modrico, oteklino in občutljivost na dotik na sprednji nadlahti tik nad komolcem, zmanjšano jakost upogiba komolca in supinacije podlahti (gib v podlahti, ko je dlan obrnjena navzgor) in luknjico tik nad sprednjim delom komolca. Opazna je tudi ˝bula˝, ki ji rečemo obratni Popay znak.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in diagnostičnega ultrazvoka (UZ) se uporablja z namenom opredelitve diagnoze. RTG omogoča prikaz pridruženih poškodb kosti, MRI in UZ pa prisotnost in velikost raztganine tetive bicepsa brachii.
Kako zdravimo rupturo distalne tetive bicepsa brachii in koliko časa traja rehabilitacija?
Rupturo distalne tetive bicepsa brachii v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska rehabilitacija se osredotoča na povečanje mišične zmogljivosti, vzpostavitev normalnega obsega gibljivosti in obvladovanje simptomov. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj:
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, obsega gibljivosti in izboljšanje gibljivosti mišic komolca ter ramenskega obroča).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 10 do 16 tednov, odvisno od poteka simptomov, stopnje poškodbe tetive in pridruženih bolezni posameznika. 50 – 60 % posameznikov se po rehabilitaciji rupture distalne tetive mišice biceps brachii vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča v primeru popolnih ruptur pri mljaših športno aktivnih posameznikih in pri osebah, kjer konzervativno zdravljenje ni bilo uspešno. Operativno zdravljenje se izvede 2 do 6 tednov po poškodbi in zajema ponovno pritrditev distalne tetive bicepsa brachii.
Rehabilitacija po operativnem zdravljenju traja 4 do 6 mesecev, odvisno od stopnje poškodbe tetive in ciljev posameznika. 75 – 95 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred rupturo distalne tetive bicepsa brachii.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine 2 – 3x na dan, za 15 – 20 minut.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Podlaganje komolca nad ravnino srca.
- Izogibanje prenašanju bremen vsaj 4 – 6 tednov po poškodbi oz po navodilih zdravnika.
- Nošenje opornice po navodilih zdravnika (običajno traja 3 do 6 tednov).
- Redna hoja za ohranitev splošne telesne pripravljenosti.
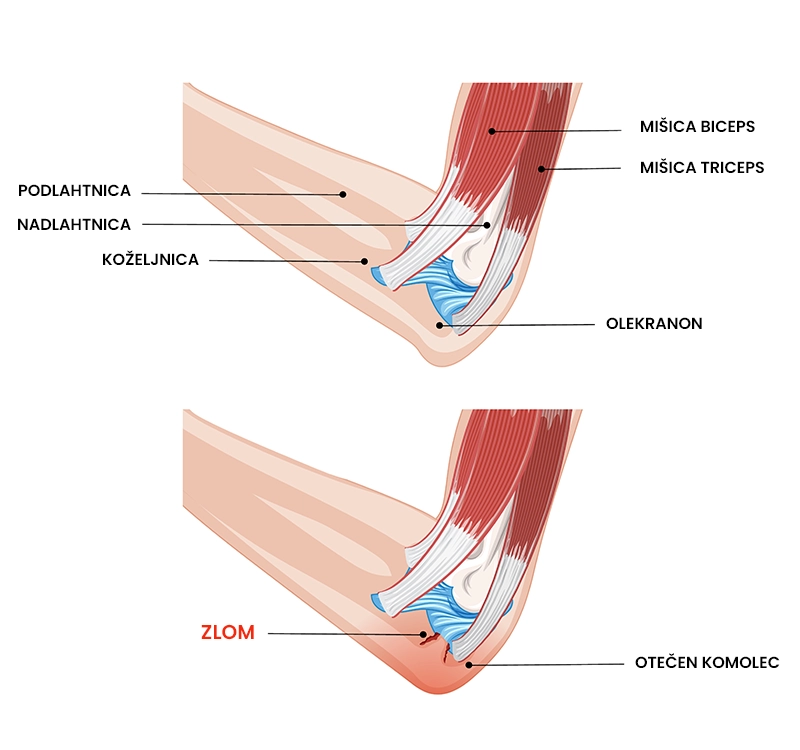
Zlom kosti v komolcu
Kaj je zlom kosti v komolcu?
Zlom kosti v komolcu je skupen izraz za poškodbeno stanje komolca, ki vključuje zlom kostnega odrastka na podlahtnici (olekranona), glavice in vratu koželjnice, notranjega kostnega odstaska nadlahtnice (epikondila), zunanjega kostnega odrastka nadlahtnice (epikondila) in zlome spodnjega dela nadlahtice. Zlom kosti v komolcu je najpogosteje posledica padca na iztegnjeno roko. Poškodbo spremlja močna bolečina v komolcu, nezmožnost gibanja in oteklina sklepa.
Kateri so glavni simptomi in znaki zlomov kosti v komolcu?
Glavni simptomi in znaki zloma kosti v komolcu so navedeni spodaj.
- Ostra bolečina v komolcu,
- sprememba občutenja ali mravljinčenje v prstih,
- oteklina komolca,
- spremenjena oblika sklepa,
- modrica.
Kako diagnosticiramo zlom kosti v komolcu (diagnostični pregled)?
Zlom kosti v komolcu diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike.
- Pri anamnezi pacienti z zlomom kosti v komolcu običajno navajajo travmatski dogodek, pri katerem je prišlo do poškodbe in takojšen pojav ostre bolečine v komolcu, ki jo spremlja nezmožnost premikanja komolca.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrijejo oteklina komolčnega sklepa, modrica, sprememba oblike sklepa in zelo omejen obseg gibljivosti (predvsem v smeri iztega), občutljivost na dotik ter togost sklepa.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in računalniške tomografije (CT) se uporablja z namenom opredelitve diagnoze. RTG omogoča prikaz kostnih struktur v komolcu in določa mesto ter stopnjo poškodbe. CT se uporablja kadar so zlomi komplicirani iz RTG-ja ni razvidne jasne slike.
Kako zdravimo zlome kosti v komolcu in koliko časa traja rehabilitacija?
Zlome kosti v komolcu v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočana obvladovanje simpotmov, izboljšanje zmogljivosti mišic komolca, obsega gibljivosti in spodbujanje celjenja. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, obsega gibljivosti in izboljšanje gibljivosti mišic komolca).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 do 4 mesece, odvisno od poteka simptomov, velikosti in vrste zloma. Povprečno 95 % posameznikov se po rehabilitaciji zloma kosti v komolcu vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, kadar gre za nestabilne zlome olekranona, spodnjega dela nadlahtnice, zunanjega odrastka nadlahtnice, notranjega odrastka nadlahtnice in večjih premikov glavice koželjnice. Operativno zajema poravnavo sklepa in fiksacijo kosti, če je to potrebno.
Rehabilitacija po operativnem zdravljenju traja 3 do 6 mesecev, odvisno od operativne tehnike, velikosti in vrste zloma. 90 – 98 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred zlomom kosti v komolcu.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine 2 – 3x na dan, za 15 – 20 minut.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Podlaganje komolca nad ravnino srca.
- Nošenje opornice ali imobilizacija po navodilih zdravnika (običajno traja 4 do 6 tednov).
- Redna hoja za ohranitev splošne telesne pripravljenosti.
Poškodbe vezi komolca
Kaj je poškodba vezi komolca?
Poškodba vezi komolca je stanje delnega ali popolnega raztrganja vezi na notranji ali zunanji strani komolca ali anularne vezi. Notranje stranske vezi se najpogosteje poškodujejo pri zlomih ali izpahih komolca, zunanje stranske vezi pri preobremenitvenih (ponavljajoči gibi nad glavo) ali travmatskih poškodbah (padec na iztegnjeno roko, prekomerna rotacija podlahti), anularna vez pa pri dislokacijah glave koželjnice (močan poteg za roko pri otrocih). Poškodbe vezi komolca običajno spremljata bolečina na zunanji (zunanje stranske vezi in anularna vez) ali notranji strani komolca (notranje stranske vezi) in občutek negotovosti v komolcu.
Kateri so glavni simptomi poškodb vezi komolca?
V tem članku navajamo najbolj pogoste poškodbe komolca, ki jih zdravimo z fizioterapijo. Pri vsaki poškodbi komolca najprej navajamo splošne informacije o patologiji, najbolj pogoste simptome, ter postopke diagnosticiranja in zdravljenja.
Glavni simptomi poškodb vezi komolca so navedeni spodaj.
- Bolečina na notranji ali zunanji strani komolca,
- občutek mravljinčenja od komolca do podlahti (hujše travmatske poškodbe kosti),
- občutek nestabilnosti in nesigurnosti komolca.
Kako diagnosticiramo poškodbe vezi komolca (diagnostični pregled)?
Poškodbe vezi komolca diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti poškodb vezi komolca.
- Pri anamnezi pacienti s poškodbami vezi v komolcu običajno navajajo travmatski dogodek ali omenijo, da se ukvarjajo z aktivnostjo, ki od njih zahteva ponavljajoče gibe nad glavo (odbojka, baseball,…). Navajajo bolečino na notranji ali zunanji strani komolca, občutek togosti v komolcu in občutek nestabilnosti pri prenašanju bremen, metanju ali naslanjanju na komolec.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrijejo občutljivost na dotik na mestu bolečine, zmanjšan obseg gibljivosti v komolcu in ramenu, zmanjšano mišično jakost stiska pesti, oteklino na notranji ali zunanji strani komolca, togost, klikanje in bolečino med gibanjem ter nestabilnost komolca.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) ali diagnostičnega ultrazvoka (UZ) se uporablja z namenom opredelitve diagnoze. RTG omogoča potrditev zloma ali izpaha kosti komolca, MRI in UZ pa pomagata pri ugotavljanju patološke spremembe vezi komolca, ki potrdijo stopnjo in lokacijo njihove poškodbe.
Kako zdravimo poškodbo vezi komolca in koliko časa traja rehabilitacija?
Poškodbe vezi komolca v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na spodbuditev celjenja vezi komolca, oblvadovanje simptomov, povečanje zmogljivosti in stabilnosti komolca. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, obsega gibljivosti in izboljšanje gibljivosti mišic).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 do 6 mesecev, odvisno od stopnje poškodbe vezi. 80 – 98 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred poškodbo vezi komolca.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje notranjih stranskih vezi je potrebno v primeru popolnega pretrganja in pri profesionalnih športnikih. Operacija se izvede kot rekonstrukcijo vezi, pri kateri poškodovano vez zamenjajo s tetivo mišice.
Operativno zdravljenje zunanjih stranskih vezi se priporoča, kadar je pretrganje vezi povezano z zlomom ali izpahom kosti. Operativno zdravljenje zajema odprto poravnavo in/ali fiksacijo sklepa.
Rehabilitacija po operativnem zdravljenju traja 4 – 12 mesecev, odvisno je od opravljenega kirurškega posega, stopnje poškodbe vezi in ciljev posameznika. 88 – 97 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred poškodbo vezi komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine 2 – 3x na dan, za 15 – 20 minut.
- Podlaganje komolca, da je višji od ravnine srca.
- Kompresija okoli komolca, ki nudi rahel pritisk (kompresija ne sme omejevati krvnega pretoka).
- Izogibanje aktivnosti, ki poslabšajo simptome.
- Izvajanje vaj po navodilih fizioterapevta ali zdravnika.
Nestabilnost komolčnega sklepa
Kaj je nestabilnost komolčnega sklepa?
Nestabilnost komolčnega sklepa je poškodbeno stanje komolca, ki je posledica poškodbe vezi in kosti na notranji ali zunanji strani komolca. Poškodba je lahko posledica akutne travme, kot sta delni in popolni izpah, ali pa je posledica kroničnega stanja, kot so na primer ponavljajoči izpahi komolca. Najpogosteje jo spremljajo občutek nestabilnosti in nesigurnosti ter klikanjje v komolcu med gibanjem. Povprečno 81 % posameznikov z nestabilnostjo komolca se vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi nestabilnosti komolca?
Glavni simptomi nestabilnosti komolca so navedeni spodaj.
- Bolečina v komolcu pri določenih gibanjih (gibi nad glavo, potiskanje premetov, opore na rokah),
- občutek zaklepanja sklepa,
- občutek nesigurnosti in nestabilnosti komolca,
- škrtanje in klikanje pri gibanju komolca.
Kako diagnosticiramo nestabilnost komolčnega sklepa (diagnostični pregled)??
Nestabilnost komolčnega sklepa diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt potrdi verjetnost prisotnosti nestabilnosti komolca.
- Pri anamnezi pacienti z nestabilnostjo v komolcu lahko navajajo bolečino v komolcu, občutek nestabilnosti, klikanje in škrtanje med gibanjem ter zmanjšano funkcionalnost komolca. V anamnezi lahko omenijo enkratni popolni/delni ali ponavljajoče delne izpahe komolca, pogosto pa navajajo tudi pojavljanje simptomov pri potiskanju predmetov z rokami ali potiskanju ob stol pri vstajanju.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrijejo klikanje in škrtanje med gibanjem komolca, manjšo oteklino komolca, bolečino in občutek negotovosti ob gibih komolca in podlahti.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), računalniške tomografije (CT), magnetne resonance (MRI) in diagnostičnega ultrazvoka (UZ) se uporablja z namenom opredelitve diagnoze. RTG omogoča potrditev zloma, izpaha kosti komolca ali nepravilne lege kosti. CT se uporablja, kadar RTG ne prikaže dovolj jasne slike. Z MRI in UZ ugotavljamo patološke spremembe vezi komolca, saj so le te pri nestabilnosti lahko poškodovane.
Kako zdravimo nestabilnost komolca in koliko časa traja rehabilitacija?
Nestabilnost komolčnega sklepa v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočana vzpostavljanje stabilnosti komolca, povečanje mišične zmogljivosti, obvladovanje simptomov in spodbuditev celjenja. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, obsega gibljivosti, raztezanje mišic).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 do 6 mesecev, odvisno od stopnje poškodbe vezi. Povprečno 90 % posameznikov se po rehabilitaciji nestabilnosti komolca vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje je potrebno, kadar je dislokacija sklepa s konzervativnim zdravljenjem nepopravljiva in če ni bilo izboljšanja stabilnosti po 4 do 6 tednih imobilizacije. Operativno zdravljenje zajema šivanje ali rekonstrukcijo vezi.
Rehabilitacija po operativnem zdravljenju traja 6 do 12 mesecev, odvisno od opravljenega kirurškega posega, stopnje poškodbe vezi in ciljev posameznika. 80 – 95 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred nestabilnostjo komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine vsake 2 – 3 ure za 20 minut.
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje gibom, ki povečajo občutek nestabilnosti, negotovosti in bolečino, saj bi s tem lahko tvegali ponovni izpah.
- Imobilizacija komolca z opornico vsaj 3 do 4 tedne po poškodbi v mirovanju in 4 do 8 tednov po poškodbi med aktivnostmi oziroma po navodilih zdravnika.
Osteohondritis disekans komolca
Kaj je osteohondritis disekans komolca?
Osteohondritis disekans komolca je vnetno stanje sklepnega hrustanca kosti v komolcu, ki povzroča lokalno odmiranje in fragmentacijo kosti ter sklepnega hrustanca. Ta se pogosto kaže kot bolečina na zunanji strani komolca in občutek nestabilnosti. Osteohondritis disekans je običajno posledica ponavljajočih kompresijskih obremenitev med sklepno površino nadlahtnice in glavice koželjnice. Najpogosteje se pojavlja pri otrocih med 12 in 14 letom, pogosteje pri dečkih, ki se ukvarjajo s športi z veliko enostranskega gibanja z zgornjim udom (hokej, baseball, gimnastika). Povprečno 80 % posameznikov z osteohondritisom disekans se vrne nazaj na isto raven aktivnosti kot pred poškodbo. Osteohondritis disekans se v blagih oblikah lahko pozdravi sam od sebe v 2 do 4 mesecih, če pacienti ne obremenjujeo komolca.
Kateri so glavni simptomi osteohondritis disekans komolca?
Glavni simptomi osteohondritisa disekans komolca so navedeni spodaj.
- Pekoča bolečina na zunanji strani komolca ob aktivnosti,
- občutek nestabilnosti,
- občutek togosti.
Kako diagnosticiramo ostehondritis disekans komolca (diagnostični pregled)?
Osteohondritis disekans komolca diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti osteohondritisa disekans komolca.
- Pri anamnezi pacienti običajno navajajo občutek nestabilnosti, nedavno povečanje intenzivnosti športne aktivnosti, zbadajočo bolečino, ki se običajno pojavlja na zunanji strani komolca, postopno poslabšanje bolečine in klikanje v komolcu med gibanjem.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrijejo togost, oteklino na zunanji zadnji strani komolca, zmanjšan obseg gibljivosti, predvsem v smeri iztega komolca, bolečino ob popolnem iztegu in upogibu komolca, občutljivost na dotik na zunanji strani, klikanje med gibanjem in prisotnost simptomov med provokativnimi testi.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja z namenom opredelitve diagnoze. RTG prikaže poškodbe sklepnega hrustanca. Z MRI ugotavljamo prisotnost otekline in stabilnost fragmentov sklepnega hrustanca ter kosti. CT pa se uporablja kadar RTG pokaže normalno sliko.
Kako zdravimo ostehondritis disekans komolca in koliko časa traja rehabilitacija?
Osteohondritis disekans komolca v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na preprečevanje nadaljnje poškodbe sklepnega hrustanca, obvladovanje simptomov in spodbujanja celjenja. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic komolca in ramenskega obroča, vzpostavljanje stabilnosti, mišičnega ravnovesja, obsega gibljivosti in izboljšanje gibljivosti mišic komolca ter ramenskega obroča).
Rehabilitacija povprečno traja 6 mesecev, odvisno od poteka simptomov in stopnje poškodbe. 84 – 92 % posameznikov se po rehabilitaciji osteohondritisa disekans komolca vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, kadar konzervativno zdravljenje po 6 mesecih ni prineslo želenih rezultatov ali imajo pacienti nestabilne fragmente v sklepu, ki povzročajo mehanske simptome. Operativno zdravljenje zajema različne artroskopske tehnike (transplantacija sklepnega hrustanca, mikrofrakturiranje, odstranjevanje poškodovanih delov sklepnega hrustanca) in fiksacijo odlomljenih fragmentov.
Rehabilitacija po operativnem zdravljenju traja 4 do 6 mesecev, odvisno je od opravljenega kirurškega posega, stopnje poškodbe sklepnega hrustanca in kosti ter ciljev posameznika. 68 – 100 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred osteohondritisom disekans komolca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba hladnih obkladkov na mestu bolečine 2 – 3x na dan, za 15 – 20 minut.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Uporaba opornice po navodilih zdravnika (imobilizacija običajno traja 1 do 6 tednov).
- Izogibanje aktivnostim, ki obremenjujejo komolec vsaj 6 do 12 tednov oziroma po navodilih zdravnika.
- Postopno izvajanje vsakodnevnih aktivnosti po zaključku rehabilitacije.
Rezerviraj svoj termin.
Z izbiro storitve iz spodnjega seznama se lahko naročite na prost termin in storitev. Najprej izberite željeno storitev, nato pa izberite še datum in uro storitve, ter fizioterapevta. Z oddajo svojih podatkov v zadnjem koraku potrdite naročilo na izbrani termin.
Vtičnik za naročanje