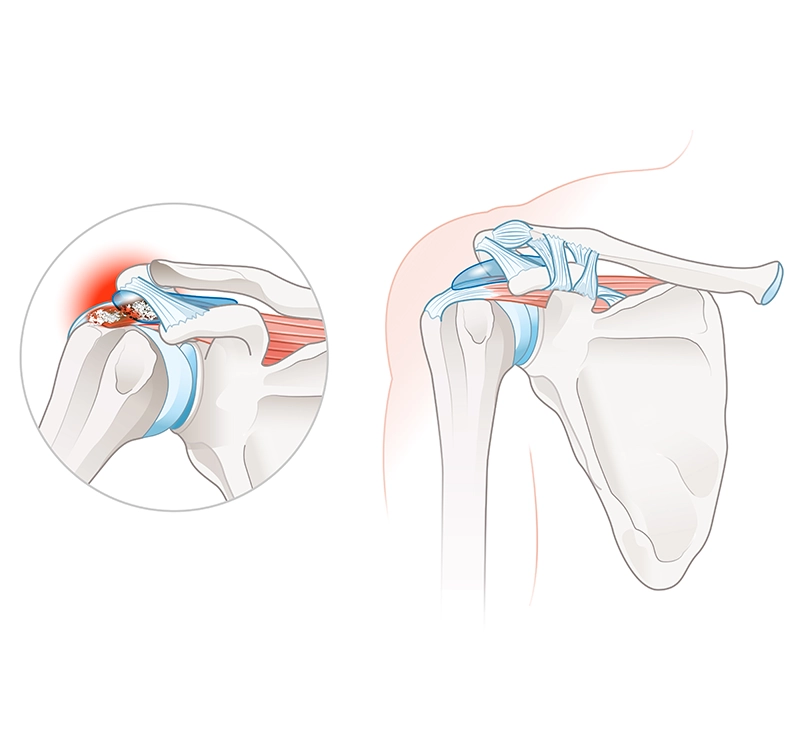
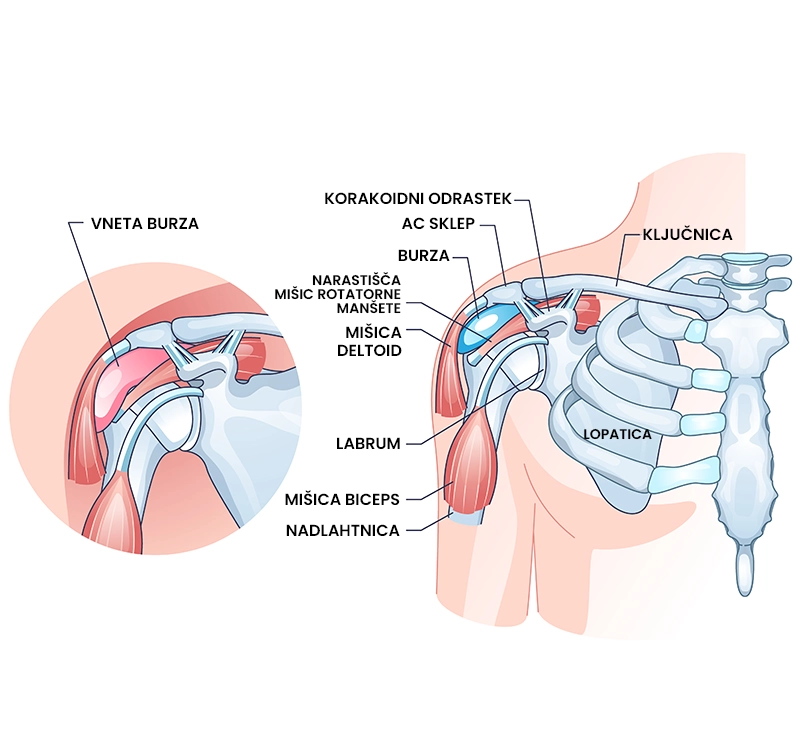
Izpah rame
Kaj je izpah rame?
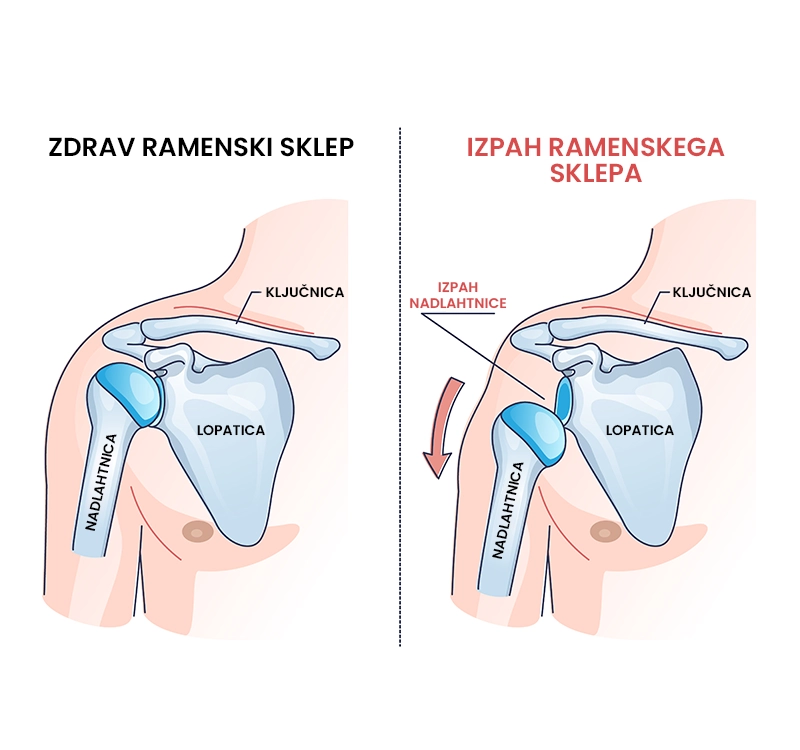
Izpah rame je poškodbeno stanje, pri katerem se glavica nadlahtnice delno (subluksacija) ali popolno (luksacija) premakne iz sklepne ponvice lopatice. Najpogosteje se poškodba zgodi ob premiku v smeri naprej (anteriorno), redkeje pa ob premiku navzdol (inferiorno), ter premiku nazaj (posteriorno). Izpah rame je najpogosteje posledica travmatskih dogodkov, kot so padci na ramo ali iztegnjeno roko, ter udarcev. Poškodbo spremlja močna bolečina in omejena gibljivost v ramenskem sklepu. 65 % posameznikov se po izpahu rame uspešno vrne na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi in znaki izpaha rame?
Glavni simptomi in znaki izpaha rame so navedeni spodaj.
- Ostra bolečina v ramenskem sklepu, ki se širi po roki navzdol,
- nezmožnost gibanja ramenskega sklepa,
- spremenjeno občutenje in mravljinčenje v nadlahti, podlahti in/ali prstih.
Kako diagnosticiramo izpah rame (diagnostični pregled)?
Izpah rame (popolni ali delni) diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike.
- Pri anamnezi pacienti z izpahom rame običajno opisujejo neznosno ostro bolečino, ki seva po roki, nezmožnost gibanja ramenskega sklepa, občutek nestabilnost in negotovosti sklepa, lahko se pojavita tudi šibkost in mravljinčenje v roki. Pogosto omenjajo, da jim je rama ˝skočila ven iz sklepa˝ ali da so slišali pok, saj je izpah ramena posledica velike sile, ki deluje na ramenski sklep.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije vidna deformacija ramenskega sklepa (vdrta ali premaklnjena rama), zelo omejen obseg gibljivosti ali nezmožnost premikanja, oteklina ramenskega sklepa, modrice, mišična šibkost, mravljinčenje ali spremembe občutenja v nadlahti, podlahti in/ali prstih ter togost mišic ramenskega sklepa.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in diagnostičnega ultrazvoka (UZ) se uporablja pri pacientih s sumom na izpah ramena, in omogoča določitev vrste izpaha in stopnje poškodbe kosti ter mehkih tkiv (mišice, tetive, vezi). RTG omogoča prepoznavanje vrste izpaha rame in poškodb kosti. MRI in UZ prikažeta stopnjo pridruženih poškodb tetiv, vezi, burze, labruma (hrustančni obroč na sklepni površini), hrustanca in kosti.
Kako zdravimo izpah rame in koliko časa traja rehabilitacija?
Izpah rame zdravimo konzervativno. Zdravljenje vključuje poravnavo sklepa, ki jo izvede zdravnik, ter fizioterapevtsko in kineziološko rehabilitacijo. Poravnava sklepa je potrebna pri popolnih izpahih ramena in vključuje poravnavo glavice nadlahtnice nazaj v sklep ob prisotnosti analgetičnih zdravil.
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska rehabilitacija po poravnavi sklepa se izvaja v skladu z navodili zdravnika in vključuje spodaj navedene metode.
- Manualna terapija (limfna drenaža, miofascialno sproščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija) in
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti, obsega gilbjivosti, vzpostavljanje stabilnosti in mišičnega ravnovesja).
Rehabilitacija pri konzervativnem zdravljenju povprečno traja 6 – 12 tednov, odvisno od poškodovanih struktur, časa imobilizacije in ciljev posameznika. Po konzervativnem zdravljenju se 30 – 60 % pacientov vrne na isto raven aktivnosti kot pred poškodbo, pri čemer je pomembna predvsem posameznikova starost in nivo športne aktivnosti.
Kdaj zdravimo izpah rame operativno?
Operativno zdravljenje je potrebno kadar poravnava sklepa ni bila uspešna ali je bilo prisotnih že več predhodnih izpahov ramenskega sklepa. Vrsta operativnega zdravljenjenja je odvisna od obsega poškodbe in vključuje popravilo vezi, labruma (hrustančni obroč na sklepni površini) ali kosti.
Rehabilitacija po operaciji anteriornega izpaha rame običajno traja 12 – 24 tednov, po operaciji posteriornega izpaha rame pa 6 -12 mesecev (čas rehabilitacije je odvisen od stopnje poškodbe in ciljev pacienta). 85 – 90 % pacientov se po operativnem zdravljenju vrne na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Takojšen obisk zdravniške pomoči.
- Mirovanje in imobilizacija rame po navodilih zdravnika, s čimer omogočimo učinkovito celjenje vezi, ligamentov in kosti ramenskega sklepa (prepoved dvigovanja bremen, rama naj ostane neaktivna, ostali sklepa pa naj bodo aktivni).
- Uporaba mrzlih obkladkov (večkrat na dan 10 – 15 min).
Sindrom zamrznjene rame (adhezivni kapsulitis)
Kaj je sindrom zamrznjene rame?
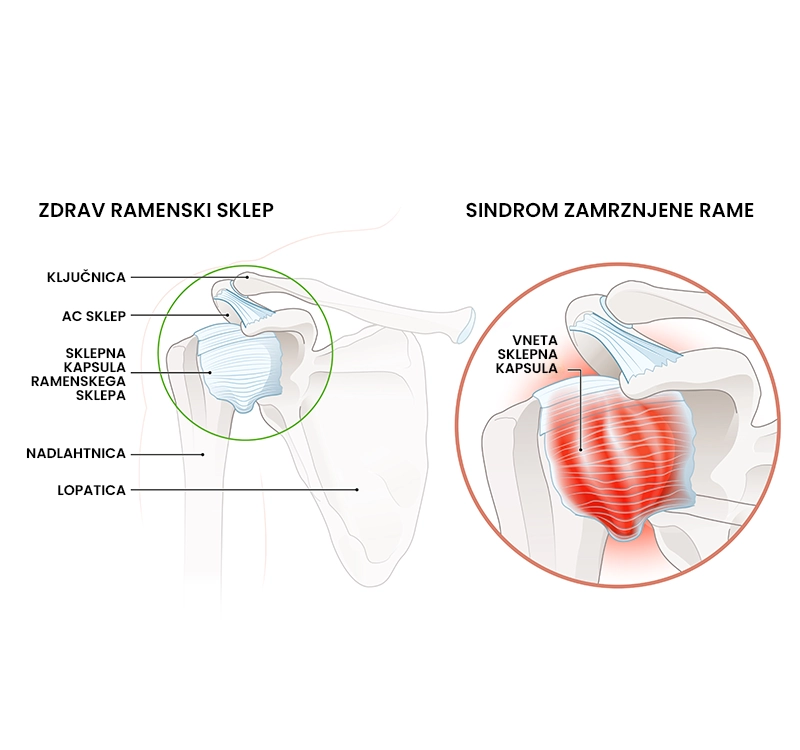
Sindrom zamrznjene rame (adhezivni kapsulitis) je vnetno stanje sklepne kapsule, ki povzroča zadebelitev in togost sklepne ovojnice in se občuti kot bolečina, togost sklepa in zmanjšan obsega gibljivosti rame v vseh smereh. Sindrom zamrznjene rame je lahko posledica neznanega vzroka (primarna zamrznjena rama) ali se pojavi po dolgi imobilizaciji sklepa (sekundarna zamrznjena rama). 94 % pacientov s sindromom zamrznjene rame se vrne na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi in znaki sindroma zamrznjene rame?
Glavni simptomi in znaki sindroma zamrznjene so navedeni spodaj.
- (Prva) Faza zamrzovanja 2 – 9 mesecev: Močna bolečina, ki je v tej fazi najbolj intenzivna. Pojavi se postopno, najhujša pa je ponoči.
- (Druga) Faza zamrznjenja 4 – 12 mesecev: Bolečina v tej fazi počasi popušča, pojavi se izrazit upad gibljivosti s kontrakturo (togostjo in zakrčenjem) sklepne kapsule. Simptomi značilni za drugo fazo trajajo od štiri do dvanajst mesecev.
- (Tretja) Faza odtaljevanja: Bolečina je v tej fazi minimalna ali odsotna, obseg gibljivosti se postopoma izboljšuje.
Kako diagnosticiramo sindrom zamrznjene rame (diagnostični pregled)?
Sindrom zamrznjene rame diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti sindroma zamrznjene rame.
- Pri anamnezi pacienti z zamrznjeno ramo navajajo slabo lokalizirano, razpršeno bolečino, ki jo opisujejo kot globoko, topo, ki je intenzivnejša ponoči. Navajajo težave z ležanjem na prizadeti rami ter z gibi nad nivojem glave, kot so oblačenje, česanje las ali seganje po predmetih. Tem gibom je skupno obremenjevanje ramenskega sklepa in njegova zadostna gibljivost.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije omejitev aktivnega in pasivnega obsega gibljivosti v vseh smereh, šibkost mišic ter togost sklepa zaradi vnetja in brazgotinjenje (fibrozacija) sklepne kapsule. Sindrom zamrznjene rame prepoznamo s pomočjo mišičnih testov in testov za glenohumeralni ligament (ligament, ki povezuje nadlahtnico s ponvico lopatice).
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in magnetne resonance (MRI) se uporablja pri pacientih z nejasno klinično sliko, predvsem pri tistih kjer obstaja sum na pridružene poškodbe (poškodba kosti, vezi, tetiv, labruma). RTG in MRI ne potrdita prisotnosti sindroma zamrznjene rame ampak omogočata prepoznavanje pridruženih poškodb hrustanca, kosti in mehkih tkiv.
Kako zdravimo sindrom zamrznjene rame in koliko časa traja rehabilitacija?
Sindrom zamrznjene rame v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti in obsega gibljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (limfna drenaža, miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping)
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti, obsega gibljivosti, vzpostavljanje stabilnosti, mišičnega ravnovesja in izboljšanje raztegljivosti sklepne kapsule)
Rehabilitacija pri konzervativnem zdravljenju povprečno traja 12 – 18 mesecev, odvisno od poteka simptomov in pridruženih bolezni (npr.: sladkorna bolezen podaljša čas rehabilitacije). 90 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom sindroma zamrznjene rame.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje, kadar ne pride do izboljšanja simptomov po 9 do 12 mesecih konzervativnega zdravljenja. Operativno zdravljenje se izvaja v obliki manipulacije pod anestezijo in artroskopska sprostitev kapsule.
Rehabilitacija po operativnem zdravljenju običajno traja do 12 tednov, odvisno od vrste operativne tehnike. 70 – 80 % posamrznikov se po operaciji vnre na isto raven aktivnosti kot pred pojavom sindroma zamrznjene rame.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Izvajanje vaj za razgibavanje sklepa (raztezne in krepilne vaje so ključnega pomena za obvladovanje stanja zamrznjene rame z željo po preprečevanju izgube gibljivosti).
- Izvajanje vaj je nežno in počasno v obsegu brez bolečine – izogibanje bolečim gibom, predvsem v 1. fazi, ko je bolečina najhujša.
- Uporaba toplih obkladkov na rami pred začetkom vaj za lajšanje bolečine. Vaje se lahko izvajajo med tuširanjem, saj topla voda z raztezanjem dosega večjo razteznost mišic – v tem primeru moramo poskrbeti za varnost pred zdrsom.
Utesnitveni sindrom rame
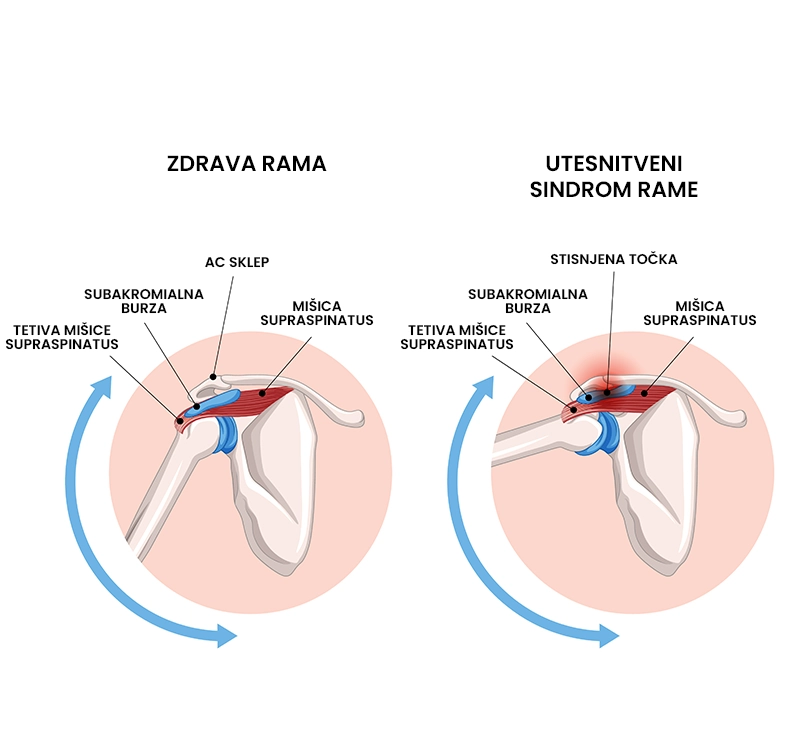
Kaj je utesnitveni sindrom rame?
Utesnitveni sindrom rame (ang. impingement syndrome) je netravmatsko preobremenitveno bolečinsko stanje, ki ga pogosto spremlja bolečina v ramenskem obroču in zgornjem udu. Utesnitveni sindrom rame je posledica utesnitve mehkih tkiv (mišice, tetive, sklepne ovojnice, burze) v subakromialnem prostoru. Do utesnitve prihaja zaradi strukturnih sprememb v ramenskem sklepu (npr. zadebelitev tetiv ramenskih mišic, struktura kosti) ali nenormalnega gibanja lopatice in ramenskega sklepa. Utesnitveni sindrom rame se najpogosteje pojavlja pri osebah, ki se ukvarjajo s športi z veliko gibov nad glavo (npr, odbojka, rokomet, plavanje). 60 -80 % pacientov z utesnitvenim sindromom se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi utesnitvenega sindroma rame?
Glavni simptomi utesnitvenega sindroma rame so navedeni spodaj.
- Topa bolečina v sprednjem delu ramena, ki lahko seva po zunanji strani nadlahti in se pojavi predvsem z gibi nad glavo ali seganjem za hrbet ter vztraja med spuščanjem roke navzdol,
- bolečina, ki se poslabša z ležanjem na boku bolečega ramena,
- klikanje med gibanjem ramenskega obroča,
- občutek togosti, ki je najpogostejši zjutraj ali po nedejavnosti,
- občutek šibkosti v roki.
Kako diagnosticiramo utesnitveni sindrom rame (diagnostični pregled)?
Utesnitveni sindrom rame diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti utesnitvenega sindroma rame.
- Pri anamnezi pacienti z utesnitvenim sindromom navajajo postopen pojav tope bolečine v sprednjem delu ramena, ki je značilen predvsem pri gibih nad glavo, kot so oblačenje, česanje las ali seganje po predmetih. Opisujejo, da se bolečina poslabša med ležanjem na boku na prizadeti rami in, da imajo občutek togosti ramenskega sklepa, ki je pogostejša zjutraj ali po obdobju nedejavnosti. Pacienti lahko navajajo tudi klikanje med gibanjem.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije neučinkovito gibanje lopatice, zmanjšan in boleč obseg aktivne gibljivosti v ramenskem sklepu (predvsem notranja rotacija v 90° odmika in upogiba ramena), neustrezno mišično ravnovesje, zmanjšano gibljivost prsne mišice in prsne hrbtenice ter zmanjšano zmogljivost mišic ramenskega obroča.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in diagnostičnega ultrazvoka (UZ) se uporablja za potrditev utesnitvenega sindroma rame. RTG se uporablja z namenom podrobnejšega prikaza kostnih struktur in pridruženih poškodb skeleta. MRI in UZ prikažeta stopnjo poškodbe in potek posameznih mišic, tetiv, vezi, sklepne ovojnice in burze, ki so glavni vzrok za nastanek simptomov utesnitvenega sindroma rame.
Kako zdravimo utesnitveni sindrom rame in koliko časa traja rehabilitacija?
Utesnitveni sindrom rame v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočata na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivost in stabilnosti ramaneskega obroča. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, udarni valovi),
- gibalna in kineziološka terapija (povečanje zmogljivosti mišic ramenskega obroča, obsega gibljivosti ramena in prsne hrbtenice, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa, izboljšanje raztegljivosti sklepne kapsule in mišic ramenskega obroča).
Rehabilitacija pri konzervativnem zdravljenju povprečno traja 3 – 6 mesecev, odvisno od poteka simptomov in vzroka za nastanek utesnitvenega sindroma. 67 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred pojavom utesnitvenega sindroma rame.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje v primeru vztrajanja simptomov po 3 ali več mesecih fizioterapevtskega zdravljenja. Operativno zdravljenje se lahko izvede v obliki akromioplastike, sprostitve subakromialnega prostora, burzektomije ali popravila poškodovanih tetiv.
Rehabilitacija po operativnem zdravljenju povprečno traja 2 – 9 mesecev, odvisno od vrste operativne tehnike. 70 – 90 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred pojavom utesnitvenega sindroma rame.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Izogibanje aktivnostim, ki poslabšajo simptome (predvsem ponavljajoči gibi nad glavo in za hrbet, saj te dodatno nadražijo že poškodovane strukture).
- Izvajanje terapevtskih vaj, ki so se jih pacienti naučili tekom fizioterapevstke rehabilitacije.
- Uporaba hladnih in toplih obkladkov.
Poškodba supraspinatusa
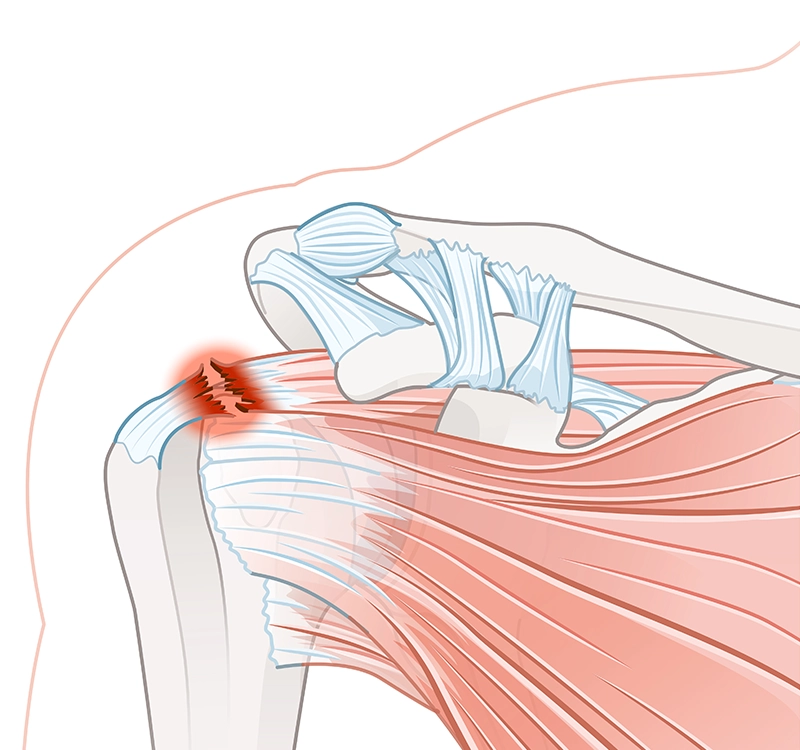
Kaj je poškodba supraspinatusa?
Poškodba supraspinatusa je skupen izraz za delno ali popolno pretrganje tetive mišice supraspinatus, ki omogoča dvigovanje roke in stabilizacijo ramenskega sklepa. Poškodba je najpogosteje posledica akutne travmatske poškodbe ali degenerativnih sprememb tetive kot posledice staranja. Spremlja jo nenehna bolečina, omejena gibljivost in mišična šibkost. Povprečno 65 % pacientov z poškodbo supraspinatusa se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi poškodbe supraspinatusa?
Glavni simptomi poškodbe supraspinatusa so navedeni spodaj.
- Konstantna, ostra bolečina na sprednjem in zunanjem delu ramena, ki se lahko širi po zunanji strani nadlahti vse do komolca,
- bolečina, ki je je zelo pogosta ponoči,
- bolečina se poslabša z ležanjem na boku na strani poškodovane mišice,
- bolečina je povezana predvsem z gibi nad glavo ali pri odmiku ramena med približno 60° in 120° dviga roke,
- občutek togosti v ramenskem sklepu.
Kako diagnosticiramo poškodbo supraspinatusa (diagnostični pregled)?
Poškodbo supraspinatusa diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti poškodbe supraspinatusa.
- Pri anamnezi pacienti s poškodbo supraspinatusa najpogosteje poročajo o močni bolečini na sprednjem in zunanjem delu ramena. Ta bolečina se pogosto poslabša pri vsakdanjih opravilih ter dejavnostih, ki vključujejo dvigovanje roke nad glavo. Posebej boleči so gibi, kot je odmik roke, zlasti v kotu med 60° in 120°, saj se s tem gibom aktivira mišica supraspinatus. Bolečina je prisotna tudi ponoči, še posebej ob ležanju na prizadeti strani, kar lahko slabša kakovost spanca. Bolečina je značilna predvsem za delne raztrganine, medtem ko je pri popolni raztrganini lahko celo odstona. V anamnezi pri popolni raztrganini pacienti navajajo predvsem šibkost ramenskega sklepa.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije omejen in boleč aktiven obseg gibljivosti ramenskega sklepa, občutljivost na dotik na pripenjališču mišice, zmanjšan obseg in velikost mišice (atrofija) in zmanjšano jakost mišice supraspinatus.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in diagnostičnega ultrazvoka (UZ) se uporablja za postavitev diagnoze. RTG se uporablja z namenom ugotavljanja pridruženih poškodb kosti. MRI in UZ s celovito tridimenzionalno oceno rotatorne manšete zagotovita podrobnejše informacije o obsegu in lokaciji raztrganine, ki so ključne za natančno načrtovanje popravila tetive.
Kako zdravimo poškodbo supraspinatusa in koliko časa traja rehabilitacija?
Poškodbo supraspinatusa zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočata na obvladovanje simptomov, povečanje mišične zmogljivosti in funkcionalnosti ramenskega obroča. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, elektroterapija),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacija pri konzervativnem zdravljenju povprečno traja 12 – 18 tednov, odvisno od poteka simptomov in velikosti raztrganine. 33 – 82 % posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred poškodbo supraspinatusa.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje je priporočljivo pri akutnih travmatskih poškodbah, zlasti pri mlajših, športno aktivnih posameznikih in tistih, ki so poškodbo utrpeli zaradi poklicne dejavnosti. Operacijo se prav tako priporoča, če simptomi kljub konzervativnemu zdravljenju vztrajajo ali se stanje ne izboljšuje po šestih mesecih zdravljenja.
Rehabilitacija po operativnem zdravljenju traja do 6 mesecev, odvisno od velikosti rupture tetive mišice supraspinatus. 70 – 90% posameznikov se po operaciji vrne na isto raven aktivnosti kot pred poškodbo supraspinatusa.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Počitek in prilagoditev aktivnosti v akutni fazi (obdobje prvih štirih tednov). Izogibanje aktivnostim, ki zahtevajo ponavljajoče gibe nad glavo ali dvigovanje težkih predmetov.
- Uporaba hladnih obkladkov na obolelem predelu 15 do 20 minut, večkrat na dan.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
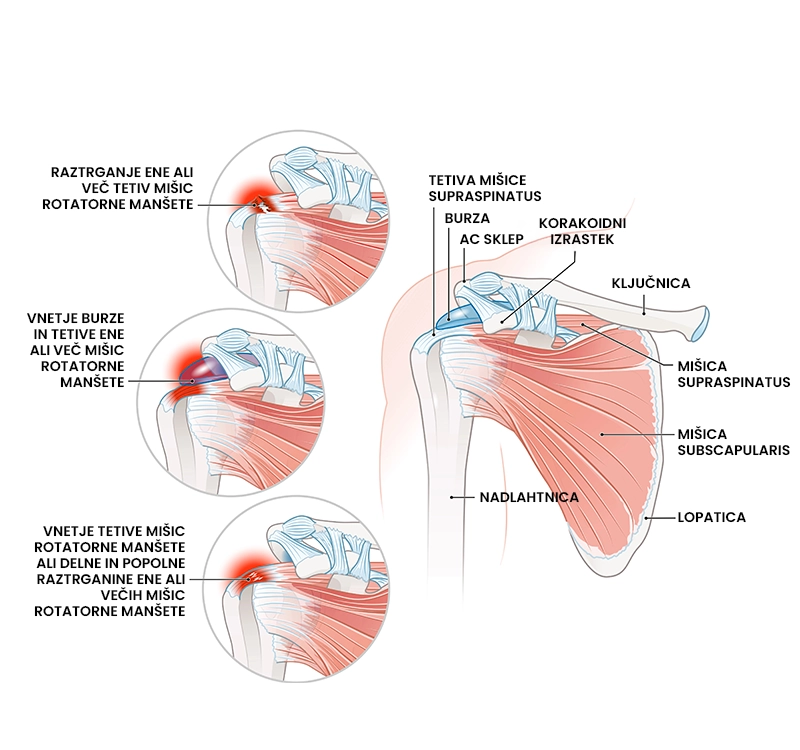
Poškodba rotatorne manšete
Kaj je poškodba rotatorne manšete?
Poškodba rotatorne manšete je skupen izraz za poškodbeno stanje, ki ga lahko povzročajo različne patologije kot so subakromialni utesnitveni sindromom, burzitis (vnetje burze), tendinitis (vnetje tetive mišice), tendinoza (sprememba sestave tetive) ter delne in popolne raztrganine ene ali večih mišic rotatorne manšete (supraspinatus, infraspinatus, teres minor in subscapularis). Poškodbo rotatorne manšete pogosto spremljajo bolečina v ramenskem sklepu in omejena gibljivost. Običajno je posledica akutnega travmatskega dogodka ali kronične degeneracije. Najpogosteje se poškodbe rotatorne manšete pojavljajo pri starejši populaciji, strari nad 80 let.
Kateri so glavni simptomi poškodbe rotatorne manšete?
Glavni skupni simptomi, ki prevladujejo pri poškodbah rotatorne manšete so predstavljeni spodaj.
- Globoka topa bolečina lokalizirana na zunanji strani ramena, ki se poslabša pri dvigovanju roke nad glavo,
- izrazita bolečina ponoči in ob ležanju na prizadeti strani,
- občutek šibkosti in togosti v ramenskem sklepu.
Kako diagnosticiramo poškodbo rotatorne manšete (diagnostični pregled)?
Poškodbo rotatorne manšete diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti poškodbe rotatorne manšete.
- Pri anamnezi pacienti s poškodbo rotatorne manšete najpogosteje poročajo o bolečini, ki je lokalizirana na zunanji strani ramena in se poslabša pri aktivnostih, ki vključujejo dvig roke nad glavo. Pogosto omenjajo tudi boleč lok med 60° in 120° pri dvigovanju roke. Bolečina je izrazitejša ponoči in ob ležanju na prizadeti strani. Mlajši posamezniki pogosto povezujejo svoje težave s travmatskim dogodkom ali intenzivnim fizičnim naporom, kot je dvigovanje ali prenašanje težkih predmetov. Pri starejših posameznikih pa je bolečina pogosto kronična in posledica dolgotrajnih ponavljajočih se gibov nad glavo.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije zmanjšan in boleč aktiven obseg gibljivosti ramena, bolečinski lok med 60° in 120°, ter šibkost zunanjih rotatorjev pri mišičnem testiranju. Pri kliničnem pregledu se odkrije občutljivost pri palpaciji narastišč mišic in mišična atrofija (zmanjšana volumen in velikost), zlasti mišic supraspinatus in infraspinatus, sta prav tako pogosta znaka poškodbe rotatorne manšete.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in diagnostičnega ultrazvoka (UZ) se uporablja za prepoznavanje poškodb rotatorne manšete. RTG se uporablja z namenom ugotavljanja pridruženih poškodb kosti. MRI in UZ zagotovita podrobnejše informacije o obsegu in lokaciji raztrganine mišice, morebitni mišični atrofij (zmanjšan volumen in obseg) ter pomiku tetive. Te informacije so ključne za natančno načrtovanje popravila rotatorne manšete.
Kako zdravimo poškodbo rotatorne manšete in koliko časa traja rehabilitacija?
Poškodbo rotatorne manšete v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočata na obvladovanje simptomov, povečanje mišične zmogljivosti, izboljšanje obsega gibljivosti in funkcionalnosti ramenskega obroča. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, elektroterapija, udarni valovi),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacijski čas s konzervativnim zdravljenjem je odvisen od vrste poškodbe rotatorne manšete.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje je priporočljivo, če simptomi vztrajajo po šestih mesecih konzervativnega zdravljenja. Izjema so mlajši posamezniki s popolno raztrganino rotatorne manšete, pri katerih je priporočljivo operativno zdravljenje v roku enega do treh mesecev. Operativno zdravljenje se izvaja v obliki akromioplastike, rekonstrukcije rotatorne manšete in sprostitve subakromialnega prostora.
Rehabilitacijski čas po operativnem zdravljenju je odvisen od vrste poškodbe rotatorne manšete in uporabljene kirurške tehnike.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Počitek in prilagoditev vsakodnevnih aktivnosti po navodilih zdravnika ali fizioterapevta in prilagoditev (1 do 4 tedne).
- Izogibanjem aktivnostim, ki poslabšajo stanje (predvsem ponavljajoči gibi nad glavo ali dvigovanje težkih predmetov).
- Uporaba hladnih obkladkov na obolelem predelu 15 do 20 minut, večkrat na dan za lajšanje bolečine.
- Uporaba protibolečinskih zdravil za lajšanje bolečine, po predhodnem posvetu z zdravnikom ali farmacevtom.
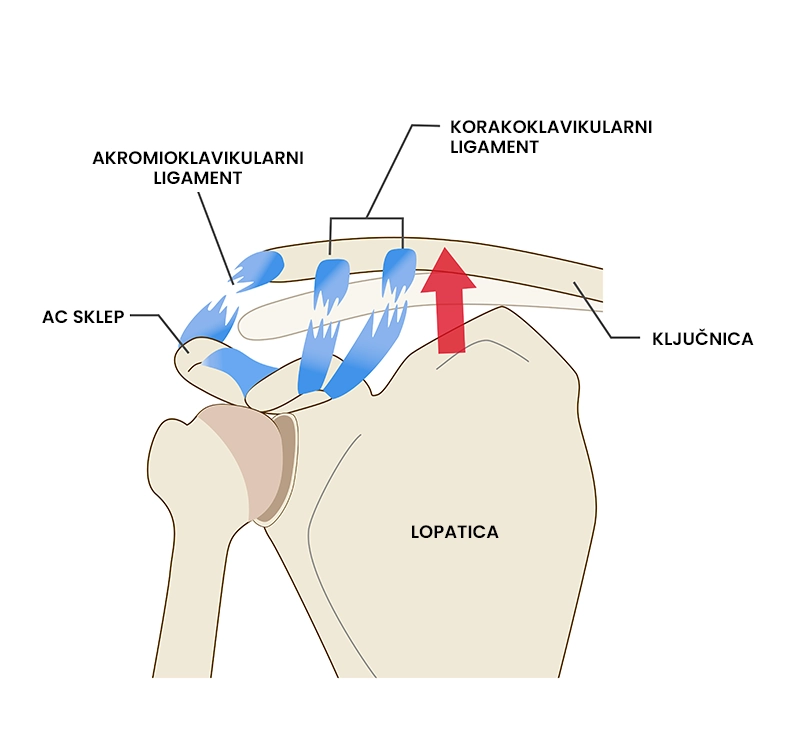
Poškodba AC Sklepa
Kaj je poškodba AC sklepa?
Poškodba AC (akromioklavikularnega) sklepa je skupen izraz za nateg, delno in/ali popolno pretrganje akromioklavikularne vezi (vez, ki povezuje ključnico z akromionom – kotnim odrastkom na lopatici) in korakoklavikularne vezi (vez, ki povezuje ključnico s korakoidom – kostni odrastek na lopatici). Poškodba je najpogosteje posledica padca na roko (na zunanji del komolca ali iztegnjeno roko v položaju odmika) ali neposrednega udarca (udarec v akromion ali zunanji del nadlahti). Poškodba se kaže kot občutljivost AC sklepa in bolečina v zgornjem delu ramena. Najpogosteje se pojavlja pri kontaktnih športih (hokej, ameriški nogomet) ali pri aktivnostih, kjer je tveganje za padce večje (smučanje, kolesarjenje). Povprečno 85 % posameznikov s poškodbo AC sklepa se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi in znaki poškodbe AC sklepa?
Glavni simptomi in znaki poškodbe AC sklepa so predstavljeni spodaj.
- Bolečina, ki seva od vratu do deltoidne mišice,
- bolečina, ki se poslabša ob gibanju ramenskega obroča ali spanju na boku poškodovanega AC sklepa,
- oteklina AC sklepa.
Glavni simptomi in znaki poškodbe AC sklepa glede na stopnjo poškodbe so predstavljeni spodaj.
- poškodba 1. stopnje: blaga bolečina, oteklina in občutljivost AC sklepa, pacienti še vedno lahko gibljejo z ramo.
- poškodba 2. stopnje: prisotna je zmerna bolečina, občutljivost in oteklina, ob spuščanju lopatice in nadlahtnice je lahko vidna izboklina. Uporaba rame je lahko otežena, bolečina je prisotna tudi v mirovanju, oslabljena je stabilnost rame.
- poškodba 3. stopnje: prisotna je močna bolečina, občutljivost in oteklina. Premikanje rame je oteženo. Zelo je prizadeta stabilnost rame, navzven je vidna spremenjena oblika AC sklepa.
- poškodba 4.,5.,6. stopnje: Prisotna je zelo močna bolečina, občutljivost in oteklina. Premikanje rame je onemogočeno, rama je nestabilna. Prisotne so lahko motnje občutenja po roki navzdol.
Kako diagnosticiramo poškodbo AC sklepa (diagnostični pregled)?
Poškodbo AC sklepa diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti poškodbe AC sklepa.
- Pri anamnezi pacienti s poškodbo AC sklepa najpogosteje poročajo o bolečini, ki poteka od vratu do ramena in se poslabša ob gibanju ramena ali spanju na boku bolečega ramena. V anamnezi pogosto omenjajo, da je do poškodbe prišlo zaradi akutnega travmatskega dogodka.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrijejo oteklina in modrice na področju AC sklepa, lahko pa je prisotna tudi deformacija sklepa (pri hujših stopnjah poškodbe). Prisotni so občutljivost na dotik AC sklepa in boleč ter zmanjšan obseg gibljivosti ramenskega sklepa. To so ključni dejavniki, ki spremljajo poškodbo AC sklepa.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in magnetne resonance (MRI) se uporablja za potrditev poškodbe AC sklepa. RTG se uporablja za ugotavljanja stopnje poškodbe in morebitnih pridruženih zlomov kostnih struktur. MRI zagotovi podrobnejše informacije o mestu in stopnji raztrganin vezi.
Kako zdravimo poškodbo AC sklepa in koliko časa traja rehabilitacija?
Poškodbe AC sklepa v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočata na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in vzpostavljanje funkcionalnosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 2 – 4 tedne za 1. stopnjo poškodbe, 4 – 6 tednov za 2. stopnjo poškodbe in 6 – 12 tednov za 3. stopnjo poškodbe AC sklepa, odvisno od poteka simptomov in ciljev posameznika. 80 % posameznikov se po konzervativnem zdravljenju poškodbe AC sklepa vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Operativno zdravljenje se svetuje, kadar pri 3. stopnji poškodbe AC sklepa ni bilo izboljšanja s konzervativnim zdravljenjem in so še vedno prisotne bolečine, nestabilnost in šibkost ramenskega obroča, svetuje se tudi pri 4., 5., ter 6. stopnji poškodbe AC sklepa. Operativno zdravljenje se izvaja v obliki rekonstrukcije korakoklavikularne vezi, fiksacije korakoklavikulanrne vezi, prenosa korakoklavikularne vezi in fiksacije AC sklepa.
Kdaj je potrebno operativno zdravljenje?
Rehabilitacija po operativnem zdravljenju traja približno 6 mesecev, odvisno od vrste operativnega posega, ciljev posameznika in pridruženih poškodb. 89 % posameznikov se po operativnem zdravljenju poškodbe AC sklepa vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Uporaba hladnih obkladkov na AC sklepu po 10-15 min, večkrat na dan.
- Pacienti s poškodbo 1. stopnje naj se izogibajo dvigovanju težkih bremen, gibom nad glavo, naslanjanju na roke ali komolce in spanju na strani poškodovanega AC sklepa.
- Pacienti z ostalim stopnjam poškodbe morajo z roko nekaj časa mirovati (čas mirovanja določi zdravnik in je odvisen od stopnje poškodbe).
- Izvajanje terapevstkih vaj po navodilih zdravnika ali fizioterapevta.
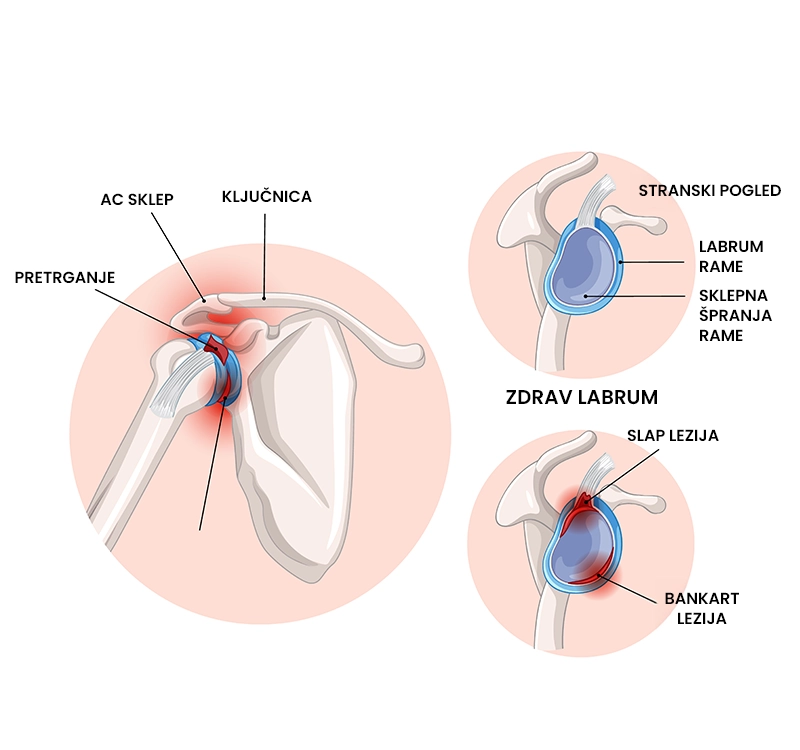
SLAP lezija
Kaj je SLAP lezija?
SLAP (ang. superior labrum anterior to posterior) lezija je skupen izraz za poškodbo zgornjega dela labruma (obrabo ali raztrganje), ki obdaja glenoid (ponvico) lopatice, v smeri od spredaj proti zadaj. Ob poškodbi pride do obrabe ali raztrganja labruma. Najpogosteje nastane kot posledica akutnih travmatskih dogodkov (npr. padec na iztegnjeno roko, nošenje težkih predmetov) ali kronične preobremenitve (npr. ponavljajoči gibi roke nad glavo). Ta poškodba se najpogosteje pojavlja pri mladih športnikih, ki izvajajo ponavljajoče gibe roke nad glavo (rokometaši, plavalci in igralci rugbija), ter pri fizičnih delavcih (nošenje težkih predmetov). Povprečno 63 % posameznikov se po poškodbi SLAP lezije vrne nazaj na isto raven aktivnosti kot pred poškodbo.
SLAP lezijo glede na obseg poškodbe labruma in stopnjo destabilizacije tetive dolge glave bicepsa razvrstimo v štiri tipe, ki so predstavljeni spodaj.
- Tip 1: Obraba zgornjega dela labruma brez raztrganine in ohranjeno ter stabilno tetivo bicepsa. Ta tip je najpogosteje povezan s starostnimi degenerativnimi spremembami in ponavljajočimi mikrotravmami zaradi gibov roke nad glavo. Pojavlja se v 10 – 20 % primerov.
- Tip 2: Obraba in odtrganje zgornjega dela labruma skupaj z narastiščem dolge glave bicepsa. To je najpogostejši tip lezije, saj se pojavlja v 40 – 55 % primerov, predvsem zaradi ponavljajočih se obremenitev.
- Tip 3: Zgornji del labruma je zaradi raztrganine izpahnjen v sklep (tako imenovana »bucket handle« raztrganina). Pri tem tipu je tetiva dolge glave bicepsa ohranjena in stabilna. Pojavlja se v 3 – 15 % primerov.
- Tip 4: Zgornji del labruma je zaradi raztrganine izpahnjen v sklep (tako imenovana »bucket handle« raztrganina) s pridruženo poškodbo tetive bicepsa, katere narastišče je nestabilno. Tudi ta tip se pojavlja v 3 -15 % primerov.
Kateri so glavni simptomi in znaki SLAP lezije?
Glavni simptomi in znaki SLAP lezije so navedeni spodaj.
- Ostra bolečina v ramenu (spredaj, zadaj ali se širi vzdolž nadlahti) pri gibih nad glavo ali pri prenašanju težkih bremen,
- slišno pokanje in klikanje v ramenskem sklepu med gibanjem,
- občutek nestabilnosti ramenskega sklepa.
70 % posameznikov s SLAP lezijo je asimptomatskih.
Kako diagnosticiramo SLAP lezijo (diagnostični pregled)?
SLAP lezijo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti SLAP lezije.
- Pri anamnezi pacienti s SLAP lezijo običajno opisujejo nenaden pojav bolečine, ki je lahko ostra ali zbadajoča, in jo čutijo globoko v ramenskem sklepu. Včasih njeno lokacijo težko opišejo, saj je lahko lokalizirana v sprednjem ali zadnjem delu ramena, lahko pa se širi po sprednjem delu nadlahti vzdolž poteku mišice bicepsa (dvoglava nadlaktna mišica). Bolečino izzovejo aktivnosti nad glavo ter dvigovanje ali potiskanje težkih predmetov. Bolečine v mirovanju in ponoči načeloma ni – s tem podatkom lahko SLAP lezijo razlikujemo od poškodb rotatorne manšete.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se običajno odkrije omejeno in/ali bolečo aktivno elevacijo skozi upogib, omejeno in/ali bolečo aktivno zunanjo rotacijo pri odmiku 90°, bolečo pasivno zunanjo rotacijo pri odmiku 90° in boleče naprezanje mišice bicepsa (pri upogibu komolca ter supinaciji (dlan je obrnjena navzdor) podlahti.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in magnetne resonance (MRI) se uporablja za lažje prepoznavanje SLAP lezije. RTG se uporablja z namenom ugotavljanja pridruženih poškodb kosti. MRI zagotovi podrobnejše informacije o obsegu in lokaciji raztrganine labruma ter tetive dolge glave bicepsa brachii.
Kako zdravimo SLAP lezijo in koliko časa traja rehabilitacija?
SLAP lezijo zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočata na obvladovanje simptomov, povečanje mišične zmogljivosti in vzpostavljanje normalnega obsega gibljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacija po konzervativnem zdravljenju povprečno traja do 18 tednov, odvisno od stopnje poškodbe in ciljev posameznika. 20 – 80 % posameznikov se po konzervativnem zdravljenju SLAP lezije vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje v primerih akutnih travmatskih poškodb, ki povzročajo hujše simptome in pri pacientih, ki imajo vztrajajoče simptome po 12 do 18 tednih konzervativnega zdravljenja niso bile uspešne. Oblika operativnega zdravljenja je odvisna od mesta in velikosti poškodbe labruma.
Rehabilitacija po operativnem zdravljenju traja približno 12 tednov, odvisno od opravljenega operativnega posega, ciljev posameznika in pridruženih poškodb. 80 – 97 % posameznikov se po operativnem zdravljenju SLAP lezije vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Izogibanje aktivnostim, ki bi lahko preprečile učinkovit proces celjenja stanje. To vključuje dvigovanje rok nad glavo, ekstremni položaji odročenja z zunanjo rotacijo ter nošenje težkih bremen, ki obremenjujejo tetivo bicepsa.
- Uporaba hladnih obkladkov na rami, za 15 do 20 minut.
Nestabilnost ramenskega sklepa
Kaj je nestabilnost ramenskega sklepa?
Nestabilnost ramenskega sklepa je kronično poškodbeno stanje, pri katerem pride do nezaželenega, nenadzorovanega in prekomernega premika glavice nadlahtnice napram sklepni ponvici lopatice (glenoid) v smeri naprej (anteriorna nestabilnost), nazaj (posteriorna nestabilnost) ali v vseh smereh (večsmerna nestabilnost). Poškodbo spremljata neudobje in zmanjšana funkcionalnost ramenskega sklepa. Najpogosteje je posledica travmatske poškodbe ramenskega sklepa (padca, udarca v ramo ali izpaha rame), pri čemer se poškodujejo strukture, ki podpirajo sklep ali je posledica preobremenitve struktur v sklepu (npr. ponavljajoči gibi nad glavo). 48-96% posameznikov se po rehabilitaciji vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi in znaki nestabilnosti rame?
Glavni simptomi in znaki nestabilnosti rame so navedeni spodaj:
- občutek nestabilnosti in nesigurnosti ramenskega sklepa,
- stalna ali občasna bolečina okoli ramenskega sklepa,
- klikanje med gibanjem ramena,
- težko opravljanje vsakodnevnih aktivnostih.
Kako diagnosticiramo nestabilnost ramenskega sklepa (diagnostični pregled)?
Nestabilnost ramenskega sklepa diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti nestabilnosti ramenskega sklepa.
- Pri anamnezi pacienti z nestabilnostjo ramenskega sklepa običajno poročajo o preteklem travmatskem dogodku, pri katerem pogosto pride do izpaha ramena, ni pa izpah zmeraj prisoten. Opisujejo občutek nestabilnosti, bolečino okoli ramenskega sklepa in da težko opravljajo vsakodnevne aktivnosti.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se običajno odkrije ohlapnost vezi ramenskega sklepa, slabša propriocepcija (zavedanje o položaju sklepa), povečana sklepna gibljivost, boleč in tog pasiven obseg gibljivosti, negotovost pri aktivnem obsegu gibljivosti, možna pa je prisotnost atrofije (zmanjšan obseg in volumen) in zmanjšana jakost mišic ramenskega obroča.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), računalniške tomografije (CT) in magnetne resonance (MRI) se uporabljajo za natančno oceno stanja ramenskega sklepa. RTG omogoča prikaz položaja in poškodbe kosti ramenskega sklepa. CT se izvede, kadar je potrebna natančnejša ocena stanja kosti. MRI omogoča prikaz pridruženih poškodb mehkih tkiv. MRI omogoča prikaz pridruženih poškodb mehkih tkiv.
Kako zdravimo nestabilnost ramenskega sklepa in koliko časa traja rehabilitacija?
Nestabilnost ramenskega sklepa zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotočata na obvladovanje simptomov, povečanje mišične zmogljivosti, gibljivosti in stabilnosti ramenskega obroča. Fizioterapevtska rehabilitacija se izvaja z tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacija s konzervativnim zdravljenjem traja 5 do 8 mesecev, odvisno od stopnje poškodbe in ciljev posameznika. 25 – 78 % posameznikov se po konzervativnem zdravljenju nestabilnosti ramenskega sklepa vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje v primerih akutnih travmatskih poškodb s pridruženenimi poškodbami skeleta in večjimi raztrganinami mišic, večsmernih nestabilnostih in pri pacientih, kjer konzervativne metode zdravljenja po 6 mesecih niso bile uspešne. Operativno zdravljenje zajema popravilo labruma, artroskopijo in odprto operacijo.
Rehabilitacija po operativnem zdravljenju traja približno 6 mesecev, odvisno od opravljenega operativnega posega, ciljev posameznika in pridruženih poškodb. 85 % posameznikov se po operativnem zdravljenju nestabilnosti ramenskega sklepa vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Uporaba hladnih obkladkov na mestu bolečine za 10-15 minut, večkrat na dan.
- Izogibanje gibov, ki povečajo občutek nestabilnosti, negotovosti in bolečino, saj bi s tem lahko tvegali ponovni izpah.
- Omejitev gibov iztega, zunanje rotacije in horizontalnega odmika ramena pri anteriornem izpahu.
- Omejitev gibov v sprednji opori na dlaneh ali podlahteh, v začetnih fazah rehabilitacije, pri posteriornem izpahu.
Kalcinacija rame
Kaj je kalcinacija rame?
Kalcinacija rame (kalcinirajoča tendinoza) je kronično bolečinsko in vnetno stanje rame. Povzroča ga nabiranje kalcijevih kristalov v njenih tetivah in sinovialnih tkivih (tkivih znotraj sklepa), vključno s subakromialno burzo (blazinico znotraj sklepa). Običajno se kaže kot ostra in skoncentrirana bolečina v rami, ki jo spremlja občutek togosti. Kalcinacija rame je posledica preobremenitve mišic in tetiv ali degenerativnih sprememb. Kalcinacija rame običajno izgine sama od sebe v roku 1 do 3 let.
Kateri so glavni simptomi kalcinacije rame?
Glavni simptomi kalcinacije rame so navedeni spodaj:
- bolečina v ramenskem sklepu, predvsem pri upogibu ramena,
- bolečina ki seva od rame po nadlahti do komolca in se poslabša ob hitrih gibih ter ponoči,
- bolečina ki je pri kroničnih pacientih najizrazitejša med upogibanjem rame, medtem ko je v akutnih primerih bolečina nenadna in še posebej intenzivna ponoči.
Kako diagnosticiramo kalcinacijo rame (diagnostični pregled)?
Kalcinacijo v rami diagnosticira zdravnik specialist s temeljitim kliničnim pregledom, ki zajema anamnezo, klinični pregled in slikovno diagnostiko.
- Pri anamnezi pacienti s kalcinacijo rame običajno poročajo o akutni bolečini, ki ni posledica travmatskega dogodka, ter o nočnih bolečinah, zaradi katerih težko spijo na prizadeti strani. Bolečina je običajno lokalizirana v rami, prisotna tako v mirovanju kot pri gibanju, in lahko seva v nadlaket do komolca. Nekateri pacienti opisujejo težave pri dvigovanju roke nad glavo ali pri vsakodnevnih opravilih. Zdravnik bo med anamnezo povprašal tudi o pridruženih stanjih, kot sta sladkorna bolezen ali motnje v delovanju ščitnice, saj lahko vplivata na potek in način zdravljenja.
- Pri kliničnem pregledu lahko opazimo spremenjeno držo, saj pacient zaradi bolečine pogosto zadržuje ramo v notranji rotaciji. Gibljivost je zaradi bolečine omejena, zlasti pri upogibu ramena. Prisotne so lahko tudi spremembe na koži, kot so lokalno povišana temperatura tkiva, rdečica in oteklina. V kliničnem pregledu pri kroničnih pacientih lahko ugotovimo omejeno gibljivost v več smereh, v tem primeru je nujno izključiti možnost zamrznjene rame.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), diagnostičnega ultrazvoka (UZ) in magnetne resonance (MRI). RTG je prva izbira slikovne diagnostike, saj jasno prikaže kalcinacijo, ki je po obliki podobna kostni strukturi. UZ se uporablja za podrobnejšo oceno kalcijevih usedlin in potrditev njihove lokacije na tetivah. MRI se uporablja predvsem v primerih suma na dodatne poškodbe, kot so raztrganine mišic ali osteoliza (razgradnja kosti) velike grče nadlahtnice. Slikovna diagnostika omogoča tudi spremljanje napredovanja stanja skozi čas, saj prikaže lokacijo, gostoto, obseg in obliko kalcinacije.
Kako zdravimo kalcinacijo rame in koliko časa traja rehabilitacija?
Kalcinacijo rame zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska rehabilitacija se osredotoča na obvladovanje simptomov, spodbuditev celjenja in povečanje obsega gibljivosti ramenskega obroča. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija, udarni valovi),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacija pri konzervativnem zdravljenju povprečno traja 3 do 6 mesecev, odvisno od stopnje simptomov in pridruženih bolezni pacienta (sladkorna bolezen podaljša čas). 60 – 80 % posameznikov se po konzervativnem zdravljenju kalcinacije rame vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje, če simptomi vztrajajo po 6 mesecih konzervativnega zdravljenja. Operativno zdravljenje zajema odprto ali artroskopsko operacijo in vključuje delno ali popolno odstranitev kalcijevih usedlin.
Rehabilitacija po operativnem zdravljenju traja približno 3 – 6 mesecev, odvisno od opravljenega operativnega posega in. 80 % posameznikov se po operativnem zdravljenju kalcinacije rame vrne nazaj na isto raven aktivnosti.
Kaj lahko naredite sami? (nasveti za samopomoč)
- Nežno razgibavanje ramenskega sklepa in izogibanje bolečim aktivnostim.
- Prilagoditev odmora in izvedba razteznih vaj za ramenski obroč je ključnega pomena pri pacientih z dolgotrajno prisilno držo (npr. pisarniški delavci), saj bodo s tem ohranjali gibljivost in ustrezen položaj ramenskega sklepa.
- Uporaba hladnih obkladkov, v kolikor to omili simptome.
Burzitis rame
Kaj je burzitis rame?
Burzitis rame je vnetno stanje burze ramena (vrečke v ramenu, napolnjene s sinovialno tekočino), ki najpogosteje nastane kot posledica prekomernega števila ponavljajočih se gibov roke nad višino glave. Običajno ga spremljajo točkovna občutljivost in oteklina v sprednjem in zunanjem delu ramena pod kostnim odrastkom lopatice (akromionom) ter omejena gibljivost sklepa. Burzitis je enako razširjen med spoloma in se pogosteje pojavlja pri športnikih ter tovarniških in fizičnih delavcih.
Kateri so glavni simptomi in znaki burzitisa rame?
Glavni skupni simptomi in znaki burzitisa rame so navedeni spodaj:
- lokalizirana bolečina, ki se običajno ne širi v druge dele ramena ali roko,
- bolečina, ki se pojavlja pri gibih nad glavo ter med odmikanjem roke od telesa med 70° in 120°,
- bolečina ki se poslabša s spanjem na boku na strani boleče rame,
- topla in vlažna koža na mestu bolečine,
- točkovna občutljivost in oteklina v sprednjem in zunanjem delu ramena pod kostnim odrastkom lopatice (akromionom).
Simptomi in znaki glede na potek burzitisa rame so navedeni spodaj.
- Akutno stanje zaznamuje lokalno vnetje z zgoščeno sinovialno tekočino, kar povzroča boleče gibanje, zlasti pri dejavnostih nad glavo.
- Kronični burzitis povzroča stalno bolečino zaradi dolgotrajnega vnetja v burzi, kar lahko privede tudi do oslabelosti in morebitnega pretrganja okoliških vezi in kit.
- Ponavljajoči burzitis se pojavlja pri bolnikih, ki so izpostavljeni ponavljajočim se travmam ali rutinskim dejavnostim nad glavo.
Kako diagnosticiramo burzitis rame (diagnostični pregled)?
Burzitis rame diagnosticira zdravnik s temeljitim kliničnim pregledom, ki zajema anamnezo, klinični pregled, laboratorijske teste in slikovno diagnostiko.
- Pri anamnezi pacienti z burzitisom rame običajno poročajo o nedavni poškodbi, najpogosteje o padcu z neposrednim udarcem v ramo. Vključuje tudi vprašanje o zgodovini ponavljajočih se dejavnosti nad glavo, saj je to eden izmed pogostejših dejavnikov tveganja za razvoj burzitisa.
- Pri kliničnem pregledu lahko opazimo občutljivost na dotik ter bolečino na sprednji in zunanji strani ramena, kar lahko povzroči omejeno gibljivost. V hujših primerih burzitisa se lahko pojavita rdečica in oteklina. To so vsi dejavniki, ki lahko nakazujejo na prisotnost buzitisa rame.
- Laboratorijski testi, kot so krvne preiskave, se uporabljajo za izključitev drugih patoloških stanj in potrjevanje vnetnih procesov, ki so značilni za burzitis rame.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), diagnostičnega ultrazvoka (UZ) in magnetne resonance (MRI) se uporablja za natančnejšo oceno. RTG pomaga pri odkrivanju morebitnih kostnih nepravilnosti, ki lahko povzročajo utesnitev prostora. MRI omogoča vpogled v mehka tkiva in strukture, medtem ko UZ preveri velikost vnetja in otekline.
Kako zdravimo burzitis rame in koliko časa traja rehabilitacija?
Burzitis rame zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti in obsega gibljivosti ramena. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, kinesiotaping, terapija z ventuzami),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (razgibavanje ramenskega sklepa, povečanje zmogljivosti mišic ramenskega obroča, obsega gilbjivosti ramena, vzpostavljanje stabilnosti, mišičnega ravnovesja, pravilnega vzorca gibanja lopatice in ramneskega sklepa in raztezanje mišic ramenskega obroča).
Rehabilitacija pri konzervativnem zdravljenju povprečno traja 4 tedne do 6 mesecev, odvisno od poteka simptomov in ciljev pacienta. 85 % posameznikov se po konzervativnem zdravljenju burzitisa rame vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se svetuje, če se stanje po šest mesecih do enega leta konzervativnega zdravljenja ne izboljša. Operativno zdravljenje zajema drenažo, burzektomijo in sprostitev subakromialnega prostora.
Rehabilitacija po operativnem zdravljenju traja približno 2 – 4 mesecev, odvisno od opravljenega operativnega posega. 95 % posameznikov se po operativnem zdravljenju burzitisa rame vrne nazaj na isto raven aktivnosti.
Kaj lahko naredite sami?
- Prilagoditev vsakodnevnih aktivnosti, kot so počitek, izogibanje spanju na prizadeti strani in aktivnostim, ki vključujejo gibanje roke nad glavo, saj s tem zmanjšujejo draženje burze.
- Izvajanje vaj za krepitev mišic ramenskega sklepa, ki so se jih pacienti naučili tekom fizioterapevstke rehabilitacije.
- Uporaba hladnih obkladkov na mesto bolečine za 20 do 30 minut v primeru otekline in hujših bolečin.