Nihajna poškodba vratu
Kaj je nihajna poškodba vratu?
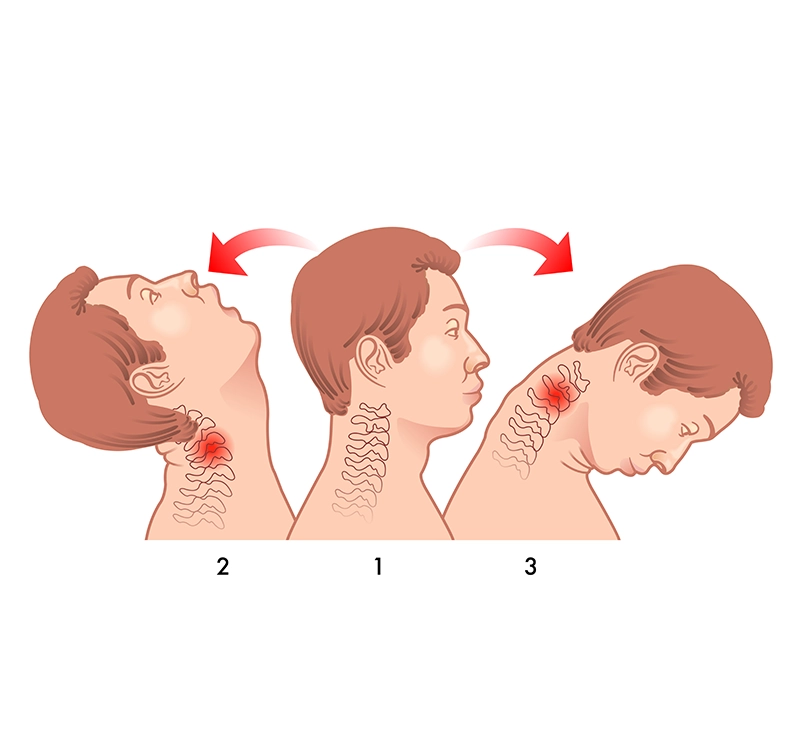
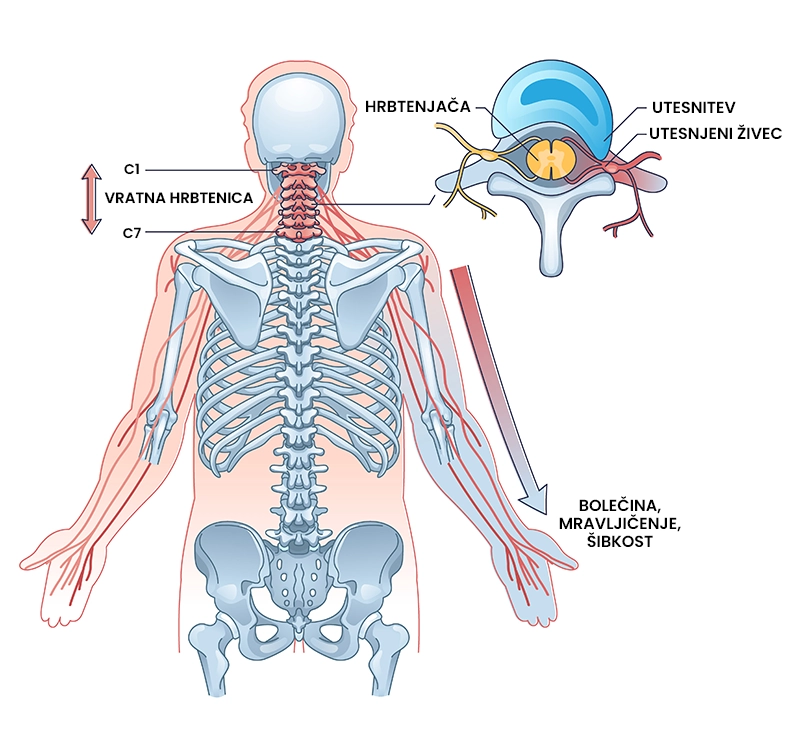
Nihajna poškodba vratu je poškodbeno stanje, ki nastane kot posledica nenadnih gibov pospeševanja in zaviranja, pri katerih se glava giblje prekomerno v smeri naprej in nazaj. Poškodba se kaže kot bolečina in togost vratu, lahko pa jo spremljajo tudi nevrološki znaki (spremenjeno občutenje po roki, mišična šibkost). Nihajna poškodba vratu se najpogosteje zgodi pri prometnih nesrečah (npr. nalet v vozilo pred sabo). 50 – 70 % posameznikov se vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kateri so glavni simptomi nihanje poškodbe vratu?
Glavni simptomi nihajne poškodbe vratu so predstavljeni spodaj.
- Bolečina v vratu,
- glavobol v zadnjem delu vratu,
- težave s koncentracijo in spominom,
- občutek togosti,
- vrtoglavica,
- zamegljen vid ali preskakovanje vida,
- šumenje v ušesih,
- spremenjeno občutenje po roki navzdol.
Za simptome je značilno, da se pojavijo 12-48 ur po poškodbi.
Kako diagnosticiramo nihajno poškodbo vratu (diagnostični pregled)?
Nihajno poškodbo vratu diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti nihajne poškodbe vratu.
- Pri anamnezi pacienti z nihajno poškodbo vratu poročajo o nedavnem travmatskem dogodku, ki je privedel do prekomernega upogiba in iztega vratu. Poročajo o prisotnosti bolečine, občutku togosti, spremenjenem občutenju po rokah navzdol, glavobolih, vrtoglavici, šumenju v ušesih ali o težavah s koncentracijo in spominom, ki so se pričele 12 do 48 ur po poškodbi.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije omejen obseg gibljivosti vratu, občutljivost na dotik v vratnem predelu, togost vratnih mišic, spremenjeno občutenje in refleksi po rokah navzdol, zmanjšano mišično zmogljivost in ravnotežje.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja pri pacientih z nihajno poškodbo. RTG omogoča prepoznavanje prisotnosti zloma vretenca. MRI se uporablja kadar CT prikaže nenormalno sliko vratne hrbtenice in okoliškega tkiva. CT omogoča natančen prikaz hrbtenice.
Kako zdravimo nihajno poškodbo in koliko časa traja rehabilitacija?
Nihajno poškodbo vratu v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, izboljšanje gibljivosti, mišične zmogljivosti in odpravljanje pridruženih pomanjkljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti, obsega gibljivosti, izboljšanje ravnotežja, kontrole gibanja, povezave gibanja vratu z očmi).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja do 12 mesecev, odvisno od poteka simptomov in stopnje poškodbe. Po konzervativnem zdravljenju se 50 – 97 % posameznikov vrne nazaj na isto raven aktivnosti kot pred nihajno poškodbo vratu.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se izvede v primeru zloma vretenca. Operativna tehnika, ki se uporablja je stabilizacija poškodovanega vretenca.
Rehabilitacija po operativnem zdravljenju povprečno traja 2 do 6 mesecev, odvisno od velikosti poškodbe in opravljene kirurške tehnike. 75 – 90 % posameznikov se po operativnem zdravljenju vrne nazaj na isti nivo aktivnosti kot pred zlomom vretenca.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Izvajanje vaj po navodilih fizioterapevta, kineziologa in zdravnika.
- Relativen počitek takoj po poškodbi in uporaba opornice po navodilih zdravnika.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetovanju z zdravnikom ali farmacevtom.
- Uporaba toplih ali hladnih obkladkov na mestu bolečine (obkladki naj se nameščajo preko tkanine).
Zvin vratu
Kaj je zvin vratu?
Zvin vratu označuje stanje raztega vezi in mišic ob vratni hrbtenici, do katerega pride zaradi prekomernega obsega giba glave v smeri naprej, nazaj ali rotacije. Poškodba se običajno kaže kot bolečina v vratu, občutek togosti in spremljajoči glavobol. Zvin vratu se najpogosteje zgodi pri akutnem travmatskem dogodku (npr. prometna nesreča, udarec v glavo, padci). Zvin vratu lahko privede do resnejših poškodb skeleta, mehkih tkiv ali živcev zato je priporočljiv obisk zdravniške pomoči.
Kateri so glavni simptomi zvina vratu?
Glavni simptomi zvina vratu so predstavljeni spodaj.
- Bolečina na zadnjem delu vratu, ki se poslabša z gibanjem,
- bolečina je najhujša naslednji dan po poškodbi,
- občutek togosti v vratu in ramenskem obroču,
- glavoboli v zadnjem delu glave,
- utrujenost,
- težave s koncentracijo,
- nespečnost,
- mravljinčenje po rokah navzdol.
Kako diagnosticiramo zvin vratu (diagnostični pregled)?
Zvin vratu diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti zvina vratu.
- Pri anamnezi pacienti z zvinom vratu poročajo o nedavnem akutnem travmatskem dogodku, po katerem so začeli čutiti bolečino, ki se poslabša z gibanjem. Pogosto omenjajo, da so se pojavili glavoboli na zadnjem delu glave, da imajo občutek togosti vratu in prisotno mravljinčenje po rokah navzdol.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije zmanjšan obseg gibljivosti vratne hrbtenice, togost vratnih mišic in mišic ramenskega obroča, občutljivost na dotik, lahko je prisotno tudi spremenjeno občutenje v vratu in po rokah navzdol.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za lažje prepoznavanje poškodb mehkih tkiv in vretenc. RTG omogoča prepoznavanje nepravilnosti hrbtenice. MRI prikaže podrobnejše informacije o hrbtenici in mehkih tkivih. CT se uporablja, kadar prej omenjeni metodi ne podata dovolj natančnih informacij.
Kako zdravimo zvin vratu in koliko časa traja rehabilitacija?
Zvin vratu v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, izboljšanje obsega gibljivosti, zmanjšanje togosti in povečanje mišične zmogljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti, obsega gibljivosti, izboljšanje ravnotežja, kontrole gibanja, povezave gibanja vratu z očmi).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 4 do 6 tednov, odvisno od poteka simptomov in velikosti poškodbe. Povprečno 90 % se po konzervativnem zdravljenju posameznikov vrne nazaj na isto raven aktivnosti kot pred zvinom vratu.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje v primeru zvina vratu ni potrebno.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Vsakodnevno izvajanje vaj, priporočene s strani zdravnika ali fizioterapevta in kineziologa.
- Uporaba toplih ali hladnih oblog na mestu bolečine, kar bolj pripomore k zmanjšanju simptomov (hladne obloge preko tkanine; tople obloge za največ 20 minut na enem mestu).
- Uporaba opornice po navodilih zdravnika.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetovanju z zdravnikom ali farmacevtom.
Diskogena bolečina v vratu (cervikalni diskogeni bolečinski sindrom)
Kaj je diskogena bolečina v vratu?
Diskogena bolečina v vratu je bolečinsko stranje, ki nastane zaradi degenerativnih sprememb ali akutnih poškodb medvretenčnih ploščic, fasetnih sklepov (majhni sklepi ob hrbtenici) ali atlantoaksialnih sklepov (sklep med prvim in drugim vratnim vretencem). Poškodba se kaže kot bolečina na zadnjem delu vratu, ki se poslabša s prisilno držo ali hitrimi nenadnimi gibi vratu. Diskogena bolečina v vratu se običajno pojavlja pri starejši populaciji (zaradi degenerativnih sprememb), pogosteje pri ženskah.
Kateri so glavni simptomi diskogene bolečine v vratu?
Glavni simptomi diskogene bolečine so predstavljeni spodaj.
- Bolečina na zadnjem delu vratu, ki se običajno poslabša s prisilno držo,
- bolečina lahko seva po roki navzdol,
- bolečina se zmanjša z ležanjem na hrbtu.
Kako diagnosticiramo diskogeno bolečino v vratu (diagnostični pregled)?
Diskogeno bolečino v vratu diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti diskogene bolečine v vratu.
- Pri anamnezi pacienti z diskogeno bolečino v vratu poročajo o bolečini na zadnjem delu vratu, ki se lahko širi po roki navzdol. V anamnezi običajno opisujejo, da se bolečina poslabša s prisilno držo (npr. sedenje za računalnikom s sklonjeno glavo) in izboljša z ležanjem na hrbtu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije zmanjšan obseg gibljivosti, mišična zmogljivost, spremenjena drža in slabše ravnotežje.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in magnetne resonance (MRI) se uporablja za natančno opredelitev diagnoze. RTG se uporablja v primeru, da pacienti poročajo o preteklem travmatskem dogodku in omogoča prikaz poškodb hrbtenice. MRI omogoča prikaz poškodb medvretenčnih ploščic, mehkotkivnih struktur in sklepov.
Kako zdravimo diskogeno bolečino v vratu in koliko časa traja rehabilitacija?
Diskogeno bolečino v vratu v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, izboljšanje telesne drže in mišične zmogljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti, obsega gibljivosti in izboljšanje telesne drže).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 8 do 12 tednov, odvisno od poteka simptomov, starosti posameznika in upoštevanja navodil fizioterapevta/zdravnika. 85 % posameznikov se po konzervativnem zdravljenju diskogene bolečine v vratu vrne nazaj na isto raven aktivnosti kot pred poškodbo.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 18 mesecih konzervativnega zdravljenja, če imajo pacienti hudo mišično šibkost ali spremenjeno občutenje od vratu po roki navzdol. Operativno zdravljenje se izvaja z disektomijo (odstranitev dela medvretenčne ploščice) ali fuzijo (združitev vretenc).
Rehabilitacija po operativnem zdravljenju povprečno traja 3 mesece, odvisno od ciljev posameznika in opravljene kirurške tehnike. 66 – 98 % posameznikov se po operativnem zdravljenju vrne nazaj na isti nivo aktivnosti kot pred pojavom diskogene bolečine v vratu.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Uporaba hladnih ali toplih oblog na mestu bolečine, kar bolj pripomore k zmanjšanju simptomov (hladne obloge preko tkanine; tople obloge za največ 20 minut na enem mestu).
- Izogibanje stresnim dogodkom.
- Izogibanje prisilni drži, ki poslabšajo simptome.
- Ergonomska ureditev delovnega okolja (primerna višina pisalne mize, višina računalniškega ekrana).
Cervikalna radikulopatija
Kaj je cervikalna radikulopatija?
Cervikalna radikulopatija je bolečinsko stanje, ki nastane kot posledica utesnitve, trakcije ali nadraženja živčne korenine iz vratne hrbtenice. Kaže se kot enostranska pekoča bolečina v vratu, ki lahko izžareva po roki navzdol. Poškodba nastane kot posledica izbočenja medvretenčne ploščice ali nastanka degenerativnih kostnih sprememb vratne hrbtenice, zaradi katerih pride do zoženja izhoda živčne korenine. Cervikalne radiupolatije ne moremo pozdraviti, se pa v 75-90 % simptomi učinkovito zmanjšajo s konzervativnim zdravljenjem.
Kateri so glavni simptomi cervikalne radikulopatije?
Glavni simptomi cervikalne radikulopatije so navedeni spodaj.
- Bolečina v zadnjem delu vratu, ki lahko izžareva po roki navzdol,
- bolečina v ramenskem obroču,
- glavobol,
- spremenjeno občutenje po roki navzdol,
- mravljinčenje,
- občutek šibkosti v rokah,
- občutek togosti v vratu.
Kako diagnosticiramo cervikalno radikulopatijo (diagnostični pregled)?
Cervikalno radikulopatijo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti cervikalne radikulopatije.
- Pri anamnezi pacienti s cervikalno radikulopatijo poročajo o pekoči enostranski bolečini, ki se lahko širi po rokah navzdol ali v ramenski obroč. Omenijo lahko, da imajo bolj pogoste glavobole, da je prisotno mravljinčenje in spremenjeno občutenje po rokah ter da imajo občutek šibkosti v rokah.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije omejen obseg gibljivosti vratne hrbtenice, povečano togost mišic vratu, zmanjšano mišično zmogljivost mišic vratu in rok, lahko so prisotni spremenjeni refleksi na roki.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI), elektromiografije (EMG) in računalniške tomografije (CT) se uporablja za natančno opredelitev diagnoze. RTG se uporablja z namenom ugotovitve pridruženih zlomov vratne hrbtenice. MRI omogoča prikaz utesnitve živčne korenine in stanja kostnih struktur. EMG preverja hitrost prevajanja živčnih impulzov in omogoča potrditev prizadetosti živčne korenine. CT se uporablja v primeru travmatskega dogodka in omogoča podrobnejši prikaz hrbtenice.
Kako zdravimo cervikalno radikulopatijo in koliko časa traja rehabilitacija?
Cervikalno radikulopatijo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, zmanjšanje mišične togosti in povečanje mišične zmogljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti, obsega gibljivosti, učenje pravilnih vzorcev gibanja, povečanje raztegljivosti mišičnih skupin, izboljšanje drsenja živca).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 8 do 12 tednov, odvisno od poteka simptomov in velikosti utesnitve živčne korenine. Po konzervativnem zdravljenju se 70 – 90 % posameznikov se vrne nazaj na isto raven aktivnosti kot pred pojavom cervikalne radikulopatije.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 6 tedenskem konzervativnem zdravljenju ali če so prisotne hude izgube mišične jakosti ali če imajo pacienti izpade občutenja po roki ali so spremenjeni refleksi na zgornjem udu. Operativno zdravljenje zajema zamenjavo medvretenčne ploščice, fuzijo (združitev) vretenc, disektomijo (odstranitev dela medvretenčne ploščice) ali sprostitev živčne korenine.
Rehabilitacija po operativnem zdravljenju povprečno traja 3 do 12 mesecev, odvisno od kirurške tehnike in velikosti poškodbe. Po operativnem zdravljenju se 62 – 75 % posameznikov vrne nazaj na isti nivo aktivnosti kot pred pojavom cervikalne radikulopatije.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba opornice po navodilih zdravnika ali fizioterapevta.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetovanju z zdravnikom ali farmacevtom.
- Uporaba ergonomskega vzglavnika, po predhodnem posvetu z zdravnikom ali fizioterapevtom.
- Izogibanje uživanju tobaka.
- Izogibanje aktivnostim in položajem, ki poslabšajo simptome.
- Ergonomska ureditev delovnega okolja (primerna višina pisalne mize, višina računalniškega ekrana).
Cervikogeni glavobol
Kaj je cervikogeni glavobol?
Cervikogeni glavobol je preneseno bolečinsko stanje (vzrok za bolečino je drugje kot je bolečina), ki se kaže kot enostranska bolečina na zadnjem delu vratu in lahko izžareva po glavi navzgor vse do obraza. Ta je posledica degenerativnih sprememb, bolezni ali akutnih poškodb kostnih, mehkotkivnih ali živčnih struktur na predelu zgornjega dela vratne hrbtenice. Cervikogeni glavobol ni ozdravljiv, zato se zdravljenje usmerja v obvladovanje simptomov.
Kateri so glavni simptomi cervikogenega glavobola?
Glavni simptomi cevikogenega glavobola so predstavljeni spodaj.
- Bolečina, ki se prične ne eni strani zadnjega dela vratu in lahko izžareva preko glave na področje za očmi, na isti ali nasprotni strani, kjer se je bolečina pričela,
- bolečina lahko izžareva v ramo in po roki navzdol,
- bolečina se poslabša z nenadnimi in hitrimi gibi vratu,
- občutek togosti vratu.
Kako diagnosticiramo cervikogeni glavobol (diagnostični pregled)?
Cervikogeni glavobol diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti cervikogenega glavobola.
- Pri anamnezi pacienti s cervikogenim glavobolom poročajo o enostranski bolečini na zadnjem delu vratu, ki izžareva preko glave na področje za očmi, na isti ali nasprotni strani, kjer se je bolečina pričela. Omenijo, da se bolečina poslabša s hitrimi in nenadnimi gibi vratu ter da traja od 15 do 180 minut, vsak drugi dan.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije omejen obseg gibljivosti vratne hrbtenice, povečano togost vratnih mišic na strani bolečine, boleče točke na področju vratu in ramenskega obroča, povišano vzdraženost mišic ramenskega obroča, mišično šibkost globokih vratnih mišic in spremenjeno telesno držo.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za določitev diagnoze. RTG omogoča prikaz poškodb hrbtenice in degenerativnih sprememb. MRI omogoča informacije o stanju mehkih tkiv in hrbtenice. CT prikaže podrobnejše informacije o zgradbi hrbtenice.
Kako zdravimo cervikogeni glavobol in koliko časa traja rehabilitacija?
Cervikogeni glavobol v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, zmanjšanje mišične togosti, povečanje obsega gibljivosti in mišične zmogljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna terapija in kineziološka terapija (povečanje zmogljivosti in obsega gibljivosti, izboljšanje telesne drže).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 6 tednov, odvisno od poteka simptomov. 76 – 97 % pacientom se po konzervativnem zdravljenju zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi omejujejo kvaliteto življenja in je vzrok za nastanek cervikogenega glavobola zaradi strukturnih sprememb v vratni hrbtenici. Operativno zdravljenje zajema sprostitev prizadete živčne korenine.
Rehabilitacija po operativnem zdravljenju povprečno traja 6 do 12 tednov, odvisno od opravljenega kirurškega posega. Po operativnem zdravljenju se 70 – 98 % posameznikov vrne nazaj na isti nivo aktivnosti kot pred pojavom cervikogenega glavobola.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov preko tkanine na mestu bolečine.
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki simptome poslabšajo.
- Uporaba ergonomskega vzglavnika, po predhodnem posvetu z zdravnikom ali fizioterapevtom.
- Ergonomska ureditev delovnega okolja (primerna višina pisalne mize, višina računalniškega ekrana).
Heksenšus
Kaj je heksenšus?
Heksenšus je akutno bolečinsko stanje v vratu, ki nastane kot posledica draženja mišice in/ali vezi v vratnem predelu zaradi neobičajnega spalnega položaja, slabe telesne drže, nošenja težkih predmetov, ali vnetja grla in zgornjih dihalnih poti. Kaže se kot nenaden pojav bolečine v vratu, ki jo spremlja omejeno obračanje vratu v eno stran. Heksenšus običajno ne potrebuje zdravljenja, saj njegovi simptomi in znaki izginejo v roku 24 do 48 ur po njihovem nastanku.
Kateri so glavni simptomi in znaki heksenšusa?
Glavni simptomi in znaki heksenšusa so predstavljeni spodaj.
- Nenadna enostranska bolečina v vratu (običajno se pojavi zjutraj, ko se pacienti zbudijo),
- bolečina se lahko širi v ramenski obroč in zgornji del hrbta,
- občutek togosti vratu,
- omejeno obračanje glave (še posebej obrat v smeri boleče strani).
Kako diagnosticiramo heksenšus (diagnostični pregled)?
Heksenšus diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti heksenšusa.
- Pri anamnezi pacienti s heksenšusom opisujejo nenadno enostransko bolečino v vratu, ki se je pojavila zjutraj, ko so se zbudili. Ne omenjajo preteklih travmatskih dogodkov, ki bi bili lahko vzrok za bolečino v vratu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije omejen obseg gibljivosti vratu (še posebej rotacija v smeri boleče strani), togost vratnih mišic in občutljivost na dotik.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in magnetne resonance (MRI) se uporablja, kadar je sum na resnejše poškodbe vratne hrbtenice. RTG omogoča prikaz poškodb hrbtenice in degenerativnih sprememb. MRI omogoča informacije o stanju mehkih tkiv in hrbtenice.
Kako zdravimo heksenšus in koliko časa traja rehabilitacija?
Hesenšus običajno ne potrebuje zdravljenja, saj njegovi simptomi izginejo v 24 do 48 urah po njihovem pojavu. Vztrajajoči heksenšus v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, zmanjšanje mišične togosti, povečanje obsega gibljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna terapija in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje telesne drže).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 1 do 2 tedna, odvisno od poteka simptomov. 100 % se po konzervativnem zdravljenju heksenšusa vrnejo nazaj na isto raven aktivnosti kot pred pojavom bolečine.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje pri heksenšusu ni potrebno.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov na mestu bolečine (svetuje se uporaba toplih obkladkov preko tkanine).
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki simptome poslabšajo.
- Vsakodnevno izvajanje priporočenih vaj s strani fizioterapevta in kineziologa ali zdravnika.
- Ergonomska ureditev delovnega okolja (primerna višina pisalne mize, višina računalniškega ekrana).
- Uporaba ergonomskega vzglavnika, po predhodnem posvetu z zdravnikom ali fizioterapevtom.
- V primeru vztrajajoče bolečine (več kot 2 tedna) in izrazite rotacije glave v eno smer, se svetuje obisk zdravniške pomoči.
Cervikalna spinalna stenoza
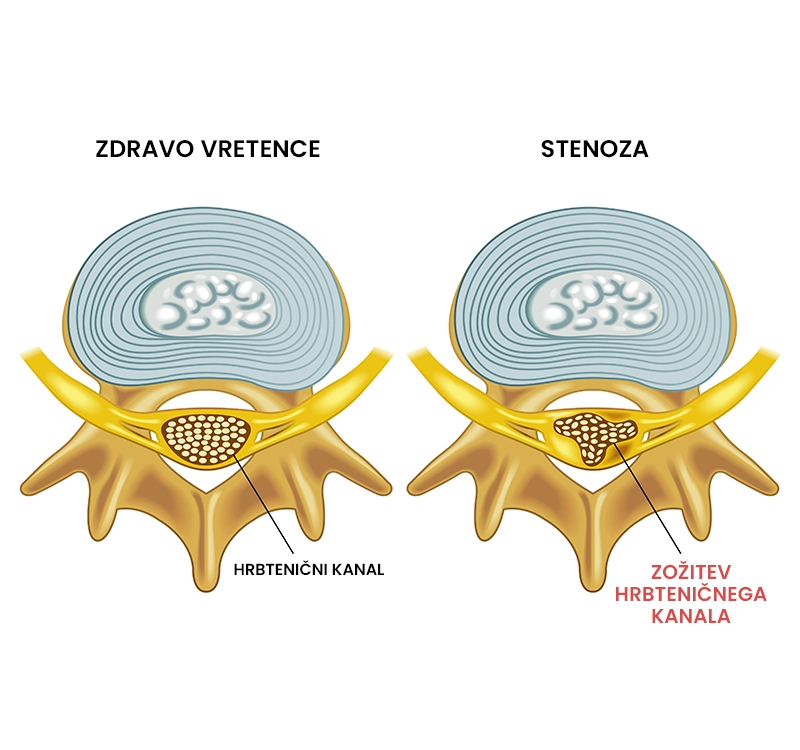
Kaj je cervikalna spinalna stenoza?
Cervikalna spinalna stenoza označuje stanje zoženja hrbteničnega kanala in/ali odprtin, skozi katere izstopajo hrbtenjačni živci na predelu vratne hrbtenice. Kaže se kot pekoča bolečina v vratu, ki lahko izžareva po roki navzdol, mravlinčenje, otrplost (stanje zmanjšanega zaznavanja občutkov) in mišična šibkost v roki. Najpogosteje je posledica degenerativnih sprememb vratne hrbtenice (osteofiti – kostni izrastki, hernija diska, spondilolisteza – zdrs vretenca), bolezni (artritis – vnetje sklepnega hrustanca) ali drugih stanj (zlom, tumor). Cervikalne spinalne stenoze ne moremo pozdraviti, lahko pa s pomočjo fizioterapije obvladujemo njene simptome.
Kateri so glavni simptomi in znaki cervikalne spinalne stenoze?
Glavni simptomi in znaki cervikalne spinalne stenoze so navedeni spodaj.
- Bolečina v vratnem delu,
- bolečina lahko izžareva po roki,
- občutek mravličenja,
- otrplost (stanje zmanjšanega zaznavanja občutkov) v rokah,
- šibkost stiska pesti,
- slabše zaznavanje položaja telesa,
- slabši nadzor gibanja roke.
Kako diagnosticiramo cervikalno spinalno stenozo (diagnostični pregled)?
Cervikalno spinalno stenozo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti cervikalne spinalne stenoze.
- Pri anamnezi pacienti s cervikalno spinalno stenozo poročajo o počasi napredujoči bolečini, ki se je pričela v vratnem predelu in izžareva po roki.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije mišična šibkost, bolečina z iztegom vratne hrbtenice in zmanjšano občutenje v rokah (napredovala stenoza).
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje cervikalne spinalne stenoze. RTG se uporablja z namenom ugotavljanja strukturnih sprememb vratne hrbtenice. MRI zagotovi podrobnejše informacije o mestu in velikosti zoženja spinalnega kanala. CT mogoča podrobno oceno zožitve spinalnega kanala.
Kako zdravimo cervikalno stenozo in koliko časa traja rehabilitacija?
Cervikalno spinalno stenozo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivost trupa in vratne hrbtenice ter obsega gibljivosti hrbtenice. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti hrbtenice, splošne fizične pripravljenosti, učenje pravilnih vzorcev gibanja).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 mesece, odvisno od poteka simptomov in stopnje zožitve spinalnega kanala. 50 – 95 % posameznikom se po konzervativnem zdravljenju zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 9 mesecih konzervativnega zdravljenja ali so prisotni zmerni do hudi nevrološki izpadi ali je kvaliteta življenja zelo slaba. Pri operativnem zdravljenju se opravi sprostitev živčne korenine, fuzija hrbtenice (združitev sosednjih vretenc) ali sprostitev z zatrditvijo sklepa.
Rehabilitacija po operativnem zdravljenju traja 6 tednov do 12 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 57 – 64 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov preko tkanine na mestu bolečine.
- Vsakodnevno izvajanje terapevstkih vaj po navodilih zdravnika, fizioterapevta ali kineziologa.
- Priporoča se izvajanje vaj v topli vodi.
- Priporoča se izvajanje aerobne aktivnosti (kolesarjenje).
- Izogibanje aktivnosti, ki poslabšajo simptome.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Ohranjanje zdrave telesne teže z uravnoteženo prehrano in redno telesno aktivnostjo
- Skrb za duševno zdravje.
Disfunkcija temporomandibularnega (čeljustnega) sklepa
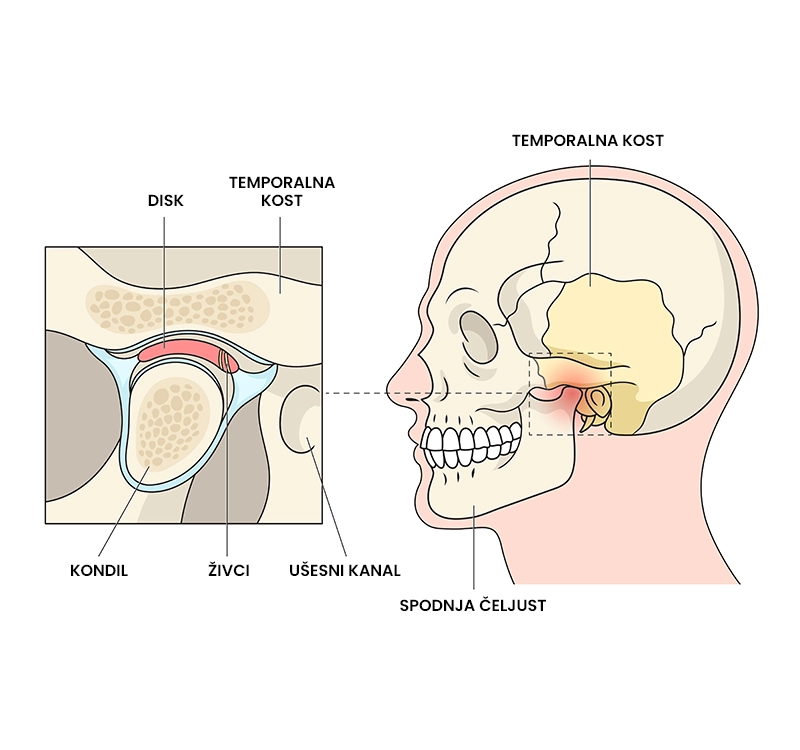
Kaj je disfunkcija temporomandibularnega sklepa?
Disfunkcija temporomandibularnega sklepa je bolečinsko stanje čeljustnega sklepa, ki nastane kot posledica vnetja, degenerativnih sprememb sklepa, mišičnega neravnovesja, položajne nepravilnosti vratne hrbtenice ali prenesene bolečine iz drugega dela telesa. Disfunkcija se kaže kot bolečina v čeljustnem sklepu (v višini odprtine v ušesu), ki jo pogosto spremlja boleče klikanje ali pokanje. Disfunkcija temporomandibularnega sklepa je običajno samoomejujoča, kar pomeni, da bolečina izveni sama od sebe.
Kateri so glavni simptomi in znaki disfunkcije temporomandibularnega sklepa?
Glavni simptomi in znaki disfunkcije temporomandibularnega sklepa so predstavljeni spodaj.
- Bolečina v čeljustnem sklepu (v višini odprtine v ušesu) ali mišici masseter (v predelu obraza pod ličnico),
- bolečina se lahko širi v obraz ali vrat,
- občutek togosti čeljusti,
- občutek zaklepanja čeljusti,
- slišno boleče klikanje in pokanje med odpiranjem in zapiranjem ust,
- spremenjen ugriz.
Kako diagnosticiramo disfunkcijo temporomandibularnega sklepa (diagnostični pregled)?
Disfunkcijo temporomandibularnega sklepa diagnosticira zdravnik ali zobozdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti disfunkcije temporomandibularnega sklepa.
- Pri anamnezi pacienti s disfunkcijo temporomandibularnega sklepa poročajo o bolečini v čeljustnem sklepu ali na področju mišice masseter, ki jo spremlja boleče pokanje v čeljusti, občutek togosti in zaklepanja čeljustnega sklepa. Omenijo lahko, da se bolečina širi v vrat ali po obrazu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije nekvalitetne vzorce gibanja čeljustnega sklepa, omejen ali prevelik in boleč obseg gibljivosti, spremenjen vzorec ugriza in povečano togost čeljustnih in vratnih mišic.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in magnetne resonance (MRI) se uporablja za prepoznavanje disfunkcije temoporomandibularnega sklepa. RTG se uporablja z namenom ugotavljanja strukturnih sprememb vratne hrbtenice in čeljustnega sklepa. MRI zagotovi podrobnejše informacije o kostnih in mehkotkivnih strukturah.
Kako zdravimo disfunkcijo temporomandibularnega sklepa in koliko časa traja rehabilitacija?
Disfunkcijo temporomandibularnega sklepa v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, izboljšanje kvalitete gibanja in stabilnosti čeljustnega sklepa. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje stabilnosti, izboljšanje kvalitete gibanja, telesne drže, ohranjanje primernega obsega gibljivosti).
Rehabilitacija s konzervativnim zdravljenjem traja do 6 tednov, odvisno od poteka simptomov.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če so prisotni simptomi, ki omejujejo kvaliteto življenja in konzervativne tehnike zdravljenja niso bile uspešne. Operativne tehnike zajemajo artroskopijo in odprto operacijo.
Rehabilitacija po operativnem zdravljenju traja do 8 tednov, odvisno od vzroka za nastanek disfunkcije in opravljenega kirurškega postopka. 71 – 86 % posameznikom se po operaciji zmanjšajo simptomi.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov preko tkanine na mestu bolečine.
- Izogibanje aktivnosti, ki poslabšajo simptome.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Uživanje mehke hrane.
- Izogibanje prekomernemu žvečenju (žvečilni gumi) in odpiranju ust (zehanje).
- Uporaba ustnih pripomočkov, po predhodnem posvetu z zdravnikom, zobozdravnikom ali fizioterapevtom.
- Svetuje se pregled pri zobozdravniku.
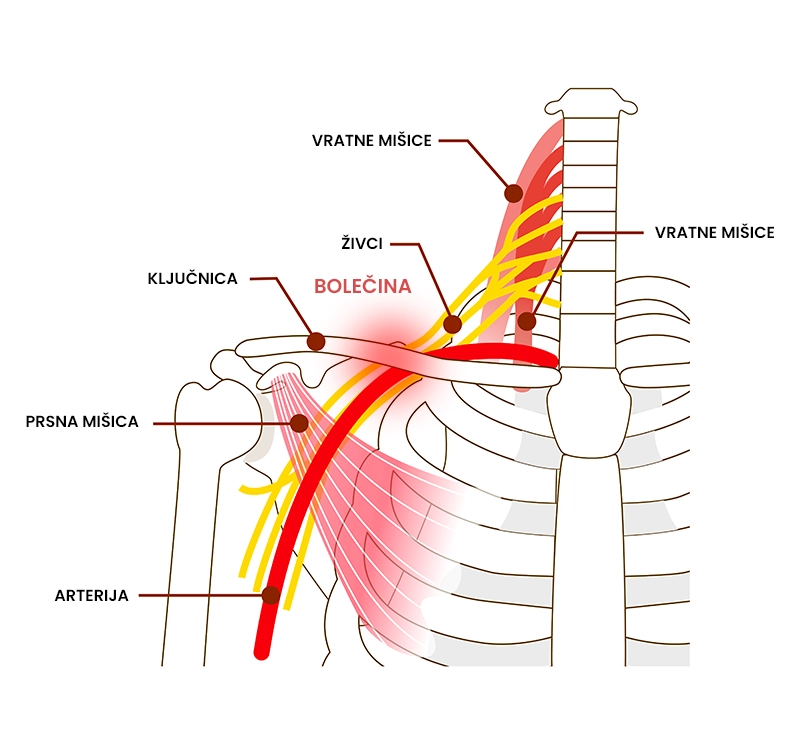
Sindrom torakalnega izhoda
Kaj je sindrom torakalnega izhoda?
Sindrom torakalnega izhoda označuje utesnitev živčnih in/ali žilnih struktur, ki izstopajo skozi področje med prvim rebrom, ključnico in mišico scaleni (torakalni izhod). Sindrom nastane kot posledica različnih anatomskih nepravilnosti kot so slaba drža, nepravilen vzorec dihanja, travmatske poškodbe, povečan volumen in obseg mišic. Kaže se kot bolečina v vratu, obrazu, prsih ali ramenskem obroču, ki jo spremlja spremenjeno občutenje v tem predelu. Najpogosteje se pojavlja pri osebah starih med 20 in 50 let, pogosteje pri ženskah z manjšo mišično maso. Povprečno 80 % posameznikov se vrne nazaj na isto raven aktivnosti kot pred pojavom sindroma torakalnega izhoda.
Kateri so glavni simptomi in znaki sindroma torakalnega izhoda?
Glavni simptomi in znaki sindroma torakalnega izhoda so navedeni spodaj.
- Bolečina v vratu, obrazu, prsih ali ramenskem obroču,
- spremenjeno občutenje v predelu zgornjega uda,
- modrikavost ali bledica zgornjega uda (utesnitev vene ali arterije),
- občutek težke roke,
- glavoboli na zadnjem delu glave,
- oteklina zgornjega uda,
- oteženi fini gibi s prsti,
- težave s sluhom in/ali vidom,
- simptomi se poslabšajo z odročenjem in zunanjo rotacijo ramena, s premikom glave v isto ali nasprotno stran.
Kako diagnosticiramo sindrom torakalnega izhoda (diagnostični pregled)?
Sindrom torakalnega izhoda diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti sindroma torakalnega izhoda.
- Pri anamnezi pacienti s sindromom torakalnega izhoda poročajo o bolečini v vratu, obrazu, prsih ali ramenskem obroču, ki se poslabša z odročenjem in zunanjo rotacijo ramena ter s premikom glave v isto ali nasprotno stran. Pripovedujejo lahko o občutku teže v roki, o glavobolih in spremenjenem občutenju.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije spremenjena barva in temperatura zgornjega uda, oteženo izvajanje finih gibov, spremenjeno držo, povečan volumen in obseg globokih mišic v vratu ter prsnih mišic in omejen obseg gibljivosti ramenskega obroča.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), diagnostičnega ultrazvoka (UZ) in elektromiografije (EMG) se uporablja za prepoznavanje vzroka za sindrom torakalnega izhoda. RTG se uporablja z namenom ugotavljanja strukturnih in položajnih sprememb hrbtenice. UZ omogoča natančen prikaz mehkih tkiv, žilnih in živčnih struktur. EMG omogoča prepoznavanje nepravilnosti v hitrosti prevajanja živcev.
Kako zdravimo sindrom torakalnega izhoda in koliko časa traja rehabilitacija?
Sindrom torakalnega izhoda v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov in vzpostavljanje mišičnega ravnovesja. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti hrbtenice, telesne drže, učenje pravilnih vzorcev gibanja).
Rehabilitacija s konzervativnim zdravljenjem traja do 6 tednov, odvisno od poteka simptomov in stopnje zožitve spinalnega kanala. 59 – 88 % posameznikom se po konzervativnem zdravljenju zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po 4 do 6 mesecih konzervativnega zdravljenja in imajo pacienti hude utesnitve žilnega in živčnega sistema. Pri operativnem zdravljenju se opravi sprostitev utesnjenih žilnih in živčnih struktur.
Rehabilitacija po operativnem zdravljenju traja do 12 tednov, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 50 – 70 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov preko tkanine na mestu bolečine.
- Vsakodnevno izvajanje terapevstkih vaj po navodilih zdravnika, fizioterapevta ali kineziologa.
- Izogibanje aktivnosti, ki poslabšajo simptome (npr. ponavljajoči gibi nad glavo).
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Ergonomske prilagoditve delovnega mesta (uporaba ergonomskega stola, ustrezna višina delovnega prostora).
- Vzdrževanje pravilne telesne drže.
- Uporaba opornic ali zaščitnih blazinic, po predhodnem posvetu z zdravnikom ali fizioterapevtom.
- Izogibanje spanju z rokami nad nivojem glave.
Kronična nespecifična bolečina v vratu
Kaj je kronična nespecifična bolečina v vratu?
Kronična nespecifična bolečina v vratu je bolečinsko stanje v območju vratu, za katerega ni znanega vzroka nastanka (slikovna diagnostika in laboratorijske preiskave ne pokažejo nepravilnosti). Kaže se kot več kot tri mesece trajajoča bolečina v vratu, ki lahko izžareva v glavo, ramenski obroč ali po roki navzdol. Kronična nespecifična bolečina v vratu se najpogosteje pojavlja v obdobju zgodnje odraslosti (22 – 45 let). Povprečno 50 % posameznikom se po konzervativnem zdravljenju zmanjšajo simptomi.
Kateri so glavni simptomi in znaki kronične nespecifične bolečine v vratu?
Glavni simptomi in znaki kronične nespecifične bolečine v vratu so predstavljeni spodaj.
- Bolečina v vratnem delu, ramenskem obroču, glavi in/ali po roki navzdol,
- splošna utrujenost,
- mravljinčenje po rokah navzdol,
- občutek togosti vratu.
Kako diagnosticiramo kronično nespecifično bolečino v vratu (diagnostični pregled)?
Kronično nespecifično bolečino v vratu diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti kronične nespecifične bolečine v vratu.
- Pri anamnezi pacienti s kronično nespecifično bolečino v vratu poročajo o bolečini v vratnem predelu ramenskem obroču, glavi in/ali po roki navzdol, ki traja že več kot tri mesece. Omenijo lahko, da opažajo togost vratu in splošno telesno utrujenost.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije mišična šibkost, spremenjena telesna drža in povečano togost vratnih mišic.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje nepravilnosti vratne hrbtenice. RTG se uporablja z namenom ugotavljanja strukturnih sprememb vratne hrbtenice. MRI zagotovi podrobnejše informacije o mehkotkivnih in kostnih strukturah. CT mogoča podrobnejšo oceno kostnega sistema, v primeru, da prej omenjeni metodi ne podata dovolj natančnih informacij.
Kako zdravimo kronično nespecifično bolečino v vratu in koliko časa traja rehabilitacija?
Kronično nespecifično bolečino v vratu v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na edukacijo pacienta, obvladovanje simptomov, povečanje mišične zmogljivost in obsega gibljivosti vratne hrbtenice in ramenskega obroča. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti hrbtenice, splošne fizične pripravljenosti, gibljivosti mišičnih skupin, učenje pravilnih vzorcev gibanja, senzomotorični trening).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 3 mesece, odvisno od poteka simptomov. Po konzervativnem zdravljenju se povprečno 50 % posameznikom se zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, v primeru vztrajajočih simptomov po konzervativnem zdravljenju ali če je prisoten vzrok za nastanek bolečin.
Čas rehabilitacije po operativnem zdravljenju je odvisen od vzroka za nastanek bolečine in opravljenega kirurškega posega.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov preko tkanine na mestu bolečine.
- Vsakodnevno izvajanje terapevstkih vaj po navodilih zdravnika, fizioterapevta ali kineziologa.
- Izogibanje aktivnosti, ki poslabšajo simptome.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Ohranjanje zdrave telesne teže z uravnoteženo prehrano in redno telesno aktivnostjo
- Skrb za duševno zdravje.
- Socialna podpora.
Pretres možganov (zmerna travmatska poškodba možganov)
Kaj je pretres možganov?
Pretres možganov je izraz, ki označuje prehodno spremembo v delovanju možganov brez večjih strukturnih nepravilnosti. Nastane kot posledica akutnega travmatskega dogodka (udarec v glavo, padec na glavo). Običajno se kaže kot glavobol, omotica, slabost, bruhanje ali kratkotrajna izguba spomina. Pretres možganov se najpogosteje pojavlja pri travmatskih nesrečah (prometne nesreče) ali pri posameznikih, ki se ukvarjajo s kontaktnimi športi (hokej, ragbi, ameriški nogomet, boks, nogomet). 80 % posameznikov se vrne nazaj na isti nivo aktivnosti kot pred pojavom pretresa možganov. Ponavljajoči pretres možganov lahko vodi do nevrodegenerativnih bolezni, ki privedejo do trajnih sprememb spomina in vedenja.
Kateri so glavni simptomi in znaki pretresa možganov?
Glavni simptomi in znaki pretresa možganov so navedeni spodaj.
- Kognitivni simptomi: težave s koncentracijo, pomnjenjem novih informacij in spominom o preteklih dogodkih.
- Fizični/somatski simptomi: glavobol, slabost, vrtoglavica, bolečina v vratu, moti jih premočna svetloba, težave z ravnotežjem, hitra utrujenost.
- Vedenjski simptomi: razdražljivost, zaskrbljenost.
- Prekomerna zaspanost ali težave z nespečnostjo.
Simptomi in znaki pri pretresu možganov lahko vztrajajo in se poslabšajo 24 do 48 ur po poškodbi.
Kako diagnosticiramo pretres možganov (diagnostični pregled)?
Pretres možganov diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti pretresa možganov.
- Pri anamnezi pacienti s pretresom možganov poročajo o nedavnem udarcu v glavo, ki je privedel do izgube zavesti, slabosti, omotice, težave z vidom, koncentracijo ali spominom. Potreben je natančen opis travmatskega dogodka in poteka simptomov pri pacientu, na podlagi katerih se lažje oceni resnost poškodbe.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se lahko odkrije težave z ravnotežjem, vidom, hojo, počasnejše reflekse, težavo z govorom ali sluhom.
- Slikovna diagnostika v obliki magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za določitev diagnoze. MRI in CT omogočata prepoznavanje poškodb lobanje in možganov.
Kako zdravimo pretres možganov in koliko časa traja rehabilitacija?
Pretres možganov v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov in učinkovito celostno regeneracijo telesa. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna terapija in kineziološka terapija (povečanje mišične zmogljivosti, izboljšanje ravnotežja, obsega gibljivosti,motoričnega nadzora, propriocepcije, okulomotorni trening).
Čas rehabilitacije s konzervativnim zdravljenjem je odvisen od poteka simptomov pretresa možganov.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje je potrebno, kadar je pritisk v lobanji prevelik in bi lahko ogrozil osnovne življenjske funkcije. Operativne tehnike zajemajo sprostitev pritiska.
Rehabilitacija po operativnem zdravljenju traja več let, odvisno od opravljenega kirurškega posega. Uspešnost operativnega posega je 85 – 95 %.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Počitek do 48 ur po poškodbi (izogibanje fizičnem in mentalnem naporu).
- Postopno vračanje nazaj k aktivnosti na podlagi simptomov.
- Svetuje se izogibanje ekranov do 48 ur po poškodbi.
- Svetuje se nadzor posameznika do 48 ur po poškodbi.
- Takoj po pretresu možganov se odsvetuje nadaljevanje v igri.
- Uporaba zaščitne opreme.
- Izvajanje priporočenih vaj s strani fizioterapevta ali zdravnika.
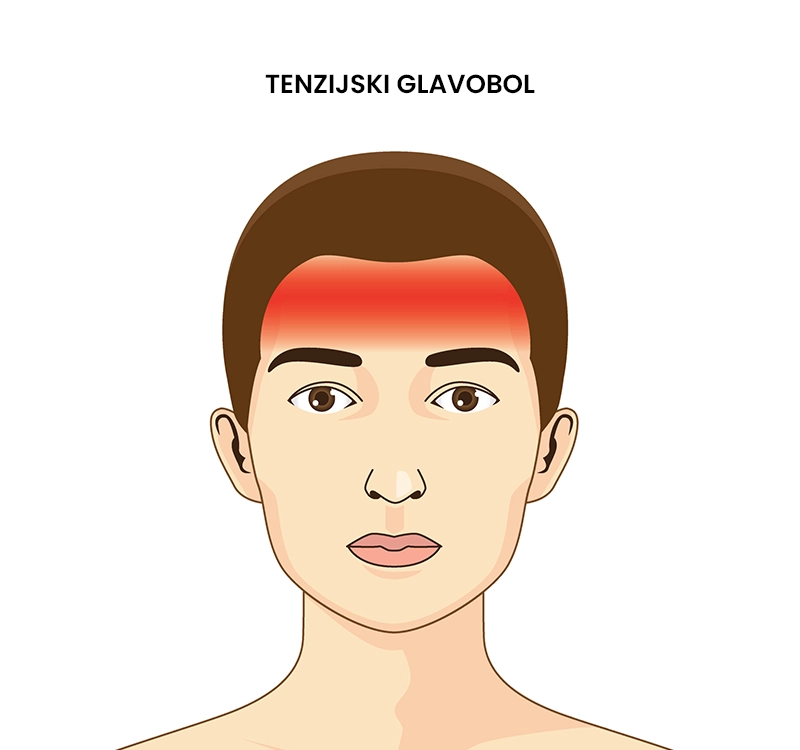
Tenzijski glavobol
Kaj je tenzisjki glavobol?
Tenzijski glavobol je epizodično ali kronično bolečinsko stanje vratu in glave, ki ga najpogosteje povzročijo prekomerna mišična napetost vratu in ramenskega obroča, različna čustvena stanja (anksioznost, stres, depresija), hormonske spremembe, poškodbe vratne hrbtenice ali bolezni kosti in sklepov (artritis). Kaže se kot občutek pritiska ali tesnenja okoli vratu in glave, običajno se pojavlja obojestransko. Tenzijski glavobol je najpogostejša oblika glavobola, prisoten je pri kar 46 – 78 % svetovne populacije. Njegovo zdravljenje je usmerjeno v zmanjšanje simptomov in epizod pojavljanja tenzijskega glavobola.
Kateri so glavni simptomi tenzijskega glavobola?
Glavni simptomi tenzijskega glavobola so predstavljeni spodaj.
- Občutek pritiska ali tesnjenja okoli vratu in glave, obojestransko,
- bolečina se pojavlja na zgornjem delu vratu in običajno izžareva na zadnji strani glave, nad ušesa, področje ušes in čelo,
- slabost (kronični tenzijski glavobol),
- nespečnost,
- simptomi lahko trajajo nekaj minut do nekaj ur (običajno 4 – 6 ur) do 15 dni (epizodični tenzijski glavobol), ali več kot 15 dni, vsaj 3 mesece (kronični tenzijski glavobol).
Kako diagnosticiramo tenzijski glavobol (diagnostični pregled)?
Tenzijski glavobol diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti tenzijskega glavobola.
- Pri anamnezi je pomembno pridobiti informacije o trajanju glavobola, njegovi intenziteti in pridruženih simptomih. Pacienti s tenzijskim glavobolom običajno poročajo o občutku pritiska ali tesnjenja okoli vratu in glave, obojestransko ter o bolečini na zgornjem delu vratu in običajno izžareva na zadnji strani glave, nad ušesa, področje ušes in čelo, ki traja nekaj minut do ur. V anamnezi lahko omenjajo tudi težave z gastrointestilanim traktom.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije zmanjšan obseg gibljivosti vratne hrbtenice (predvsem v smeri upogiba in iztega) in zmanjšano mišično zmogljivost iztegovalk vratu.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI), računalniške tomografije (CT) in electroencefalograma (EEG) se uporablja za določitev diagnoze. RTG omogoča prikaz poškodb hrbtenice in degenerativnih sprememb. MRI omogoča informacije o stanju mehkih tkiv in hrbtenice. CT prikaže podrobnejše informacije o zgradbi hrbtenice. EEG pa omogoča merjenje možganske električne aktivnosti.
Kako zdravimo tenzijski glavobol in koliko časa traja rehabilitacija?
Tenzijski glavobol v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, zmanjšanje mišične togosti, povečanje obsega gibljivosti in mišične zmogljivosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna terapija in kineziološka terapija (povečanje zmogljivosti in obsega gibljivosti, izboljšanje telesne drže).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja 8 tednov, odvisno od poteka simptomov. 33 – 90 % se po konzervativnem zdravljenju zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi omejujejo kvaliteto življenja in je vzrok za nastanek tenzijskega glavobola zaradi strukturnih sprememb v vratni hrbtenici. Operativno zdravljenje zajema sprostitev prizadete živčne korenine.
Rehabilitacija po operativnem zdravljenju povprečno traja 8 do 12 tednov, odvisno od opravljenega kirurškega posega. Po operativnem zdravljenju se 85 – 93 % posameznikov vrne nazaj na isti nivo aktivnosti kot pred pojavom tenzijskega glavobola.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih ali hladnih obkladkov preko tkanine na mestu bolečine.
- Nesteroidni antirevmatiki, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki simptome poslabšajo.
- Vsakodnevno izvajanje priporočenih vaj s strani fizioterapevta in kineziologa ali zdravnika.
- Uporaba ergonomskega vzglavnika, po predhodnem posvetu z zdravnikom ali fizioterapevtom.
- Ergonomska ureditev delovnega okolja (primerna višina pisalne mize, višina računalniškega ekrana).
- V primeru naslednjih simptomov in znakov se priporoča takojšen obisk zdravniške pomoči.
- Nenadna ostra bolečina v vratu.
- Začetek glavobola pri starejših od 50 let.
- Zgodovina poškodb glave in vratu.
- Glavobol ob prisotnosti sistemske bolezni.
- Oteklina optičnega živca.
Burnerjev sindrom (Sindrom raztezanja vratnih živcev; ang. Cervical Nerve Stretch Syndrome)
Kaj je Burnerjev sindrom?
Burnerjev sindrom je izraz, ki označuje poškodbo živčne korenine v vratni hrbtenici, ki vključuje poškodbo mielinske ovojnice živca ali živčne ovojnice, ali nenormalno delovanje živca. Nastane zaradi prekomernega raztega debla brahialnega pleteža (živčno nitje, ki izhaja iz vratnih vretenc) ali kompresije vratne živčne korenine (na nivoju C5/C6). To se običajno zgodi med akutno travmo, kot so stranski odklon vratu, prekomeren izteg in stranski upogib vratu, direkten udarec v stranski del vratu. Burnerjev sindrom se kaže kot zbadajoča ali pekoča bolečina, ki izžareva po roki navzdol, ter šibkost in spremenjeno občutenje vratu ter roke, ki traja le nekaj minut. Najpogosteje se pojavlja pri kontaktnih športih (ameriški nogomet, hokej, ragbi). Burnerjev sindrom se v večini primerov z ustreznim zdravljenjem popolnoma odpravi.
Kateri so glavni simptomi Burnerjevega sindroma?
Glavni simptomi Burnerjevega sindroma so predstavljeni spodaj.
- Zbadajoča in pekoča bolečina, ki seva od vratu po roki navzdol,
- spremenjeno občutenje od vratu po roki navzdol,
- odrevenelost po roki navzdol.
Kako diagnosticiramo Burnerjev sindrom (diagnostični pregled)?
Burnerjev sindrom diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti Burnerjevega sindroma.
- Pri anamnezi pacienti z Burnerjevim sindromom poročajo o nedavnem akutnem travmatskem dogodku, po katerem so sledili zbadajoča in pekoča bolečina, odrevenelost in spremenjeno občutenje od vratu po roki navzdol, ki so trajali le nekaj minut po dogodku.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se odkrije spremenjene vzorce gibanja ramenskega sklepa in položaj ramena, atrofijo (zmanjšan obseg in volumen) mišic ramenskega obroča, povišano togost vratnih in ramenskih mišic, občutljivost na dotik, zmanjšan obseg gibljivosti vratu in ramenskega sklepa, zmanjšano jakost mišic ramenskega obroča, komolca, dlani in prstov ter spremenjene reflekse.
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG) in elektromiografije (EMG) se uporablja pri pacientih z Burnerjevim sindromom. RTG omogoča izključitev poškodb kosti. EMG pokaže hitrost prevajanja živčnih impulzov in potrdi prisotnost Burnerjevega sindroma.
Kako zdravimo Burnerjev sindrom in koliko časa traja rehabilitacija?
Burnerjev sindrom v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje zmogljivosti mišic ramenskega obroča in vratu. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna in kineziološka terapija (povečanje mišične zmogljivosti mišic in obsega gibljivosti ramenskega obroča in vratu, vzpostavljanje kvalitetnih vzorcev gibanja, izboljšanje telesne drže).
Rehabilitacija s konzervativnim zdravljenjem traja nekaj mesecev, odvisno od stopnje poškodbe živca, poteka simptomov in ciljev posameznika. Po konzervativnem zdravljenju se 85 % posameznikov vrne nazaj na isto raven aktivnosti kot pred pojavom Burnerjevega sindroma.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča v primeru večjih nezmožnosti gibanja zgornje okončine. Pri operativnem zdravljenju opravijo obnovitev poškodovanih živcev.
Rehabilitacija po operativnem zdravljenju povprečno traja do 12 mesecev, odvisno od ciljev posameznika, mesta in velikosti poškodbe ter opravljene kirurške tehnike. Povprečno 80 % posameznikov se po operativnem zdravljenju vrne nazaj na isti nivo aktivnosti kot pred pojavom Burnerjevega sindroma.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Redno izvajanje vaj po navodilih fizioterapevta in kineziologa ali zdravnika.
- Uporaba zaščitne opreme pri kontaktnih športih.
- Uporaba nesteroidnih antirevmatikov, po predhpndem posvetovanju z zdravnikom ali farmacevtom.
Okcipitalna nevralgija
Kaj je okcipitalna nevralgija?
Okcipitalna nevralgija označuje vnetje ali utesnitev okcipitalnega živca in se kaže kot bolečina na zadnjem delu lobanje, ki seva za uho in oko. Lahko je posledica povečane mišične napetosti, poškodbe vratu (primarna okcipitalna nevralgija) ali bolezni (osteoartritis vratne hrbtenice, degenerativne spremembe medvretenčne ploščice, sladkorna bolezen). Povprečno 80 % posameznikom z diagnosticirano okcipitalna nevralgijo se po zdravljenju zmanjšajo simptomi.
Kateri so glavni simptomi okcipitalne nevralgije?
Glavni simptomi okcipitalne nevralgije so predstavljeni spodaj.
- Konstantna ostra bolečina na zadnjem delu lobanje, ki izžareva po zunanji strani glave za uho in oko,
- bolečina je enostranska ali dvostranska,
- bolečina je lahko podobna glavobolu,
- bolečina običajno traja nekaj sekund ali minut,
- bolečina se poslabša z dotikom ali česanjem las,
- vrtoglavica,
- slabost,
- težave z vidom,
- napačno zaznavanje dražljajev (strokovno disestezija).
Kako diagnosticiramo okcipitalno nevralgijo (diagnostični pregled)?
Okcipitalno nevralgijo diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda, lokalne anestezijske blokade in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti okcipitalne nevralgije.
- Pri anamnezi pacienti z okcipitalno nevralgijo poročajo o konstantni in ostri bolečini, ki se je pričela na eni strani zadnjega dela lobanje in izžareva po zunanji strani glave za uho in oko. Opisujejo lahko tudi, da se bolečina izzove ali poslabša že z rahlim dotikom bolečega predela ali česanjem.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri kateri se odkrije občutljivost na dotik in togost v zadnjem delu vratu, lahko so prisotne tudi težave z vidom.
- Lokalna anestezijska blokada omogoča olajšanje bolečine in s tem potrditev prizadetosti okcipitalnega živca.
- Slikovna diagnostika v obliki magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za določitev diagnoze. MRI omogoča prikaz mehkotkivnih in kostnih struktur ter ugotovitev vzroka poškodbe okcipitalnega živca. CT prikaže podrobnejše informacije o kostnih strukturah.
Kako zdravimo okcipitalno nevralgijo in koliko časa traja rehabilitacija?
Okcipitalno nevralgijo v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov in zmanjšanje mišične togosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna terapija in kineziološka terapija (izboljšanje raztegljivosti vratnih mišic).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja do 6 tednov, odvisno od poteka simptomov. 76 – 95 % posameznikom se po konzervativnem zdravljenju zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po večkratnih analgetičnih blokadah. Operativno zdravljenje zajema nevrolizo (sprostitev živca) in nevrektomijo (odstranitev dela živca).
Rehabilitacija po operativnem zdravljenju povprečno traja 3 mesece, odvisno od opravljenega kirurškega posega. 74 – 90 % posameznikov se po operativnem zdravljenju zmanjšajo simptomi.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Uporaba toplih obkladkov na mestu bolečine (obkladki naj se nameščajo preko tkanine).
- Uporaba zdravil, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki simptome poslabšajo.
- Vsakodnevno izvajanje priporočenih vaj s strani fizioterapevta in kineziologa ali zdravnika.
- Skrb za duševno zdravje in socialno podporo.
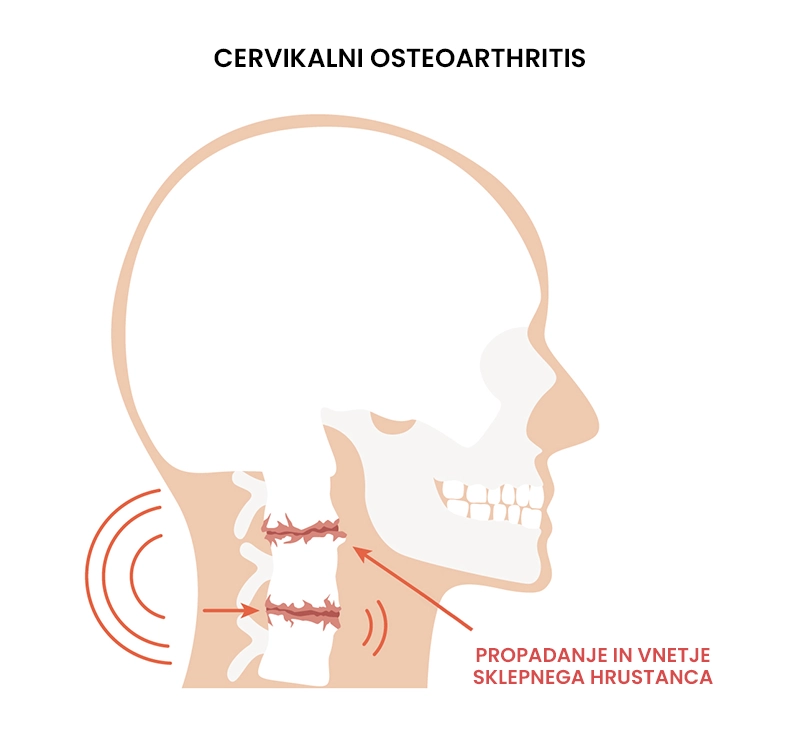
Cervikalni osteoartritis
Kaj je cervikalni osteoartritis?
Cervikalni osteoartritis je degenerativno stanje sklepnega hrustanca in obsklepnih struktur v vratni hrbtenici. Bolezen lahko spremlja tudi vnetje sklepnega hrustanca v vratni hrbtenic, kar privede do tanjšanja sklepnega hrustanca in tvorjenja dodatnega kostnega tkiva (osteofitov). Bolezen se kaže kot bolečina v vratu, občutek togosti in zmanjšan obseg gibljivosti v vratni hrbtenici. Nastane kot posledica ponavljajočih obremenitev vratne hrbtenice (npr. delo z vibracijskimi orodji), preteklih poškodb vratne hrbtenice ali neenakomerne obremenitve sklepov v vratni hrbtenici (npr. prisilni položaji). Cervikalni osteoartritis ni ozdravljiv, obstajajo pa različne metode zdravljenja za zmanjševanje in lajšanje njegovih simptomov.
Kateri so glavni simptomi cervikalnega osteoartritisa?
Glavni simptomi cervikalnega osteoartritisa so predstavljeni spodaj.
- Bolečina v vratu, ki se lahko širi v roke ali ramenski obroč,
- občutek togosti,
- slišno pokanje ali škrtanje med gibanjem,
- lahko je prisotna rdečica in lokalno povišana temperatura.
Kako diagnosticiramo cervikalni osteoartritis (diagnostični pregled)?
Cervikalni osteoartritis diagnosticira zdravnik na podlagi anamneze, kliničnega pregleda, laboratorijskih testov in slikovne diagnostike. Fizioterapevt v okviru diagnostičnega pregleda potrdi verjetnost prisotnosti cervikalnega osteoartritisa.
- Pri anamnezi pacienti s cervikalnim osteoartritisom poročajo o enostranski in dobro lokalizirani bolečini, ki se je pričela v vratnem delu in izžareva v ramena, prsni koš, glavo ali med lopatice. Pogosto poročajo o občutku togosti v vratu.
- Klinični pregled vključuje ogled (inspekcijo) in tipanje (palpacijo), pri katerem se lahko odkrije povišana togost obhrbteničnih mišic, mišična šibkost, omejena gibljivost vratne hrbtenice, povečanje bolečine s tipanjem po prizadetih vretencih in spremenjena drža.
- Laboratorijski testi vključujejo analizo krvi, na podlagi katere lahko določijo druge vrste artritisa (npr. revmatoidni artritis).
- Slikovna diagnostika v obliki rentgenskega slikanja (RTG), magnetne resonance (MRI) in računalniške tomografije (CT) se uporablja za prepoznavanje cervikalnega osteoartritisa. RTG se uporablja z namenom ugotavljanja mesta in obsežnosti osteoartritisa. MRI zagotovi podrobnejše informacije o prisotnosti osteoartritisa in pridružene utesnitve živčnih korenin. CT mogoča podrobno oceno sklepnega hrustanca, stopnjo poškodbe kosti in morebitnih pridruženih poškodb.
Kako zdravimo cervikalni osteoartritis in koliko časa traja rehabilitacija?
Cervikalni osteoartritis hrbtenice v centru Meridian-fit zdravimo konzervativno (fizioterapevtsko in kineziološko).
Fizioterapevtska in kineziološka rehabilitacija
Fizioterapevtska in kineziološka rehabilitacija se osredotoča na obvladovanje simptomov, povečanje mišične zmogljivosti, obsega gibljivosti in zmanjšanja togosti. Fizioterapevtska rehabilitacija se izvaja s tehnikami, ki so navedene spodaj.
- Manualna terapija (miofascialno sporščanje, suho iglanje, mehkotkivna mobilizacija, sklepna mobilizacija, flossing, terapija z ventuzami, kinesiotaping),
- instrumentalna terapija (laserska terapija, TECAR terapija),
- gibalna terapija in kineziološka terapija (povečanje obsega gibljivosti, izboljšanje mišične zmogljivosti in stabilnosti vratne hrbtenice).
Rehabilitacija s konzervativnim zdravljenjem povprečno traja do 1 leta, odvisno od poteka simptomov in stopnje cervikalnega osteoartritisa. Po konzervativnem zdravljenju se povprečno 75 % posameznikom zmanjšajo simptomi.
Kdaj je potrebno operativno zdravljenje?
Operativno zdravljenje se priporoča, če simptomi vztrajajo po večkratnih analgetičnih blokadah. Operativno zdravljenje zajema fuzijo (združitev) vretenc, disektomijo (odstranitev dela medvretenčne ploščice) in odstranitev nastalega kostnega tkiva.
Rehabilitacija po operativnem zdravljenju traja do 12 mesecev, odvisno od ciljev posameznika in opravljenega kirurškega postopka. 70 – 90 % posameznikov se po operaciji vrne na isto raven aktivnosti kot pred operativnim posegom.
Kaj lahko naredite sami (nasveti za samopomoč)?
- Vsakodnevno izvajanje terapevstkih vaj po navodilih zdravnika, fizioterapevta ali kineziologa.
- Uporaba nesteroidnih antirevmatikov, po predhodnem posvetu z zdravnikom ali farmacevtom.
- Izogibanje aktivnostim, ki bi povečale obremenitev na sklepe (npr. dolgotrajen upogib vratu).
- Vsakodnevno beleženje poteka in sprememb simptomov.
- Uporaba toplih obkladkov na mestu bolečine (svetuje se uporaba toplih obkladkov preko tkanine).
- Ergonomske prilagoditve delovnega mesta (uporaba ergonomskega stola, ustrezna višina delovnega prostora).
- Ohranjanje zdrave telesne teže z uravnoteženo prehrano in redno telesno aktivnostjo.
- Skrb za duševno zdravje.
Rezerviraj svoj termin.
Z izbiro storitve iz spodnjega seznama se lahko naročite na prost termin in storitev. Najprej izberite željeno storitev, nato pa izberite še datum in uro storitve, ter fizioterapevta. Z oddajo svojih podatkov v zadnjem koraku potrdite naročilo na izbrani termin.
Vtičnik za naročanje